Priorix Tetra Trockensubstanz C Solv Fertigspritze buy online
PRIORIX TETRA Trockensub c Solv
-
169.01 CHF
- Price in reward points: 3131

- Availability: Not available
- Product Code: 3656617
- ATC-code J07BD54
- EAN 7680581580011
Ingredients:
Aminosäuren, Mannitol, Röteln-Lebend-Impfstoff (HDC-Zellen), Stamm Wistar RA 27/3 min. 10^3 U , Sorbitol, Lösungsmittel, Varizellen-Lebend-Impfstoff attenuiert (Stamm OKA) min. 10^3.3 U , Neomycin sulfat, Lactose, Masern-Lebend-Impfstoff (PCEC); Stamm Schwarz min. 10^3 U , Mumps-Lebend-Impfstoff (PCEC) Stamm RIT 4385 min. 10^4.4 U , pro praeparatione, Vaccinum attenuatum:.

Description
Zusammensetzung
Wirkstoffe
Schwarz-Masernvirus-, RIT 4385 Mumpsvirus-, Wistar RA 27/3 Rötelnvirus- und OKA-Varizellenvirusstamm.
Hilfsstoffe
Pulver: Aminosäuren, Lactose, Mannitol, Sorbitol.
Rückstände aus dem Herstellungsprozess: Spuren von Neomycinsulfat.
Lösungsmittel: Aqua ad iniectabilia.
Darreichungsform und Wirkstoffmenge pro Einheit
Pulver und Lösungsmittel zur Herstellung einer Injektionslösung.
Eine Dosis (0,5 ml) des gelösten Impfstoffes enthält:
Schwarz-Masernvirusstamm (lebend attenuiert)* mind. 103,0 TCID50
RIT 4385 Mumpsvirusstamm (lebend attenuiert)* mind. 104,4 TCID50
Wistar RA 27/3 Rötelnvirusstamm (lebend attenuiert)** mind. 103,0 TCID50
OKA-Varizellenvirusstamm (lebend attenuiert) mind. 103,3 PBE
* hergestellt in embryonalen Hühnerzellen
** hergestellt in humanen diploiden (MRC-5) Zellen
TCID50 = Zellkultur-Infektionsdosis 50%
PBE = Plaque-bildende Einheiten
Das Pulver ist weiss bis blassrosa. Das Lösungsmittel ist klar und farblos.
Indikationen/Anwendungsmöglichkeiten
Priorix-Tetra ist indiziert zur aktiven Immunisierung von Personen ab 12 Monaten gegen Masern, Mumps, Röteln und Varizellen (Windpocken).
Eine MMR-Varizellen-Impfung im Alter von 9-11 Monaten ist bei Säuglingen mit einem erhöhten Risiko einer Masernerkrankung in Betracht zu ziehen. Es ist dann jedoch zu berücksichtigen, dass Säuglinge im ersten Lebensjahr wegen möglichen Interferenzen mit den mütterlichen Antikörpern möglicherweise nicht genügend auf die Bestandteile des Impfstoffes ansprechen. Eine zweite Dosis Priorix-Tetra sollte bei diesen Kindern 3 Monate nach der ersten Dosis verabreicht werden (siehe «Eigenschaften/Wirkungen»).
Priorix-Tetra sollte gemäss den offiziellen Impfempfehlungen angewendet werden.
Dosierung/Anwendung
Übliche Dosierung
Die Immunisierung besteht aus zwei Dosen Priorix-Tetra. Vorzugsweise sollte ein Mindestabstand von 6 Wochen zwischen den beiden Dosen eingehalten werden. Auf keinen Fall sollte der Abstand jedoch weniger als 4 Wochen betragen.
Alternativ kann eine Einzeldosis Priorix-Tetra nach der Immunisierung mit einer Dosis eines anderen Masern-Mumps-Röteln oder Masern-Mumps-Röteln-Varizellen-Impfstoffes verabreicht werden. Dabei ist zu beachten, dass Personen, die zuvor nicht gegen Varizellen geimpft worden sind, eine Dosis eines monovalenten Varizellen-Impfstoffes vorzugsweise 6 bis 12 Wochen nach der Impfung mit Priorix-Tetra verabreicht werden sollte, um den Schutz vor einer Varizellen-Durchbruchserkrankung zu erhöhen (siehe «Eigenschaften/Wirkungen»).
Art der Anwendung
Der Impfstoff ist bevorzugt subkutan oder intramuskulär in die Deltoid-Region des Oberarms oder in den anterolateralen Bereich des Oberschenkels zu injizieren.
Bei Personen mit Blutungsstörungen (z.B. Thrombozytopenie oder Gerinnungsstörungen) muss der Impfstoff subkutan verabreicht werden.
Hinweise zur Rekonstitution des Impfstoffes vor der Anwendung, siehe «Sonstige Hinweise».
Kontraindikationen
Wie bei allen anderen Impfstoffen sollte auch bei Priorix-Tetra die Impfung im Falle einer akuten und mit hohem Fieber einhergehenden Erkrankung auf einen späteren Zeitpunkt verschoben werden. Leichte Infekte stellen im Allgemeinen keine Kontraindikation für die Impfung dar.
Priorix-Tetra ist kontraindiziert bei bekannter Überempfindlichkeit gegenüber einem der Bestandteile des Impfstoffes oder Neomycin, oder bei Personen, die bei früheren Masern-, Mumps-, Röteln- und/oder Varizellen-Impfungen Zeichen einer Überempfindlichkeit zeigten. Eine Neomycin-Kontaktdermatitis in der Anamnese stellt keine Kontraindikation dar. Zu Hühnereiweissallergie siehe «Warnhinweise und Vorsichtsmassnahmen».
Priorix-Tetra ist bei schwangeren Frauen kontraindiziert. Ausserdem muss eine Schwangerschaft über einen Zeitraum von 3 Monaten nach der Impfung vermieden werden (siehe «Schwangerschaft/Stillzeit»).
Personen mit beeinträchtigter Immunfunktion sollten nicht mit Priorix-Tetra geimpft werden. Das trifft auch für Personen mit angeborenen oder erworbenen Immundefekten zu.
Warnhinweise und Vorsichtsmassnahmen
Priorix-Tetra darf unter keinen Umständen intravasal oder intradermal verabreicht werden.
Besonders bei Jugendlichen kann es als psychogene Reaktion auf die Nadelinjektion nach oder sogar vor einer Impfung zu einer Synkope (Ohnmacht) kommen. Diese kann während der Erholungsphase von verschiedenen neurologischen Symptomen wie vorübergehende Sehstörung, Parästhesie und tonisch-klonische Bewegungen der Gliedmassen begleitet sein. Es ist wichtig, Massnahmen zu ergreifen, um Verletzungen durch die Ohnmacht zu verhindern.
Wie bei allen injizierbaren Impfstoffen sollte für den Fall einer anaphylaktischen Reaktion nach der Impfung immer angemessene medizinische Behandlungs- und Überwachungsmöglichkeiten verfügbar sein.
Alkohol oder andere Desinfektionsmittel müssen vollständig von der Hautoberfläche verdunstet sein, bevor der Impfstoff injiziert wird, da diese Mittel die attenuierten Viren im Impfstoff inaktivieren können.
Die Impfung von Kindern im Alter von 9-11 Monaten führt möglicherweise zu keiner ausreichenden Immunantwort auf die Bestandteile des Impfstoffes, da noch maternale Antikörper vorhanden sein können. Falls die Impfung von Säuglingen unter 12 Monaten wegen einer epidemiologischen Situation erforderlich ist, sollte eine 2. Dosis des MMRV-Impfstoffes drei Monate nach der ersten Dosis verabreicht werden (siehe «Eigenschaften/Wirkungen»).
Fieberkrämpfe
Während eines Zeitraums von 5 bis 12 Tagen nach Verabreichung der ersten Dosis Priorix-Tetra wurde ein erhöhtes Risiko für Fieber und Fieberkrämpfe im Vergleich zur gleichzeitigen Verabreichung von Masern, Mumps, Röteln (MMR)- und Varizellen-Impfstoffen beobachtet (siehe «Unerwünschte Wirkungen» und «Eigenschaften/Wirkungen»).
Eine Impfung von Kindern mit Krampfanfällen, einschliesslich Fieberkrämpfen, in der Eigen- oder Familienanamnese sollte mit Vorsicht erwogen werden. Für diese Kinder sollte für die erste Dosis alternativ eine getrennte Impfung mit MMR- und Varizellen-Impfstoffen in Betracht gezogen werden (siehe «Dosierung/Anwendung»). Auf alle Fälle sollten die Kinder während des Risikozeitraums auf Fieber und Fieberkrämpfe überwacht werden.
Im Allgemeinen werden nach Verabreichung der ersten Dosis eines Masern-Impfstoffes hohe Fieberraten beobachtet.
Die Masern- und Mumpskomponente des Impfstoffes werden in Kulturen embryonaler Hühnerzellen gezüchtet und können daher Spuren von Hühnereiweiss enthalten. Bei Personen mit anaphylaktischen, anaphylaktoiden oder anderen Reaktionen vom Soforttyp (z.B. generalisierte Urtikaria, Schwellung des Mundes und Rachens, Atembeschwerden, Hypotonie oder Schock) nach Verzehr von Hühnereiweiss ist das Risiko für eine Überempfindlichkeitsreaktion vom Soforttyp nach der Impfung erhöht, obwohl diese Reaktionen nur sehr selten beobachtet wurden. Personen, die schon einmal eine Überempfindlichkeitsreaktion vom Soforttyp nach dem Verzehr von Hühnereiweiss gezeigt haben, sollten mit äusserster Vorsicht geimpft werden. Für den Fall einer anaphylaktischen Reaktion sollten geeignete Behandlungsmassnahmen zur Verfügung stehen.
Patienten mit einer seltenen hereditären Fructoseintoleranz sollte der Impfstoff nicht verabreicht werden.
Die Anwendung von Salicylaten während einer natürlichen Windpockenerkrankung wird mit dem Auftreten eines Reye-Syndroms in Zusammenhang gebracht. Daher sollte die Anwendung von Salicylaten bis zu 6 Wochen nach Impfung mit Priorix-Tetra unterbleiben.
Eine Übertragung von Masern-, Mumps- oder Rötelnviren vom Impfling auf empfängliche Kontaktpersonen ist bisher nicht beschrieben worden, obwohl bekannt ist, dass eine Ausscheidung des Rötelnvirus über das Rachensekret etwa 7 bis 28 Tage nach der Impfung auftritt, mit einer maximalen Ausscheidung um den 11. Tag. Es wurde gezeigt, dass es bei geimpften Personen, die einen Hautausschlag entwickeln, in sehr seltenen Fällen zu einer Übertragung des OKA-Varizellen-Impfvirus auf seronegative Kontaktpersonen kommt. Es wurde auch gezeigt, dass es bei geimpften Personen, die keinen Hautausschlag entwickeln, in Einzelfällen zu einer Übertragung des OKA-Varizellen-Impfvirus auf seronegative Kontaktpersonen kommt. Geimpfte Personen, bei denen es zu einem windpockenähnlichen Ausschlag gekommen ist, sollten solange den Kontakt zu empfänglichen schwangeren Frauen und zu empfänglichen Personen mit einem hohen Risiko für eine schwere Windpockenerkrankung (wie Patienten mit angeborenen und erworbenen Immundefekten) vermeiden, bis der Ausschlag vollständig abgeklungen ist.
Wie bei jedem Impfstoff kann es sein, dass nicht bei allen Geimpften eine schützende Immunantwort aufgebaut wird.
Es wurde über Fälle einer Verschlimmerung und das Wiederauftreten einer Thrombozytopenie nach einer Impfung mit Masern-, Mumps- und Röteln-Lebendimpfstoffen bei Personen berichtet, bei denen bereits nach der ersten Dosis eine Thrombozytopenie aufgetreten war. In diesen Fällen wird eine erneute Impfung mit Priorix-Tetra nicht empfohlen. Die zweite Impfdosis zur Immunisierung gegen Varizellen soll, falls als notwendig erachtet, mit einem Mono-Varizellen-Impfstoff durchgeführt werden.
Die Anwendung von Priorix-Tetra bei Personen mit einer asymptomatischen HIV-Infektion wurde nicht untersucht.
Sehr wenige Berichte liegen vor über disseminierte Varizellenerkrankungen mit Beteiligung innerer Organe nach Impfung mit dem OKA-Varizellen-Impfstamm; diese betrafen insbesondere, aber nicht nur, immungeschwächte Personen. In Einzelfällen wurden auch fatale Verläufe trotz Therapie mit Aciclovir berichtet.
Interaktionen
Priorix-Tetra kann gleichzeitig, aber an verschiedenen Injektionsstellen, mit jedem der folgenden monovalenten oder kombinierten Impfstoffe, einschliesslich hexavalenten Impfstoffe (DTPa-IPV-Hib-HBV), verabreicht werden: Diphterie-Tetanus-azelluläre Pertussis (DTPa), Haemophilus influenza-Typ b (Hib), Polio inaktiviert (IPV), Hepatitis B (HBV).
Für den gleichzeitigen Gebrauch von Priorix-Tetra mit anderen Impfstoffen liegen keine Daten vor.
Ein eventuell erforderlicher Tuberkulintest muss entweder vor oder gleichzeitig mit der Impfung vorgenommen werden, da kombinierte Masern-Mumps-Röteln-Lebendimpfstoffe die Tuberkulinempfindlichkeit der Haut zeitweise herabsetzen können. Da diese verminderte Reaktion bis zu maximal 6 Wochen anhalten kann, sollte zur Vermeidung falsch negativer Ergebnisse ein Tuberkulintest nicht innerhalb dieses Zeitraumes nach der Impfung durchgeführt werden.
Bei Personen, die humane Immunoglobuline oder eine Bluttransfusion erhalten haben, sollte eine Impfung mit Priorix-Tetra frühestens nach 3 Monaten vorgenommen werden, da die Möglichkeit eines Impfversagens durch passiv erworbene Antikörper gegen Masern, Mumps, Röteln und/oder Varizellen besteht.
Die Anwendung von Acetylsalicylsäure (ASS) während einer natürlichen Windpockenerkrankung wird mit dem Auftreten eines Reye-Syndroms in Zusammenhang gebracht. Daher sollte die Verwendung von ASS bis zu 6 Wochen nach Impfung mit Priorix-Tetra unterbleiben.
Kann Priorix-Tetra nicht gleichzeitig mit anderen attenuierten Lebendimpfstoffen verabreicht werden, sollte ein Zeitabstand von mindestens einem Monat zwischen den Impfungen eingehalten werden.
Schwangerschaft/Stillzeit
Schwangerschaft
Die Impfung mit Priorix-Tetra ist bei schwangeren Frauen kontraindiziert. Ausserdem muss eine Schwangerschaft über einen Zeitraum von 3 Monaten nach der Impfung vermieden werden.
Tierexperimentelle Studien zur Reproduktionstoxizität wurden nicht durchgeführt.
Stillzeit
Es liegen keine ausreichenden Daten zur Anwendung von Priorix-Tetra während der Stillzeit vor.
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von Maschinen
Studien zu den Auswirkungen von Priorix-Tetra auf die Fahrtüchtigkeit oder die Fähigkeit zum Bedienen von Maschinen wurden nicht durchgeführt. Ein Teil der im Kapitel «Unerwünschte Wirkungen» beschriebenen Nebenwirkungen kann einen Einfluss auf die Fahrtüchtigkeit oder die Fähigkeit zum Bedienen von Maschinen haben. Siehe «Unerwünschte Wirkungen».
Unerwünschte Wirkungen
Daten aus klinischen Studien
Das folgende Sicherheitsprofil basiert auf Daten von mehr als 6'700 Dosen, die an Kinder im Alter von 9 bis 27 Monaten verabreicht wurden. Die Ereignisse wurden bis zu 42 Tage nach der Impfung im Rahmen klinischer Studien aktiv erfasst.
Häufigkeiten werden wie folgt angegeben: «sehr häufig» (≥1/10), «häufig» (<1/10, ≥1/100), «gelegentlich» (<1/100, ≥1/1000), «selten» (<1/1000, ≥1/10'000), «sehr selten» (<1/10'000).
Infektionen und parasitäre Erkrankungen
Gelegentlich: Infektionen der oberen Atemwege.
Selten: Mittelohrentzündung.
Erkrankungen des Blutes und des Lymphsystems
Gelegentlich: Lymphadenopathie.
Stoffwechsel- und Ernährungsstörungen
Gelegentlich: Appetitlosigkeit.
Psychiatrische Erkrankungen
Häufig: Reizbarkeit.
Gelegentlich: Schreien, Nervosität, Schlaflosigkeit.
Erkrankungen des Nervensystems
Selten: Fieberkrämpfe* (siehe auch unter «Warnhinweise und Vorsichtsmassnahmen»).
Erkrankungen der Atemwege, des Brustraums und Mediastinums
Gelegentlich: Schnupfen.
Selten: Husten, Bronchitis.
Erkrankungen des Gastrointestinaltrakts
Gelegentlich: Vergrösserung der Ohrspeicheldrüse, Durchfall, Erbrechen.
Erkrankungen der Haut und des Unterhautzellgewebes
Häufig: Hautausschlag.
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort
Sehr häufig: Schmerzen an der Injektionsstelle (10,1%), Rötung an der Injektionsstelle (23,2%), Fieber (rektal ≥ 38 °C - ≤ 39,5 °C; axillar/oral ≥ 37,5 °C - ≤ 39 °C) (35,8%)**.
Häufig: Schwellung an der Injektionsstelle, Fieber (rektal >39,5 °C; axillar/oral >39,0 °C)**.
Gelegentlich: Lethargie, Unwohlsein, Mattigkeit.
* In einer retrospektiven Datenbank-Analyse wurde das Risiko für Fieberkrämpfe nach Verabreichung der ersten Dosis Priorix-Tetra im Vergleich zur Impfung mit einem MMR-Impfstoff oder der gleichzeitigen Verabreichung eines MMR- und eines Varizellen-Impfstoffes in unterschiedliche Gliedmassen bei Kindern im Alter von 9 bis 30 Monaten untersucht.
In der Studie wurden 82'656 Kinder mit einem MMRV- und 149'259 Kinder mit einem MMR-Impfstoff geimpft. Bei 39'203 Kindern erfolgte eine gleichzeitige Verabreichung von MMR- und Varizellen-Impfstoffen.
Abhängig von der Falldefinition, die für die Bestimmung von Fieberkrämpfen im Zeitraum mit dem höchsten Risiko (5 bis 12 Tage nach der ersten Dosis) verwendet wurde, betrug die Inzidenz von Fieberkrämpfen 2,18 (95% KI: 1,38; 3,45) oder 6,19 (95% KI: 4,71; 8,13) pro 10'000 Kinder für die MMRV-Gruppe bzw. 0,49 (95% KI: 0,19; 1,25) oder 2,55 (95% KI: 1,67; 3,89) pro 10'000 Kinder für die entsprechenden Kontrollkohorten.
Diese Daten lassen darauf schliessen, dass pro 5'882 oder 2'747 mit Priorix-Tetra geimpften Kindern ein zusätzlicher Fall eines Fieberkrampfes auftritt, verglichen mit entsprechenden Kontrollkohorten, die einen MMR-Impfstoff oder gleichzeitig einen MMR- und einen Varizellen-Impfstoff erhalten hatten (zusätzliches Risiko 1,70 (95% KI: -1,86; 3,46) bzw. 3,64 (95% KI: -6,11; 8,30) pro 10'000 Kinder) (siehe «Eigenschaften/Wirkungen»).
** Nach der Verabreichung der ersten Dosis des kombinierten MMR-Varizellen-Impfstoffes wurden, verglichen mit einer gleichzeitigen Verabreichung an verschiedenen Injektionsstellen einer MMR- und einer Varizellen-Impfung, höhere Inzidenzen von Fieber (ungefähr 1,5-fach) beobachtet.
Klinische Studien mit Priorix-Tetra an Personen >6 Jahre wurden nicht durchgeführt. Das Sicherheitsprofil von Priorix-Tetra bei Personen >6 Jahre wird aus den zum MMR-Impfstoff (Priorix) sowie zum monovalenten Oka-Varizellenimpfstoff (Varilrix) von GlaxoSmithKline vorliegenden Daten abgeleitet. Die Häufigkeiten unerwünschter Wirkungen wie Fieber, Hautausschlag, Schmerzen an der Injektionsstelle, Schwellung an der Injektionsstelle und Rötung an der Injektionsstelle bei Personen >6 Jahre, die Priorix oder Varilrix erhielten, waren vergleichbar mit denjenigen bei Kindern <6 Jahren, die Priorix-Tetra erhielten.
Unerwünschte Wirkungen nach Markteinführung
Nach der Markteinführung wurde über folgende zusätzliche Reaktionen mit einer Masern-Mumps-Röteln- und Varizellen-Impfung berichtet:
Infektionen und parasitäre Erkrankungen
Selten: Meningitis, Herpes zoster, Masern-ähnliches Syndrom, Mumps-ähnliches Syndrom (einschliesslich Orchitis, Epididymitis und Parotitis).
Erkrankungen des Blutes und des Lymphsystems
Selten: Thrombozytopenie, thrombozytopenische Purpura.
Erkrankungen des Immunsystems
Selten: Allergische Reaktionen, einschliesslich anaphylaktischer und anaphylaktoider Reaktionen.
Erkrankungen des Nervensystems
Selten: Enzephalitis, Schlaganfall (in Einzelfällen mit Impfvirusnachweis im betroffenen Gefäss), Zerebellitis, Zerebellitis-ähnliche Symptome (einschliesslich vorübergehende Gangstörung und vorübergehende Ataxie), Guillain-Barré-Syndrom, transverse Myelitis, periphere Neuritis.
Gefässerkrankungen
Selten: Vaskulitis (einschliesslich Purpura Schönlein-Henoch und Kawasaki-Syndrom).
Erkrankungen der Haut und des Unterhautzellgewebes
Selten: Erythema exsudativum multiforme, Varizellen-ähnlicher Hautausschlag.
Skelettmuskulatur-, Bindegewebs- und Knochenerkrankungen
Selten: Arthralgie, Arthritis.
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von grosser Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdacht einer neuen oder schwerwiegenden Nebenwirkung über das Online-Portal ElViS (Electronic Vigilance System) anzuzeigen. Informationen dazu finden Sie unter www.swissmedic.ch.
Überdosierung
Fälle einer Überdosierung sind nicht bekannt.
Eigenschaften/Wirkungen
ATC-Code
J07BD54
Wirkungsmechanismus
Nicht zutreffend.
Pharmakodynamik
Wirksamkeit und Effektivität
Die Wirksamkeit der Oka-Varizellenimpfstoffe von GlaxoSmithKline (1 Dosis Varilrix bzw. 2 Dosen tetravalenter Masern-Mumps-Röteln-Varizellenimpfstoff Priorix-Tetra im Abstand von 42 Tagen) wurde in der grossen, in mehreren Ländern durchgeführten, verumkontrollierten klinischen Studie OKA-H-179 (Follow-up OKAH-182 EXT 179:Y4-Y6-Y8-Y10) im Vergleich zu 2 Dosen Masern-Mumps-Röteln-Impfstoff ohne Varizellenkomponente im Abstand von 42 Tagen untersucht. Dabei wurden verschiedene Wirksamkeitskriterien zur Diagnose einer manifesten Varizelleninfektion verwendet. In der Phase A (Impfung im Alter von 12-24 Monaten) nahmen 5803 Kinder teil. In den Langzeit Follow-up Phase B wurden 4580 Kinder eingeschlossen. 3298 Kinder (56,8%) schlossen die Studie OKAH-182 EXT 179:Y4-Y6-Y8-Y10 vollständig über 10 Jahre ab. Es gab für Phase B der Studie keine statistische Hypothese sondern nur deskriptive Beschreibungen. Die primäre Diagnose beruhte auf der Meldung einer Varizella artigen Erkrankung durch die Eltern, welche im Falle einer geplanten Bestätigung durch den Investigator mittels PCR weiter untersucht wurde. Telefonische Kontakte fanden alle 6 Monate statt. Es fand zuerst eine Beurteilung der aufgetretenen klinisch vermuteten Varizelleninfektionen durch den Prüfarzt statt. Vermutete Varizellenfälle wurden dann durch ein Expertenpanel weiter beurteilt. Ausserdem wurde ein direkter Virusnachweis durch PCR (Polymerasekettenreaktion) durchgeführt und es fand eine anamnestische Abklärung einer möglichen Windpockenexposition statt.
Bei der ersten Analyse (bestätigte Varizellenfälle) war ein definitiver Virusnachweis in der PCR und/oder eine sichere Exposition gegenüber Varizellen Bedingung für die Beurteilung des Impferfolgs gegen Varizellenerkrankungen aller Schweregrade und gegen mässiggradige bis schwere Varizellenerkrankungen. In einer zweiten, weniger strengen Analyse (klinische Varizellenfälle) wurden für die Beurteilung des Impferfolgs alle bestätigten Varizellenfälle aber auch alle Varizellenfälle, die vom Expertenpanel identifiziert wurden, unabhängig von einer Bestätigung durch PCR oder Expositionsanamnese, berücksichtigt.
Die Wirksamkeit des Impfstoffs im Hinblick auf die Prävention bestätigter Varizellenfälle aller Schweregrade sowie mässiger bis schwerer bestätigter Varizellenfälle wurde nach einem Hauptbeobachtungszeitraum von 2 Jahren mit geimpften 5803 Kindern (mediane Dauer: 3,2 Jahre) belegt. In den Langzeit-Nachbeobachtungsphasen von 6 Jahren (mediane Dauer: 6,4 Jahre) und 10 Jahren (mediane Dauer: 9,8 Jahre, 3298 Kinder mit vollständiger Teilnahme in allen 3 Armen) derselben Studie OKAH-182 EXT 179:Y4-Y6-Y8-Y10 wurde eine anhaltende Wirksamkeit beobachtet. Die Ergebnisse sind in der nachfolgenden Tabelle dargestellt.
Gruppe | Zeitpunkt | Wirksamkeit gegen bestätigte Varizellenerkrankungen aller Schweregrade | Wirksamkeit gegen mässiggradige bis schwere bestätigte Varizellenerkrankungen |
Priorix-Tetra | Jahr 2 | 94,9% (97,5% KI: 92,4;96,6) | 99,5% (97,5% KI: 97,5;99,9) |
Jahr 6(1) | 95,0% (95% KI: 93,6;96,2) | 99,0% (95% KI: 97,7;99,6) | |
Jahr 10(1) | 95,4% (95% KI: 94,0;96,4) | 99,1% (95% KI: 97,9;99,6) | |
Monovalenter Oka-Varizellenimpfstoff | Jahr 2 | 65,4% (97,5% KI: 57,2;72,1) | 90,7% (97,5% KI: 85,9;93,9) |
Jahr 6(1) | 67,0% (95% KI: 61,8;71,4) | 90,3% (95% KI: 86,9;92,8) | |
Jahr 10(1) | 67,2% (95% KI: 62,3;71,5) | 89,5% (95% KI: 86,1;92,1) |
N=Anzahl Probanden, die in die Studie eingeschlossen und geimpft wurden. Der Follow-up über 10 Jahre wurde bei insgesamt 3298 Kindern in allen 3 Armen zusammen (Priorix-Tetra, Varilrix, Priorix) durchgeführt.
(1) Deskriptive Analyse
In der nachfolgenden Tabelle sind die Wirksamkeitsdaten, bezogen auf klinische Varizellenfälle aller Schweregrade sowie auf mässige bis schwere klinische Varizellenfälle nach einem Hauptbeobachtungszeitraum von 2 Jahren sowie nach den Nachbeobachtungsphasen von 6 Jahren und 10 Jahren dargestellt.
Gruppe | Zeitpunkt | Wirksamkeit gegen klinische Varizellenerkrankungen aller Schweregrade | Wirksamkeit gegen mässiggradige bis schwere klinische Varizellenerkrankungen |
Priorix-Tetra | Jahr 2 | 92,5% (95% KI: 89,9;94,4) | 99,3% (95% KI: 94,7;99,8) |
Jahr 6(1) | 93,4% (95% KI: 91,7;94,7) | 98,7% (95% KI: 97,4;99,4) | |
Jahr 10(1) | 93,6% (95% KI: 92,1;94,9) | 98,5% (95% KI: 97,1;99,2%) | |
Monovalenter Oka-Varizellenimpfstoff | Jahr 2 | 64,6% (95% KI: 57,5;70,5) | 90,2% (95% KI: 85,9;93,1) |
Jahr 6(1) | 66,2% (95% KI: 61,0;70,7) | 89,8% (95% KI: 86,4;92,4) | |
Jahr 10(1) | 66,3% (95% KI: 61,4;70,6) | 89,0% (95% KI: 85,5;91,6) |
N=Anzahl Probanden, die in jede Gruppe eingeschlossen wurden. Der Follow-up über 10 Jahre wurde bei insgesamt 3298 Kindern in allen 3 Armen zusammen (Priorix-Tetra, Varilrix, Priorix) durchgeführt.
(1) Deskriptive Analyse
Die Daten deuten darauf hin, dass die Verabreichung von zwei Dosen Priorix-Tetra im Vergleich zu einer Dosis zu einer höheren Wirksamkeit und einer Abnahme der Varizellen-Durchbruchserkrankungen führt. Der signifikante Anstieg (26,3-fach) der Varizellen-Antikörper nach der zweiten Dosis weist auf einen Boostereffekt hin. Auch für die anderen Impfstoff-Komponenten wurden erhöhte Antikörperspiegel nach Verabreichung von zwei Dosen beobachtet; der Anstieg reicht von 1,5-fach für Masern-Antikörper bis 3,3-fach für Mumps-Antikörper (im Neutralisationstest).
In einer Durchbruchsituation in Kindertagesstätten in Deutschland betrug die Effektivität von zwei Dosen Priorix-Tetra 91% (95% KI: 65;98) gegen alle Erkrankungen und 94% (95% KI: 54;99) gegen mässiggradige Erkrankungen.
Ein eingeschränkter Schutz gegen Masern bzw. Varizellen kann erzielt werden, wenn innerhalb von 72 Stunden nach einer natürlichen Exposition geimpft wird.
Immunantwort
Mit einer oder zwei Dosen Priorix-Tetra, die bei ca. 2'000 zuvor ungeimpften Kindern im Alter von 11 bis 23 Monaten verabreicht wurden, wurden die folgenden Serokonversionsraten (SC) und GMCs/GMTs (Geometric Mean antibody Concentrations/Titres) erzielt (die Dosen wurden im Abstand von 6 Wochen verabreicht):
Antikörper-Test | Nach der 1. Dosis | Nach der 2. Dosis | ||
SC | GMC/GMT | SC | GMC/GMT | |
Masern | ||||
ELISA (150 mI.E./ml) | 96,4% (KI: 95,5; 97,2) | 3'184,5 (KI: 3'046,5; 3'328,7) | 99,1% (KI: 98,6; 99,5) | 4'828,6 (KI: 4'644,3; 5'020,1) |
Mumps | ||||
ELISA (231 E./ml) | 91,3% (KI: 90,0; 92,5) | 976,7 (KI: 934,8; 1'020,5) | 98,8% (KI: 98,2; 99,2) | 1'564,4 (KI: 1'514,6; 1'615,8) |
Neutralisation (1:28) | 95,4% (KI: 94,3; 96,3) | 147,0 (KI: 138,6; 155,8) | 99,4% (KI: 98,9; 99,7) | 478,4 (KI: 455,1; 503,0) |
Rubella | ||||
ELISA (4 I.E./ml) | 99,7% (KI: 99,4; 99,9) | 62,2 (KI: 60,0; 64,5) | 99,9% (KI: 99,6; 100) | 119,7 (KI: 116,4; 123,1) |
Varicella | ||||
IFA (1:4) | 97,2% (KI: 96,3; 97,9) | 97,5 (KI: 92,2; 103,1) | 99,8% (KI: 99,5; 100) | 2'587,8 (KI: 2'454,0; 2'728,9) |
ELISA (50 mI.E./ml) | 89,4% (KI: 87,8; 90,8) | 112,0 (KI: 93,5; 134,0) | 99,2% (KI: 98,5; 99,6) | 2'403,9 (KI: 1'962,4; 2'944,6) |
ELISA: Enzyme Linked Immunosorbent Assay
IFA: Immunofluorescence Assay
Die beobachteten Serokonversionsraten und GMCs/GMTs waren ähnlich wie nach der Impfung mit einem monovalenten Varizellen- und dem kombinierten Masern-Mumps-Röteln-Impfstoff.
Entsprechende Untersuchungen zur CMI (cell mediated immunity) nach der Impfung mit Priorix-Tetra (MMRV) im Vergleich zur Impfung mit Masern-Mumps-Röteln Impfstoff (Priorix) + Einzeldosis Varizellen Impfstoff (V) mit mindestens 4-wöchigem Abstand liegen keine vor.
In eine klinische Studie in Asien (Singapur) wurden 300 gesunde Kinder im Alter von 9 bis 10 Monaten zum Zeitpunkt der ersten Impfstoffdosis eingeschlossen. Von diesen erhielten 153 Kinder zwei Dosen Priorix-Tetra im Abstand von drei Monaten und 147 Kinder erhielten Priorix und Varilrix. Die Serokonversionsraten und GMCs/GMTs waren denen nach getrennter Verabreichung eines Varizellen- und Masern-Mumps-Röteln-Impfstoffes von GlaxoSmithKline ähnlich. Die Serokonversionsraten nach der ersten Dosis Priorix-Tetra waren für alle Antigene, ausser Masern, mit denen, die in anderen klinischen Studien bei Kindern im Alter von 12 bis 24 Monaten beobachtet wurden, vergleichbar. Die Serokonversionsrate für Masern bei Kindern im Alter von 9 bis 10 Monaten nach einer Dosis Priorix-Tetra betrug 93,3% (95% KI: 87,6; 96,9). Die Immunantwort von Kindern kann im ersten Lebensjahr wegen einer möglichen Interferenz mit maternalen Antikörpern nicht ausreichend sein. Daher sollte eine zweite Dosis Priorix-Tetra drei Monate nach der ersten Dosis verabreicht werden.
Klinische Studien zur Beurteilung der Immunogenität von Priorix-Tetra bei Personen >6 Jahre wurden nicht durchgeführt. Die Immunogenität von Priorix-Tetra bei Personen >6 Jahre wird aus den für Priorix und Varilrix vorliegenden Daten abgeleitet.
Eine Vergleichsstudie mit 328 Kindern (Durchschnittsalter 12 Monate), denen Priorix-Tetra entweder i.m. oder s.c. verabreicht wurde, zeigte, dass beide Verabreichungswege eine ähnliche Immunogenität und ähnliche Sicherheitsprofile haben. Daten zur intramuskulären Injektion von Priorix-Tetra bei Jugendlichen und Erwachsenen liegen nicht vor.
Persistenz der Immunantwort gegen Masern, Mumps und Röteln
Die nachfolgende Tabelle zeigt für Kinder zwischen 12 und 22 Monaten, die in einer klinischen Studie zwei Impfdosen Priorix-Tetra (N = 2'489) erhielten, die Seropositivitätsraten für Antikörper gegen Masern, Mumps und Röteln nach Beobachtungszeiträumen von 2, 6 und 10 Jahren, bezogen auf Kinder, deren Antikörperkonzentrationen mindestens dem festgelegten Schwellenwert entsprachen:
Zeitpunkt | Antikörper | ||
Masern | Mumps | Röteln | |
Jahr 2 | 99,1% | 90,5% | 100% |
Jahr 6 | 99,0% | 90,5% | 99,8% |
Jahr 10 | 98,5% | 90,0% | 97,7% |
ELISA: Enzyme Linked Immuno Sorbent Assay
Anwendungsbeobachtung nach der Markteinführung (Sicherheitsstudie)
Das Risiko von Fieberkrämpfen nach der ersten Impfdosis von Priorix-Tetra bei Kindern zwischen 9 und 30 Monaten wurde im Rahmen einer retrospektiven Datenbank-Analyse untersucht (siehe «Unerwünschte Wirkungen»).
Klinische Wirksamkeit
Siehe unter «Pharmakodynamik».
Pharmakokinetik
Eine Untersuchung der pharmakokinetischen Eigenschaften ist für Impfstoffe nicht erforderlich.
Absorption
Nicht zutreffend.
Distribution
Nicht zutreffend.
Metabolismus
Nicht zutreffend.
Elimination
Nicht zutreffend.
Präklinische Daten
Toxizitätsstudien bei Tieren nach wiederholter Gabe ergaben keinerlei Hinweise auf lokale oder systemische Toxizität des Impfstoffes.
Sonstige Hinweise
Inkompatibilitäten
Priorix-Tetra darf nicht mit anderen Arzneimitteln gemischt werden, da keine Daten zur Kompatibilität vorliegen.
Haltbarkeit
Das Arzneimittel darf nur bis zu dem auf der Packung mit «EXP» bezeichneten Datum verwendet werden.
Nach dem Auflösen wird eine umgehende Verwendung empfohlen. Jedoch wurde gezeigt, dass der Impfstoff nach dem Auflösen bei 2 °C bis 8 °C für 8 Stunden stabil ist.
Besondere Lagerungshinweise
Priorix-Tetra ist im Kühlschrank (+2 °C-+8 °C), vor Licht geschützt in der Originalpackung und ausser Reichweite von Kindern aufzubewahren. Kühlkettenpflichtig. Nicht einfrieren!
Hinweise für die Handhabung
Der rekonstituierte (gelöste) Impfstoff ist vor der Verabreichung per Augenschein auf etwaige Fremdpartikel und/oder physikalische Veränderungen zu untersuchen. Falls irgendwelche Veränderungen beobachtet werden, darf der Impfstoff nicht verwendet werden.
Aufgrund geringfügig abweichender pH-Werte kann die Farbe des gelösten Impfstoffes von pfirsichfarben bis fuchsienrosa variieren. Diese Farbschwankungen stellen keine Beeinträchtigung der Wirksamkeit des Impfstoffes dar. Bei Beobachtung anderer Veränderungen darf der Impfstoff nicht verabreicht werden.
Hinweise für die Rekonstitution des Impfstoffes mit dem in der Fertigspritze befindlichen Lösungsmittel
Priorix-Tetra wird rekonstituiert, indem der gesamte Inhalt der Fertigspritze mit Lösungsmittel in die Durchstechflasche mit dem Pulver gegeben wird.
Für das Befestigen der Nadel an der Spritze folgen Sie der nachstehenden Anleitung. Allerdings kann sich die mit Priorix-Tetra mitgelieferte Spritze leicht von der abgebildeten Spritze unterscheiden (d.h. ohne Schraubgewinde). In diesem Fall muss die Nadel ohne zu schrauben angebracht werden.
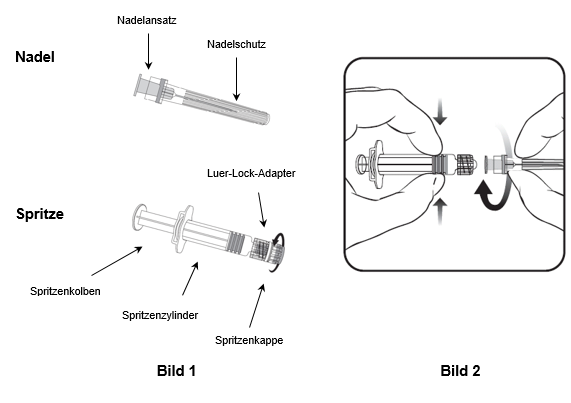
Halten Sie die Spritze immer am Spritzenzylinder fest. Die Spritze nicht am Spritzenkolben oder Luer-Lock-Adapter (LLA) festhalten.
- Halten Sie die Spritze am Spritzenzylinder fest und drehen Sie die Spritzenkappe entgegen dem Uhrzeigersinn ab (wie in Bild 1 gezeigt).
- Um die Nadel an der Spritze anzubringen, führen Sie den Nadelansatz vorsichtig in den LLA und drehen Sie die Nadel im Uhrzeigersinn, bis sie fest sitzt (wie in Bild 2 gezeigt). Achten Sie beim Anbringen darauf, dass sich die Nadel in der Achse der Spritze befindet (wie im Bild 2 gezeigt). Andernfalls könnte sich der LLA verbiegen und undicht werden. Falls sich während des Anbringens der Nadel der LLA löst, ist eine neue Impfstoffdosis (neue Spritze und Durchstechflasche) zu verwenden.
- Entfernen Sie den Nadelschutz, der gelegentlich fest sitzen kann.
- Fügen Sie das Lösungsmittel dem Pulver zu. Schütteln Sie danach die Mischung gründlich, bis sich das Pulver vollständig im Lösungsmittel gelöst hat. Nach der Rekonstitution sollte der Impfstoff sofort verabreicht werden.
- Ziehen Sie den gesamten Inhalt der Durchstechflasche in die Spritze auf.
- Zur Verabreichung des Impfstoffs soll eine neue Nadel verwendet werden. Drehen Sie die Nadel von der Spritze ab und bringen Sie eine Injektionsnadel an, indem Sie Schritt 2 wiederholen.
Nicht verwendeter Impfstoff und Abfallmaterial ist entsprechend den nationalen Anforderungen zu entsorgen.
Zulassungsnummer
58158 (Swissmedic).
Zulassungsinhaberin
GlaxoSmithKline AG, 3053 Münchenbuchsee.
Stand der Information
Dezember 2019.
Composition
Principes actifs
Virus de la rougeole souche Schwarz, virus des oreillons souche RIT 4385, virus de la rubéole souche Wistar RA 27/3 et virus de la varicelle souche OKA.
Excipients
Poudre: Acides aminés, lactose, mannitol, sorbitol.
Résidus provenant du procédé de fabrication: traces de sulfate de néomycine.
Solvant: aqua ad iniectabilia.
Forme pharmaceutique et quantité de principe actif par unité
Poudre et solvant pour la préparation d'une solution injectable.
Une dose (0,5 ml) de vaccin dissous contient:
virus de la rougeole, souche Schwarz (vivant atténué)* min. 103,0 TCID50
virus des oreillons, souche RIT 4385 (vivant atténué)* min. 104,4 TCID50
virus de la rubéole, souche Wistar RA 27/3 (vivant atténué)** min. 103,0 TCID50
virus de la varicelle, souche OKA (vivant atténué) min. 103,3 UFP
* Produite sur cellules d'embryon de poulet
** Produite sur cellules diploïdes humaines (MRC-5)
TCID50 = dose infectant 50% des cultures cellulaires
UFP = unités formant des plaques
La poudre est blanche à rose pâle. Le solvant est limpide et incolore.
Indications/Possibilités d’emploi
Priorix-Tetra est indiqué pour l'immunisation active des personnes à partir de l'âge de 12 mois contre la rougeole, les oreillons, la rubéole et la varicelle.
Une vaccination ROR-varicelle à l'âge de 9-11 mois doit être prise en considération pour les nourrissons avec un risque accru de rougeole. Dans ce cas, il faut cependant tenir compte du fait que les nourrissons durant la première année de vie peuvent ne pas répondre suffisamment aux composants du vaccin en raison d'éventuelles interférences avec les anticorps maternels. Chez ces enfants, une seconde dose de Priorix-Tetra devra être administrée 3 mois après la première dose (voir «Propriétés/effets»).
Priorix-Tetra doit être administré selon les recommandations officielles de vaccination.
Posologie/Mode d’emploi
Posologie usuelle
L'immunisation comprend deux doses de Priorix-Tetra. Il est préférable de respecter un intervalle minimal de 6 semaines entre les deux doses. Cet intervalle ne doit toutefois en aucun cas être inférieur à 4 semaines.
Comme alternative, une seule dose de Priorix-Tetra peut être administrée après l'immunisation avec une dose d'un autre vaccin rougeole-oreillons-rubéole ou rougeole-oreillons-rubéole-varicelle. Il faut ici tenir compte du fait qu'une dose de vaccin monovalent contre la varicelle devra être administrée, de préférence 6 à 12 semaines après la vaccination par Priorix-Tetra, aux personnes qui n'ont pas été vaccinés précédemment contre la varicelle, afin de renforcer la protection contre la varicelle (voir «Propriétés/Effets»).
Mode d'administration
Le vaccin est à injecter de préférence par voie sous-cutanée ou par voie intramusculaire dans la région deltoïde de la partie supérieure du bras ou dans la région antérolatérale de la cuisse.
Chez les personnes présentant des troubles hémorragiques (par exemple thrombocytopénie ou troubles de la coagulation), le vaccin doit être administré par voie sous-cutanée.
Pour les instructions concernant la reconstitution du vaccin avant administration, voir «Remarques particulières».
Contre-indications
Comme pour tous les autres vaccins, la vaccination avec Priorix-Tetra doit être reportée à un moment plus tardif en présence d'une affection aiguë s'accompagnant de fièvre élevée. Des infections légères ne constituent en général pas une contre-indication pour la vaccination.
Priorix-Tetra est contre-indiqué en cas d'hypersensibilité connue à l'un des composants du vaccin ou à la néomycine et chez les sujets ayant présenté des signes d'hypersensibilité lors d'une administration antérieure de vaccins contre la rougeole, les oreillons, la rubéole et/ou la varicelle. Un antécédent de dermatite de contact à la néomycine ne constitue pas une contre-indication. En ce qui concerne l'allergie aux protéines de l'œuf de poule, voir «Mises en garde et précautions».
Priorix-Tetra est contre-indiqué chez la femme enceinte. De plus, toute grossesse doit être évitée dans les trois mois qui suivent la vaccination (voir «Grossesse/Allaitement»).
Les sujets ayant une immunodéficience ne doivent pas être vaccinés par Priorix-Tetra. Cela s'applique également aux personnes souffrant de déficits immunitaires congénitaux ou acquis.
Mises en garde et précautions
Priorix-Tetra ne doit en aucun cas être administré par voie intravasculaire ou intradermique.
Une syncope (évanouissement) peut survenir après toute vaccination, voire même avant, en particulier chez les adolescents, comme réaction psychogène à l'injection. Ceci peut s'accompagner de plusieurs signes neurologiques comme un trouble transitoire de la vision, des paresthésies et des mouvements tonico-cloniques des membres durant la phase de récupération. Il est important que des mesures soient mises en place afin d'éviter des blessures en cas d'évanouissement.
Comme pour tous les vaccins injectables, il est recommandé de toujours disposer d'un traitement médical approprié et de possibilités de surveillance, pour le cas où surviendrait une réaction anaphylactique suite à l'administration du vaccin.
Avant l'injection du vaccin, il faut attendre l'évaporation complète de l'alcool ou d'autres agents désinfectants, car ces produits peuvent inactiver les virus atténués du vaccin.
La vaccination d'enfants âgés de 9-11 mois peut ne pas donner une réponse immunitaire suffisante aux composants du vaccin en raison de la présence éventuelle d'anticorps maternels. Dans le cas où une situation épidémiologique requiert la vaccination de nourrissons de moins de 12 mois, une seconde dose du vaccin ROR-varicelle devra être administrée 3 mois après la première dose (voir «Propriétés/Effets»).
Convulsions fébriles
Dans les 5 à 12 jours après l'administration de la première dose de Priorix-Tetra, un risque plus élevé de fièvre et de convulsions fébriles a été observé comparé à l'administration concomitante des vaccins rougeole-oreillons-rubéole (ROR) et varicelle (voir «Effets indésirables» et «Propriétés/Effets»).
La vaccination d'enfants ayant des antécédents personnels ou familiaux de convulsions y compris convulsions fébriles doit être considérée avec prudence. Pour ces enfants, une vaccination séparée avec des vaccins ROR et varicelle doit être envisagée comme alternative pour la première dose (voir «Posologie/Mode d'emploi»). Dans tous les cas, les enfants doivent faire l'objet d'une surveillance particulière quant à la fièvre et aux convulsions fébriles pendant la période de risque.
De façon générale, des taux élevés de fièvre sont observés après l'administration de la première dose d'un vaccin contre la rougeole.
Les composants rougeole et oreillons du vaccin sont cultivés dans des cultures cellulaires d'embryons de poulet et peuvent donc contenir des traces de protéines d'œuf. Chez les sujets présentant des réactions anaphylactiques, anaphylactoïdes ou d'autres réactions de type immédiat (p.ex. urticaire généralisée, gonflement au niveau de la bouche et du pharynx, difficultés respiratoires, hypotension ou choc) après l'ingestion de protéines de l'œuf de poule, le risque d'une réaction d'hypersensibilité de type immédiat est accru après la vaccination, bien que ces réactions n'aient été observées que très rarement. Les personnes ayant déjà subi une réaction d'hypersensibilité de type immédiat après l'ingestion de protéines d'œuf de poule doivent être vaccinées avec une prudence extrême. Un traitement adéquat doit être à disposition en cas d'apparition d'une réaction anaphylactique.
Le vaccin ne doit pas être administré aux patients avec des problèmes héréditaires rares d'intolérance au fructose.
La prise de salicylés lors d'une varicelle sauvage ayant été mise en rapport avec la survenue d'un syndrome de Reye, il ne faut pas prendre de salicylés dans les 6 semaines suivant la vaccination par Priorix-Tetra.
Une transmission des virus de la rougeole, des oreillons ou de la rubéole du sujet vacciné lors de contacts avec des personnes prédisposées n'a pas encore été décrite, bien que l'on sache que les virus de la rubéole sont éliminés avec la sécrétion pharyngienne dans les 7 à 28 jours après la vaccination, avec une excrétion maximale vers le 11ème jour. Il a été montré que dans de très rares cas, une transmission du virus vaccinal de la varicelle OKA de personnes vaccinées, qui développent une réaction cutanée, à des personnes de contact séronégatives peut se produire. Il a également été montré dans des cas isolés qu'une transmission du virus vaccinal de la varicelle OKA par des sujets vaccinés exempts d'éruption cutanée à des personnes de contact séronégatives, est possible. Les personnes vaccinées chez lesquelles une éruption cutanée varicelliforme est apparue doivent éviter tout contact avec les femmes enceintes et les personnes sensibles exposées à un haut risque de varicelle sévère (comme les patients ayant un déficit immunitaire congénital ou acquis) jusqu'à la disparition complète de l'éruption.
Comme pour tout vaccin, il est possible qu'une réponse immunitaire protectrice ne soit pas atteinte chez tous les sujets vaccinés.
Des cas d'aggravation de thrombocytopénie et des cas de récidives de thrombocytopénie chez des sujets ayant souffert d'une thrombocytopénie après la première dose ont été rapportés après une vaccination par des vaccins vivants contre la rougeole, les oreillons et la rubéole. Dans de telles situations, une nouvelle vaccination par Priorix-Tetra n'est pas recommandée. La deuxième dose vaccinale pour l'immunisation contre la varicelle, si considérée nécessaire, doit être effectuée avec un vaccin monovalent contre la varicelle.
L'emploi de Priorix-Tetra chez des personnes ayant une infection à VIH asymptomatique n'a pas été étudié.
Très peu de rapports sont disponibles en ce qui concerne la varicelle disséminée avec une implication des organes internes après la vaccination avec la souche vaccinale de la varicelle OKA; ceux-ci concernaient en particulier, mais pas exclusivement, des personnes immunosupprimées. Dans des cas isolés, une issue fatale a été rapportée, malgré un traitement à base d'aciclovir.
Interactions
Priorix-Tetra peut être administré simultanément, mais à différents sites d'injection, avec chacun des vaccins monovalents ou combinés suivants, y compris les vaccins hexavalents (DTPa-IPV-Hib-HBV): diphtérie-tétanos-coqueluche acellulaire (DTPa), Haemophilus influenza de type b (Hib), poliomyélite inactivée (IPV), hépatite B (HBV).
Il n'existe aucune donnée concernant l'utilisation concomitante de Priorix-Tetra avec d'autres vaccins.
Si un test tuberculinique doit être fait, il est impératif de le faire avant ou en même temps que la vaccination, car les vaccins vivants combinés contre la rougeole, les oreillons et la rubéole peuvent entraîner une diminution temporaire de la sensibilité tuberculinique de la peau. Cette diminution de la sensibilité cutanée pouvant persister jusqu'à 6 semaines au maximum, le test à la tuberculine ne doit pas être effectué pendant cette période post-vaccinale, afin d'éviter des résultats faussement négatifs.
Chez les personnes ayant reçu des immunoglobulines humaines ou une transfusion sanguine, la vaccination par Priorix-Tetra doit être différée d'au moins 3 mois, étant donné le risque d'échec vaccinal dû aux anticorps acquis de façon passive contre la rougeole, les oreillons, la rubéole et/ou la varicelle.
L'emploi de l'acide acétylsalicylique (AAS) au cours d'une varicelle sauvage a été mis en rapport avec l'apparition d'un syndrome de Reye. C'est pourquoi il ne faut pas utiliser de l'AAS jusqu'à 6 semaines après la vaccination par Priorix-Tetra.
Si Priorix-Tetra ne peut pas être administré en même temps que d'autres vaccins vivants atténués, un intervalle d'au moins un mois doit être respecté entre les vaccinations.
Grossesse/Allaitement
Grossesse
La vaccination par Priorix-Tetra est contre-indiquée chez la femme enceinte. De plus, une grossesse doit être évitée dans les 3 mois qui suivent la vaccination.
Des études sur la toxicité de reproduction n'ont pas été effectuées en expérimentation animale.
Allaitement
Il n'existe pas de données suffisantes sur l'emploi de Priorix-Tetra pendant la période d'allaitement.
Effet sur l’aptitude à la conduite et l’utilisation de machines
Aucune étude relative aux effets de Priorix-Tetra sur l'aptitude à la conduite et l'utilisation de machines n'a été réalisée. Certains des effets indésirables décrits au chapitre «Effets indésirables» peuvent avoir une influence sur l'aptitude à la conduite et l'utilisation de machines. Voir «Effets indésirables».
Effets indésirables
Données d'études cliniques
Le profil de sécurité suivant se base sur les données obtenues avec plus de 6'700 doses qui ont été administrées à des enfants âgés de 9 à 27 mois. Les événements ont été recueillis de manière active dans le cadre d'études cliniques jusqu'à 42 jours après la vaccination.
Les fréquences sont indiquées comme suit: «très fréquent» (≥1/10), «fréquent» (<1/10, ≥1/100), «occasionnel» (<1/100, ≥1/1000), «rare» (<1/1000, ≥1/10'000), «très rare» (<1/10'000).
Infections et infestations
Occasionnels: infections des voies respiratoires supérieures.
Rares: otite moyenne.
Affections hématologiques et du système lymphatique
Occasionnels: Lymphadénopathie.
Troubles du métabolisme et de la nutrition
Occasionnels: inappétence.
Affections psychiatriques
Fréquents: irritabilité.
Occasionnels: cris, nervosité, insomnie.
Affections du système nerveux
Rares: convulsions fébriles* (voir aussi sous «Mises en garde et précautions»).
Affections respiratoires, thoraciques et médiastinales
Occasionnels: rhinite.
Rares: toux, bronchite.
Affections gastro-intestinales
Occasionnels: gonflement parotidien, diarrhée, vomissements.
Affections de la peau et du tissu sous-cutané
Fréquents: éruption cutanée.
Troubles généraux et anomalies au site d'administration
Très fréquents: douleur au site d'injection (10,1%), rougeur au site d'injection (23,2%), fièvre (rectale ≥38 °C - ≤39,5 °C; axillaire/orale ≥37,5 °C - ≤39 °C) (35,8%)**.
Fréquents: gonflement au site d'injection, fièvre (rectale >39,5 °C; axillaire/orale >39,0 °C)**.
Occasionnels: léthargie, malaise, lassitude.
* Dans le cadre d'une analyse rétrospective d'une banque de données, le risque de survenue de convulsions fébriles après l'administration de la première dose de Priorix-Tetra a été étudié en comparaison avec la vaccination avec un vaccin ROR ou l'administration concomitante des vaccins ROR et varicelle dans des membres différents chez des enfants âgés de 9 à 30 mois.
Dans l'étude, 82'656 enfants ont été vaccinés avec un vaccin ROR-varicelle et 149'259 enfants avec un vaccin ROR. Chez 39'203 enfants, les vaccins ROR et varicelle ont été administrés de façon concomitante.
En fonction de la définition de cas utilisée pour identifier les convulsions fébriles dans la période avec le plus fort risque (dans les 5 à 12 jours après la première dose), l'incidence de convulsions fébriles était de 2,18 (IC à 95%: 1,38; 3,45) ou 6,19 (IC à 95%: 4,71; 8,13) pour 10'000 enfants pour le groupe ROR-varicelle et de 0,49 (IC à 95%: 0,19; 1,25) ou 2,55 (IC à 95%: 1,67; 3,89) pour 10'000 enfants pour les cohortes de contrôle correspondantes.
Ces données indiquent que pour 5'882 ou 2'747 enfants vaccinés avec Priorix-Tetra un cas supplémentaire de convulsion fébrile survient, comparé aux cohortes de contrôle correspondantes qui ont reçu un vaccin ROR ou en même temps un vaccin ROR et un vaccin contre la varicelle (risque supplémentaire de 1,70 (IC à 95%: -1,86; 3,46) et 3,64 (IC à 95%: -6,11; 8,30) respectivement pour 10'000 enfants) (voir «Propriétés/Effets»).
** Des incidences de fièvre plus élevées (environ 1,5 fois) ont été observées après l'administration de la première dose du vaccin combiné ROR-varicelle comparée à l'administration simultanée du vaccin ROR et du vaccin contre la varicelle à des sites d'injection différents.
Aucune étude clinique n'a été réalisée avec Priorix-Tetra chez des personnes âgées de plus de 6 ans. Le profil de sécurité de Priorix-Tetra chez les personnes âgées de plus de 6 ans est déduit des données disponibles sur le vaccin ROR (Priorix) et le vaccin monovalent Oka contre la varicelle (Varilrix) de GlaxoSmithKline. Les fréquences des effets indésirables tels que fièvre, éruption cutanée, douleurs au site d'injection, gonflement au site d'injection et rougeur au site d'injection, rapportées chez les personnes âgées de plus de 6 ans ayant reçu Priorix ou Varilrix étaient comparables à celles observées chez les enfants âgés de moins de 6 ans ayant reçu Priorix-Tetra.
Effets indésirables après commercialisation
Lors de la surveillance post-commercialisation, les réactions supplémentaires suivantes ont été signalées avec un vaccin rougeole-oreillons-rubéole et varicelle:
Infections et infestations
Rares: Méningite, zona, syndrome semblable à la rougeole, syndrome semblable aux oreillons (y compris orchite, épididymite et parotidite).
Affections hématologiques et du système lymphatique
Rares: Thrombocytopénie, purpura thrombocytopénique.
Affections du système immunitaire
Rares: Réactions allergiques, y compris réactions anaphylactiques et anaphylactoïdes.
Affections du système nerveux
Rares: encéphalite, attaque cérébrale (dans certains cas avec la mise en évidence du virus vaccinal dans le vaisseau atteint), cérébellite, symptômes de type cérébellite (y compris des troubles transitoires de la locomotion et une ataxie transitoire), syndrome de Guillain-Barré, myélite transverse, névrite périphérique.
Affections vasculaires
Rares: vascularite (y compris purpura Schönlein-Henoch et syndrome de Kawasaki).
Affections de la peau et du tissu sous-cutané
Rares: érythème exsudatif multiforme, éruption semblable à la varicelle.
Affections musculo-squelettiques et du tissu conjonctif
Rares: arthralgie, arthrite.
L'annonce d'effets secondaires présumés après l'autorisation est d'une grande importance. Elle permet un suivi continu du rapport bénéfice-risque du médicament. Les professionnels de santé sont tenus de déclarer toute suspicion d'effet secondaire nouveau ou grave via le portail d'annonce en ligne ElViS (Electronic Vigilance System). Vous trouverez des informations à ce sujet sur www.swissmedic.ch.
Surdosage
Aucun cas de surdosage n'a été rapporté à ce jour.
Propriétés/Effets
Code ATC
J07BD54
Mécanisme d'action
Non pertinent.
Pharmacodynamique
Efficacité et effectivité:
L'efficacité des vaccins Oka contre la varicelle de GlaxoSmithKline (1 dose de Varilrix ou 2 doses de vaccin tétravalent rougeole-oreillons-rubéole-varicelle Priorix-Tetra administrées à un intervalle de 42 jours) a été évaluée dans la grande étude clinique OKA-H-179 (suivi OKAH-182 EXT 179:Y4-Y6-Y8-Y10), contrôlée contre traitement actif et réalisée dans plusieurs pays, en comparaison avec 2 doses de vaccin rougeole-oreillons-rubéole sans composante varicelle données à un intervalle de 42 jours. Différents critères d'efficacité ont été utilisés pour le diagnostic d'une varicelle manifeste. 5803 enfants ont participé à la phase A (vaccination à l'âge de 12-24 mois). 4580 enfants ont été inclus dans la phase B de suivi au long terme. 3298 enfants (56,8%) ont terminé la totalité de l'étude OKAH-182 EXT 179:Y4-Y6-Y8-Y10 d'une durée de 10 ans. Il n'était prévu aucune hypothèse statistique pour la phase B de l'étude, mais seulement des observations descriptives. Le diagnostic primaire reposait sur la déclaration d'une affection de type varicelle par les parents qui, en cas de confirmation prévue par l'investigateur, était suivie d'un examen par PCR. Des contacts téléphoniques avaient lieu tous les 6 mois. L'investigateur a tout d'abord évalué les varicelles supposées au niveau clinique. Les cas de varicelle supposés ont ensuite encore été évalués par un panel d'experts. De plus, une vérification directe de la présence du virus par PCR (Polymerase Chain Reaction) a été réalisée ainsi qu'une vérification de l'anamnèse quant à une exposition possible à la varicelle.
Dans la première analyse (cas confirmés de varicelle), la condition pour évaluer le succès de la vaccination contre la varicelle quelle que soit la sévérité et contre les cas de varicelle modérés à sévères était la mise en évidence définitive du virus par PCR et/ou la confirmation de l'exposition à la varicelle. Dans une deuxième analyse moins stricte (cas cliniques de varicelle), ont été considérés pour l'évaluation du succès de la vaccination tous les cas confirmés de varicelle mais aussi tous les cas de varicelle identifiés par le panel d'experts, indépendamment d'une confirmation par PCR ou d'une exposition dans l'anamnèse.
L'efficacité du vaccin pour prévenir les cas de varicelle confirmée quelle que soit la sévérité de la varicelle ainsi que les cas de varicelle confirmée modérée ou sévère a été démontrée après une période de suivi principale de 2 ans chez 5803 enfants vaccinés (durée médiane de 3,2 ans). Une efficacité durable a été observée durant les périodes de suivi au long terme de 6 ans (durée médiane de 6,4 ans) et de 10 ans (durée médiane de 9,8 ans, 3298 enfants ont participé entièrement à l'étude dans les 3 bras) de la même étude OKAH-182 EXT 179:Y4-Y6-Y8-Y10. Les résultats sont présentés dans le tableau ci-dessous.
Groupe | Période de suivi | Efficacité contre une varicelle confirmée, quelle que soit la sévérité | Efficacité contre une varicelle confirmée modérée ou sévère |
Priorix-Tetra | à 2 ans | 94,9% (IC à 97,5%: 92,4;96,6) | 99,5% (IC à 97,5%: 97,5;99,9) |
à 6 ans(1) | 95,0% (IC à 95%: 93,6;96,2) | 99,0% (IC à 95%: 97,7;99,6) | |
à 10 ans(1) | 95,4% (IC à 95%: 94,0;96,4) | 99,1% (IC à 95%: 97,9;99,6) | |
Vaccin varicelleux Oka monovalent | à 2 ans | 65,4% (IC à 97,5%: 57,2;72,1) | 90,7% (IC à 97,5%: 85,9;93,9) |
à 6 ans(1) | 67,0% (IC à 95%: 61,8;71,4) | 90,3% (IC à 95%: 86,9;92,8) | |
à 10 ans(1) | 67,2% (IC à 95%: 62,3;71,5) | 89,5% (IC à 95%: 86,1;92,1) |
N=nombre de sujets inclus dans l'étude et vaccinés. Le suivi sur 10 ans a été réalisé chez 3298 enfants au total inclus dans les 3 bras (Priorix-Tetra, Varilrix, Priorix).
(1) analyse descriptive
Les données d'efficacité contre les cas cliniques de varicelle quelle que soit la sévérité de la varicelle ainsi que les cas cliniques de varicelle modérée ou sévère observés après une première période de suivi de 2 ans et après les périodes de suivi de 6 ans et de 10 ans sont présentées dans le tableau ci-dessous.
Groupe | Période de suivi | Efficacité contre une varicelle clinique, quelle que soit la sévérité | Efficacité contre une varicelle clinique modérée ou sévère |
Priorix-Tetra | à 2 ans | 92,5% (IC à 95%: 89,9;94,4) | 99,3% (IC à 95%: 94,7;99,8) |
à 6 ans(1) | 93,4% (IC à 95%: 91,7;94,7) | 98,7% (IC à 95%: 97,4;99,4) | |
à 10 ans(1) | 93,6% (IC à 95%: 92,1;94,9) | 98,5% (IC à 95%: 97,1;99,2) | |
Vaccin varicelleux Oka monovalent | à 2 ans | 64,6% (IC à 95%: 57,5;70,5) | 90,2% (IC à 95%: 85,9;93,1) |
à 6 ans(1) | 66,2% (IC à 95%: 61,0;70,7) | 89,8% (IC à 95%: 86,4;92,4) | |
à 10 ans(1) | 66,3% (IC à 95%: 61,4;70,6) | 89,0% (IC à 95%: 85,5;91,6) |
N=nombre de sujets inclus dans chaque groupe. Le suivi sur 10 ans a été réalisé chez 3298 enfants au total inclus dans les 3 bras (Priorix-Tetra, Varilrix, Priorix).
(1) analyse descriptive
Ces données indiquent que l'administration de deux doses de Priorix-Tetra en comparaison à une dose unique aboutit à une meilleure efficacité et à une diminution des cas de varicelle chez les sujets antérieurement vaccinés. L'augmentation significative (26,3 fois) des anticorps contre la varicelle après la deuxième dose indique un effet booster. Des taux d'anticorps plus élevés ont également été observés pour les autres composants du vaccin après l'administration de deux doses; cette augmentation est de 1,5 fois pour les anticorps contre la rougeole jusqu'à 3,3 fois pour les anticorps contre les oreillons (dans le test de neutralisation).
L'efficacité de deux doses de Priorix-Tetra lors d'une épidémie de varicelle dans des crèches en Allemagne était de 91% (IC à 95%: 65;98) contre toute forme de maladie et 94% (IC à 95%: 54;99) contre les formes modérées.
Un certain effet protecteur contre la rougeole ou la varicelle peut être atteint chez les sujets qui reçoivent le vaccin dans les 72 heures suivant leur exposition au virus naturel.
Réponse immunitaire
Les taux de séroconversion (SC) et les GMC/GMT (Geometric Mean antibody Concentrations/Titres) suivants ont été obtenus avec une ou deux doses de Priorix-Tetra, administrées à environ 2'000 enfants antérieurement non vaccinés et âgés de 11 à 23 mois (les doses étaient administrées à 6 semaines d'intervalle):
Anticorps | Après la 1ère dose | Après la 2ème dose | ||
SC | GMC/GMT | SC | GMC/GMT | |
Rougeole | ||||
ELISA (150 mUI/ml) | 96,4% (IC: 95,5; 97,2) | 3'184,5 (IC: 3'046,5; 3'328,7) | 99,1% (IC: 98,6; 99,5) | 4'828,6 (IC: 4'644,3; 5'020,1) |
Oreillons | ||||
ELISA (231 U/ml) | 91,3% (IC: 90,0; 92,5) | 976,7 (IC: 934,8; 1'020,5) | 98,8% (IC: 98,2; 99,2) | 1'564,4 (IC: 1'514,6; 1'615,8) |
Neutralisation (1:28) | 95,4% (IC: 94,3; 96,3) | 147,0 (IC: 138,6; 155,8) | 99,4% (IC: 98,9; 99,7) | 478,4 (IC: 455,1; 503,0) |
Rubéole | ||||
ELISA (4 UI/ml) | 99,7% (IC: 99,4; 99,9) | 62,2 (IC: 60,0; 64,5) | 99,9% (IC: 99,6; 100) | 119,7 (IC: 116,4; 123,1) |
Varicelle | ||||
IFA (1:4) | 97,2% (IC: 96,3; 97,9) | 97,5 (IC: 92,2; 103,1) | 99,8% (IC: 99,5; 100) | 2'587,8 (IC: 2'454,0; 2'728,9) |
ELISA (50 mUI/ml) | 89,4% (IC: 87,8; 90,8) | 112,0 (IC: 93,5; 134,0) | 99,2% (IC: 98,5; 99,6) | 2'403,9 (IC: 1'962,4; 2'944,6) |
ELISA: Enzyme Linked Immunosorbent Assay
IFA: Immunofluorescence Assay
Les taux de séroconversion et les GMC/GMT observés étaient comparables à ceux obtenus après la vaccination avec un vaccin monovalent contre la varicelle et un vaccin combiné rougeole-oreillons-rubéole.
Il n'existe pas d'études concernant la CMI (cell mediated immunity) après vaccination avec Priorix-Tetra (ROR-varicelle) en comparaison avec la vaccination avec un vaccin rougeole-oreillons-rubéole (Priorix) et une dose unitaire du vaccin contre la varicelle à un intervalle minimal de 4 semaines.
300 enfants sains âgés de 9 à 10 mois au moment de la première dose de vaccin ont été inclus dans une étude clinique en Asie (Singapour). 153 enfants ont reçu deux doses de Priorix-Tetra à un intervalle de trois mois et 147 ont reçu Priorix et Varilrix. Les taux de séroconversion et les GMC/GMT étaient similaires à ceux observés après une vaccination séparée avec le vaccin contre la varicelle et le vaccin rougeole-oreillons-rubéole de GlaxoSmithKline. Les taux de séroconversion après la première dose de Priorix-Tetra étaient comparables pour tous les antigènes, à l'exception de la rougeole, à ceux observés dans d'autres études cliniques chez des enfants âgés de 12 à 24 mois. Le taux de séroconversion pour la rougeole chez des enfants âgés de 9 à 10 mois après une dose de Priorix-Tetra était de 93,3% (IC 95%: 87,6; 96,9). La réponse immunitaire des enfants pendant leur première année de vie peut ne pas être suffisante en raison d'une interférence possible avec les anticorps maternels. Par conséquent, une seconde dose de Priorix-Tetra doit être administrée 3 mois après la première dose.
Aucune étude clinique visant à évaluer l'immunogénicité de Priorix-Tetra chez des personnes âgées de plus de 6 ans n'a été réalisée. L'immunogénicité de Priorix-Tetra chez les personnes âgées de plus de 6 ans est déduite des données disponibles pour Priorix et Varilrix.
Une étude comparative auprès de 328 enfants (âge moyen de 12 mois) auxquels Priorix-Tetra a été administré par voie i.m. ou par voie s.c. a montré que l'immunogénicité et le profil de sécurité sont similaires pour les deux voies d'administration. Des données sur l'injection intramusculaire de Priorix-Tetra chez l'adolescent et l'adulte ne sont pas disponibles.
Persistance de la réponse immunitaire contre la rougeole, les oreillons et la rubéole
Le tableau suivant présente, pour des enfants âgés de 12 à 22 mois qui ont reçu dans une étude clinique deux doses vaccinales de Priorix-Tetra (N = 2'489), les taux de séropositivité pour les anticorps anti-rougeole, anti-oreillons et anti-rubéole observés après des périodes de suivi de 2, 6 et 10 ans en termes d'enfants ayant des concentrations d'anticorps égales ou supérieures au seuil défini:
Période de suivi | Anticorps | ||
Rougeole | Oreillons | Rubéole | |
À 2 ans | 99,1% | 90,5% | 100% |
À 6 ans | 99,0% | 90,5% | 99,8% |
À 10 ans | 98,5% | 90,0% | 97,7% |
ELISA: Enzyme Linked Immuno Sorbent Assay
Observation suite à la commercialisation (étude de sécurité)
Le risque de convulsions fébriles après la première dose de Priorix-Tetra a été étudié dans le cadre d'une analyse rétrospective d'une banque de données chez des enfants âgés de 9 à 30 mois (voir «Effets indésirables»).
Efficacité clinique
Voir sous «Pharmacodynamique».
Pharmacocinétique
L'évaluation des propriétés pharmacocinétiques n'est pas requise pour les vaccins.
Absorption
Non pertinent.
Distribution
Non pertinent.
Métabolisme
Non pertinent.
Élimination
Non pertinent.
Données précliniques
Les études de toxicité chez l'animal après administration répétée n'ont fourni aucun indice de toxicité locale ou systémique du vaccin.
Remarques particulières
Incompatibilités
Priorix-Tetra ne doit pas être mélangé à d'autres vaccins, étant donné l'absence de données sur la compatibilité.
Stabilité
Le médicament ne doit pas être utilisé au-delà de la date figurant après la mention «EXP» sur l'emballage.
Il est recommandé d'utiliser le vaccin immédiatement après sa dissolution. Cependant, il a été montré que le vaccin reconstitué est stable pendant 8 heures lorsqu'il est conservé entre 2 °C et 8 °C.
Remarques particulières concernant le stockage
Priorix-Tetra est à conserver au réfrigérateur (+2 °C-+8 °C), à l'abri de la lumière dans l'emballage d'origine et hors de portée des enfants. La chaîne du froid doit être respectée. Ne pas congeler!
Remarques concernant la manipulation
Le vaccin reconstitué (dissous) doit être soumis avant administration à un contrôle visuel pour s'assurer de l'absence de particules étrangères et/ou de modifications de l'aspect physique. Si l'on observe de quelconques modifications, le vaccin ne doit pas être utilisé.
En raison de variations mineures du pH, la couleur du vaccin dissous peut varier de pêche à rose fuchsia. Ces variations de couleur ne portent aucune atteinte à l'efficacité du vaccin. Si l'on observe d'autres modifications, le vaccin ne doit pas être administré.
Instructions pour la reconstitution du vaccin avec le solvant contenu dans la seringue préremplie
Priorix-Tetra est reconstitué en ajoutant la totalité du contenu de la seringue préremplie de solvant dans le flacon-ampoule contenant la poudre.
Pour fixer l'aiguille à la seringue, suivez les instructions ci-dessous. La seringue fournie avec Priorix-Tetra peut toutefois légèrement différer de la seringue illustrée (c.-à-d. sans filetage). Dans ce cas, l'aiguille ne doit pas être vissée pour être connectée à la seringue.
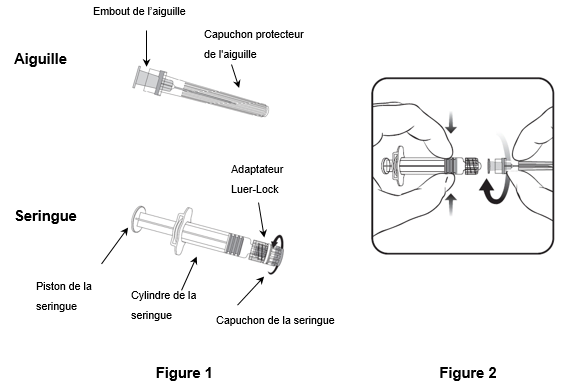
Tenez toujours la seringue par le cylindre. Ne tenez pas la seringue par le piston ou l'adaptateur Luer-Lock (ALL).
- Tenez la seringue par le cylindre et retirez le capuchon de la seringue en le tournant dans le sens inverse des aiguilles d'une montre (comme illustré dans la figure 1).
- Pour fixer l'aiguille à la seringue, introduisez prudemment l'embout de l'aiguille dans l'ALL et tournez l'aiguille dans le sens des aiguilles d'une montre jusqu'à ce qu'elle soit solidement fixée (comme illustré dans la figure 2). Veillez pendant cette opération à ce que l'aiguille soit dans l'axe de la seringue (comme illustré dans la figure 2). L'ALL risquerait sinon de se tordre et de ne plus être étanche. Si l'ALL se détache pendant la fixation de l'aiguille, il faut utiliser une nouvelle dose de vaccin (nouvelle seringue et nouveau flacon-ampoule).
- Retirez le capuchon protecteur de l'aiguille, qui peut parfois résister.
- Ajoutez le solvant à la poudre. Puis agitez soigneusement le mélange jusqu'à ce que la poudre soit entièrement dissoute dans le solvant.
Le vaccin doit être administré immédiatement après la reconstitution. - Prélevez la totalité du contenu du flacon-ampoule dans la seringue.
- Une nouvelle aiguille doit être utilisée pour l'administration du vaccin. Retirez l'aiguille de la seringue en la dévissant et fixez une aiguille d'injection en répétant l'étape 2.
Les résidus de vaccin non utilisés et les déchets doivent être éliminés conformément à la règlementation nationale.
Numéro d’autorisation
58158 (Swissmedic).
Titulaire de l’autorisation
GlaxoSmithKline AG, 3053 Münchenbuchsee.
Mise à jour de l’information
Décembre 2019.
Reviews (0)
Recently Viewed

Free consultation with an experienced pharmacist
Describe the symptoms or the right drug - we will help you choose its dosage or analogue, place an order with home delivery or just consult.
We are 14 pharmacists and 0 bots. We will always be in touch with you and will be able to communicate at any time.

 Deutsch
Deutsch French
French








