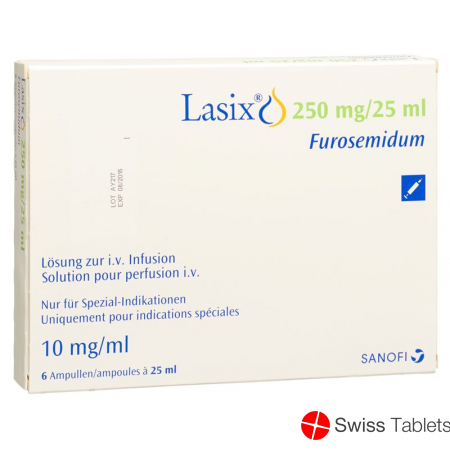
Lasix Inf Lös 250 mg / 25ml i.v. 6 Amp 25 ml
Lasix Inf Lös 250 mg/25ml i.v. 6 Amp 25 ml
-
69.52 CHF
- Price in reward points: 3131

- Availability: In stock
- Brand: SANOFI-AVENTIS
- Product Code: 6144450
- ATC-code C03CA01
- EAN 7680364420015
Ingredients:

Description
AMZV
Zusammensetzung
Tabletten
Wirkstoff: Furosemidum.
Hilfsstoffe: Maisstärke, Lactose-Monohydrat, mikrokristalline Cellulose, Natriumstärkeglykolat (Typ C), Talkum, kolloidales Siliciumdioxid wasserfrei, Magnesiumstearat, Farbstoff: E 104 (Chinolingelb).
Ampullen
Wirkstoff: Furosemidum ut Furosemidum natricum.
Hilfsstoffe: pro 25 ml (pH-Wert um 9) Mannitolum, Aqua ad iniectabilia.
Galenische Form und Wirkstoffmenge pro Einheit
Tabletten à 500 mg.
Ampullen à 250 mg.
Indikationen/Anwendungsmöglichkeiten
Die hochdosierten Formen von Lasix sind zur Diuresesteigerung ausschliesslich für Patienten mit stark verminderter Glomerulumfiltration (GFR <20 ml/min) angezeigt.
Drohende und bereits eingetretene akute Niereninsuffizienz, zur Aufrechterhaltung der Diurese und zur Erleichterung der parenteralen Ernährung, solange noch eine Restfiltration vorhanden ist.
Chronische Niereninsuffizienz im prädialytischen Stadium mit Flüssigkeitsretention und Hochdruck.
Terminale Niereninsuffizienz zur Aufrechterhaltung einer Restdiurese.
Nephrotisches Syndrom bei Patienten, die auf eine orale Dosis von Lasix bis 120 mg/Tag nicht ansprechen. Beim nephrotischen Syndrom steht die Therapie der Grunderkrankung im Vordergrund.
Dosierung/Anwendung
Im Allgemeinen soll die Dosierung so gering wie möglich gehalten werden, um den gewünschten Effekt zu gewährleisten. Bei i.v. Therapie wird empfohlen, so bald als möglich auf orale Therapie umzustellen.
Für eine optimale Wirksamkeit und um eine Gegenregulation zu unterdrücken wird generell eine Dauerinfusion gegenüber wiederholten Bolusinjektionen bevorzugt.
Für Kinder und Säuglinge sollen niedrig dosierte Furosemid-Präparate verwendet werden (Lasix Tabletten à 40 mg und Kapseln à 30 mg).
Lasix 250 mg (Infusionslösung)
Akutes Nierenversagen: Bei Patienten mit Schock sind vor Beginn der Behandlung durch geeignete Massnahmen die Hypovolämie und die Hypotonie zu beseitigen. Ebenso ist eine deutlich ausgeprägte Störung der Serumelektrolyte und des Säure-Basen-Gleichgewichts zu korrigieren.
Führt eine Tagesdosis von 40 mg Furosemid, langsam intravenös injiziert, nicht zur vermehrten Diurese, so kann die Behandlung mit Lasix 250 mg begonnen werden. Mittels eines Perfusors können über den Tag pro Stunde 50-100 mg Furosemid appliziert werden. Die Tagesdosis richtet sich nach einer ausreichenden Diurese, wobei die Maximaldosis nicht höher als 1'500 mg/Tag sein sollte.
Chronische Niereninsuffizienz im prädialytischen Stadium mit Flüssigkeitsretention und Hochdruck, nephrotisches Syndrom: Da die natriuretische Antwort von zahlreichen Variabeln abhängt, z.B. Grad der Niereninsuffizienz, Natriumbilanz usw., und daher prinzipiell im Einzelfall nicht präzise vorhergesagt werden kann, sollte die korrekte Dosis am besten durch stufenweise Erhöhung der Dosis ermittelt werden. Wegen des raschen Wirkungseintritts kann die Dosis in ½ bis stündlichen Abstand gesteigert werden. Die empfohlene Anfangsdosis sollte 0,1 mg/min als Infusion betragen. Da bei den chronisch niereninsuffizienten Patienten die Ausschwemmung langsam erfolgen sollte, ist die Dosis so zu wählen, dass der Patient in der Bilanz pro Tag etwa 2 kg Gewicht (280 mmol Na+) verliert.
Lasix 500 mg (Tabletten)
Chronische Niereninsuffizienz im prädialytischen Stadium mit Flüssigkeitsretention und Hochdruck: Bei ungenügendem Ansprechen auf eine orale Dosis von 120 mg (3 Tabletten Lasix zu 40 mg) pro Tag kann auf Lasix 500 mg Tabletten übergegangen werden. Dabei kann die Tagesdosis von 250 mg (½ Tablette Lasix 500 mg) bis zu 1'500 mg (3 Tabletten) in Ausnahmefällen bis zu 2'000 mg (4 Tabletten) gesteigert werden. Bei Dialyse-Patienten richtet sich die Dosis nach der Restdiurese und dem Körpergewicht. Die Tagesdosis liegt im Allgemeinen zwischen 250 mg und 1'500 mg (½-3 Tabletten Lasix 500 mg).
Nephrotisches Syndrom: Bei ungenügendem Ansprechen auf eine orale Dosis von 120 mg (3 Tabletten Lasix 40 mg) pro Tag kann auf Lasix 500 mg Tabletten übergegangen werden. Im Allgemeinen beträgt die Tagesdosis 250-500 mg (½-1 Tablette Lasix 500 mg).
Bei drohendem und bereits eingetretenem akutem Nierenversagen: Um eine bedarfsgerechte Dosierung sicherstellen zu können, sollte Lasix zunächst intravenös verabreicht werden. Ist eine länger dauernde Gabe von Lasix notwendig und zeigt es sich im klinischen Verlauf, dass eine Umstellung auf die Tablettenform möglich ist, so sollte sich die Dosierung auch bei oraler Gabe am notwendigen Effekt orientieren. Es wird empfohlen, 1'500 mg Lasix als Höchstdosis in 24 Stunden nicht zu überschreiten.
Anwendungshinweise (siehe «Sonstige Hinweise», Inkompatibilitäten).
Lasix 250 mg Infusionslösung ist in aller Regel über einen Perfusor zu applizieren. Bei Bedarf kann die Lasix Infusionslösung mit isotonischer Natriumchloridlösung verdünnt werden. Die Infusionsgeschwindigkeit von Furosemid darf 4 mg pro Minute nicht überschreiten.
Bei Patienten mit fortgeschrittener Niereninsuffizienz (Serumkreatinin >5 mg/dl) sollte die Infusionsrate von 2,5 mg/min nicht überschritten werden.
Die Einnahme der Lasix 500 mg Tabletten sollte unzerkaut, nüchtern mit reichlich Flüssigkeit erfolgen. Die Teilung der Tabletten wird durch drei Bruchkerben erleichtert.
Über die Dauer der Behandlung entscheidet der Arzt bzw. die Ärztin. Sie richtet sich nach Art und Schwere der Erkrankung.
Kontraindikationen
Bei Patienten mit normaler Nierenleistung dürfen Lasix 250 mg Infusionslösung bzw. 500 mg Tabletten nicht angewendet werden, da in diesen Fällen die Gefahr eines zu starken Flüssigkeits- und Elektrolytverlustes besteht.
- Nierenversagen mit fehlender Harnproduktion (Anurie);
- Coma und Präcoma hepaticum;
- schwere Hypokaliämie, schwere Hyponatriämie, Hypovolämie sowie Dehydratation mit oder ohne begleitende Hypotonie;
- Überempfindlichkeit gegen Furosemid, Sulfonamide oder einen der Hilfsstoffe;
- Stillzeit.
Warnhinweise und Vorsichtsmassnahmen
Während der Therapie ist eine sorgfältige Überwachung der Elektrolyte und Flüssigkeitsbilanz generell zu empfehlen. Kreatinin und Harnstoff im Blut sowie Plasmaelektrolyte, insbesondere Kalium, Kalzium, Chlorid und Bikarbonat sind regelmässig zu kontrollieren. Besondere Überwachung ist bei Patienten mit hohem Risiko von Elektrolytstörungen notwendig sowie im Fall von zusätzlichem Flüssigkeitsverlust durch z.B. Schwitzen, Durchfall oder Erbrechen. Der Kohlenhydratstoffwechsel ist zu überwachen.
Eine besonders sorgfältige Überwachung ist erforderlich bei:
- erniedrigtem Blutdruck; besonders sorgfältige Überwachung ist bei Patienten angezeigt, die durch einen bedeutenden Blutdruckabfall besonders gefährdet wären (z.B. Patienten mit signifikanten cerebrovaskulären oder koronaren Stenosen);
- latentem oder manifestem Diabetes mellitus (regelmässige Blutzuckerkontrolle);
- Gicht (regelmässige Harnsäurekontrolle);
- Behinderung des Harnabflusses (z.B. bei Prostatahypertrophie, Ureterstenose, Hydronephrose), Harnabfluss muss gewährleistet sein;
- gleichzeitigem Vorliegen von Leberzirrhose und Nierenfunktionseinschränkung (hepatorenalem Syndrom);
- Hypoproteinämie (z.B. bei nephrotischem Syndrom), vorsichtige Dosistitration ist erforderlich;
- Frühgeborenen (Möglichkeit der Entwicklung von Nephrolithiasis und Nephrokalzinose; Kontrolle der Nierenfunktion und Nierensonographie).
Wird Furosemid bei Patienten mit leichter Hypokaliämie oder Hyponatriämie eingesetzt, so sollte gleichzeitig eine entsprechende Elektrolytsubstitution erfolgen. Eine Hypovolämie oder Dehydratation muss ausgeglichen werden, ebenso signifikante Elektrolytstörungen und Störungen des Säure-Base-Haushalts.
Bei Patienten mit einer Teilobstruktion des Urin-Stream (z.B. Patienten mit einer Störung der Blasenentleerung, Prostata-Hyperplasie oder Verengung der Harnröhre), kann die Erhöhung der Urinproduktion die Schmerzen verursachen oder verschlimmern. Deshalb benötigen diese Patienten eine besondere Überwachung.
Gleichzeitige Anwendung von Risperidon
In placebokontrollierten Studien mit Risperidon wurde bei älteren Patienten mit Demenz, die mit Furosemid plus Risperidon behandelt wurden, eine höhere Mortalitätsrate (7,3%; mittleres Alter 89 Jahre, Altersspanne 75-97 Jahre) im Vergleich zu Patienten, die Risperidon allein (3,1%; mittleres Alter 84 Jahre, Altersspanne 70-96 Jahre) oder Furosemid allein (4,1%; mittleres Alter 80 Jahre, Altersspanne 67-90 Jahre) erhalten hatten, beobachtet.
Die Erhöhung der Mortalitätsrate bei Patienten, die mit Furosemid plus Risperidon behandelt wurden, wurde in zwei von vier klinischen Studien beobachtet.
Die gleichzeitige Anwendung von Risperidon und anderen Diuretika (hauptsächlich Thiazid-Diuretika in niedriger Dosierung) zeigte solche Befunde nicht.
Es konnte kein pathophysiologischer Mechanismus zur Erklärung dieser Beobachtung identifiziert und kein einheitliches Muster der Todesursachen festgestellt werden. Dennoch ist Vorsicht angezeigt und sind Risiken und Nutzen dieser Kombination oder der gleichzeitigen Behandlung mit anderen potenten Diuretika vor Therapieentscheidung abzuwägen. Bei Patienten, die andere Diuretika als begleitende Behandlung zu Risperidon einnahmen, wurde keine erhöhte Mortalitätsrate gefunden. Unabhängig von der Behandlung war Dehydratation ein allgemeiner Risikofaktor für Mortalität und muss daher bei älteren Patienten mit Demenz vermieden werden (siehe «Kontraindikationen»).
Bei Patienten, die mit Furosemid behandelt werden, kann Lupus erythematodes aktiviert werden oder ein vorbestehender Lupus erythematodes kann sich verschlimmern.
Interaktionen
Nicht empfohlene Kombinationen
Die Ototoxizität von Aminoglykosid-Antibiotika (z.B. Kanamycin, Gentamycin, Tobramycin) und anderen ototoxischen Substanzen kann sich bei gleichzeitiger Anwendung von Furosemid erhöhen. Dabei auftretende Hörstörungen können irreversibel sein. Deshalb sollte die gleichzeitige Anwendung vitalen Indikationen vorbehalten bleiben.
In einzelnen Fällen kann es nach intravenöser Gabe von Furosemid innerhalb von 24 Stunden nach Einnahme von Chloralhydrat zu Hitzegefühl, Schweissausbruch, Unruhe, Übelkeit, Blutdruckanstieg und Tachykardie kommen. Deshalb wird die gleichzeitige Anwendung von Furosemid und Chloralhydrat nicht empfohlen.
Kombinationen unter Vorsichtsmassnahmen oder besonderer Aufmerksamkeit
Manche Elektrolytstörungen (z.B. Hypokaliämie, Hypomagnesiämie) können die Toxizität von bestimmten anderen Substanzen (z.B. Digitalispräparate und Medikamente, welche das QT-Intervallverlängerungssyndrom induzieren können) erhöhen. Bei gleichzeitiger Anwendung von Glukokortikoiden, Laxantien (über längere Zeit) oder Carbenoxolon ist zu berücksichtigen, dass es zu einem verstärkten Kaliumverlust kommen kann. Lakritze wirkt in dieser Hinsicht wie Carbenoxolon.
Furosemid kann die toxischen Effekte nephrotoxischer Arzneimittel (z.B. Aminoglykoside, Cephalosporine, Polymyxine) verstärken. Bei Patienten mit antibiotikainduzierter Nierenschädigung sollte Furosemid daher mit Vorsicht eingesetzt werden.
Bei gleichzeitiger Anwendung von Furosemid und Cisplatin ist mit der Möglichkeit eines Hörschadens zu rechnen. Wird bei einer Cisplatinbehandlung eine forcierte Diurese mit Furosemid angestrebt, so darf Furosemid nur in niedriger Dosis (z.B. 40 mg bei normaler Nierenfunktion) und bei positiver Flüssigkeitsbilanz eingesetzt werden. Andernfalls kann es zu einer Verstärkung der Nephrotoxizität von Cisplatin kommen.
Furosemid kann die Wirkung anderer Medikamente abschwächen (z.B. den Effekt von Antidiabetika und von blutdruckerhöhenden Sympathomimetika (z.B. Epinephrin, Norepinephrin) oder verstärken (z.B. Theophyllin, Lithium [durch verminderte Lithiumausscheidung erhöhte kardio- und neurotoxische Wirkung] und kurareartigen Muskelrelaxanzien). Der Lithiumspiegel muss in Kombination mit Furosemid sorgfältig überwacht werden.
Die Toxizität hochdosierter Salicylate kann durch Furosemid verstärkt werden.
Die Wirkung von Antihypertensiva, Diuretika oder anderen blutdrucksenkenden Medikamenten kann durch Furosemid verstärkt werden. Insbesondere in Kombination mit ACE-Hemmern wurden starke Blutdruckabfälle bis hin zum Schock beobachtet. Patienten unter Diuretika können eine schwere Hypotonie und Verschlechterung der Nierenfunktion einschliesslich Nierenversagen erleiden, wenn ein ACE-Hemmer oder Angiotensin-II-Rezeptor-Antagonist zum erstenmal oder in einer höheren Dosis verabreicht wird. Die Lasix-Verabreichung soll vorübergehend unterbrochen oder in seiner Dosierung für 3 Tage reduziert werden, bevor ein ACE-Hemmer oder Angiotensin-II-Rezeptor-Antagonist gegeben oder deren Dosis gesteigert wird.
Nichtsteroidale Antiphlogistika (z.B. Indometacin, Acetylsalicylsäure) können die Wirkung von Furosemid abschwächen und bei bestehender Hypovolämie oder Dehydratation zu akuten Nierenversagen führen.
Phenytoin kann die Wirkung von Furosemid ebenfalls abschwächen. Probenecid, Methotrexat und andere Substanzen, die wie Furosemid einer signifikanten renal tubulären Sekretion unterliegen, können die Wirkung von Furosemid beeinträchtigen. Anderseits kann Furosemid die renale Ausscheidung dieser Substanzen verhindern. Bei hoher Dosierung von solchen Substanzen und von Furosemid kann dies zu einem erhöhten Serumspiegel führen und die Nebenwirkungen von Furosemid oder der gleichzeitigen Medikation verstärken.
Sucralfat kann die Resorption von Furosemid beeinträchtigen. Die Einnahme muss 2 h voneinander getrennt erfolgen.
Bei gleichzeitiger Behandlung mit Furosemid und bestimmten Cephalosporinen (z.B. Cephaloridine, Cephalotin) in hoher Dosierung kann die Nierenfunktion beeinträchtigt werden.
Wegen der Furosemid induzierten Hyperurikämie und der durch Ciclosporin verursachten Verschlechterung der renalen Harnsäureausscheidung ist das Risiko einer Gichtarthritis unter gleichzeitiger Behandlung mit Ciclosporin und Furosemid erhöht.
Patienten mit einem erhöhten Risiko für eine Röntgenkontrastmittel bedingte Nephropathie hatten nach Behandlung mit Furosemid ohne vorherige intravenöse Hydrierung eine erhöhte Inzidenz von Nierenfunktionsstörungen im Vergleich zu Patienten, die vor der Röntgenkontrastmittelapplikation intravenös hydriert wurden. Es wird empfohlen, dass mit Furosemid behandelte Patienten zur Senkung des Risikos für eine Röntgenkontrastmittel-bedingte Nephropathie vorgängig und anschliessend der Verabreichung von Kontrastprodukten mit physiologischer Kochsalzlösung hydriert werden.
Risperidon: Vorsicht walten lassen und Risiken und Nutzen einer Kombination oder gleichzeitigen Behandlung mit Furosemid oder anderen potenten Diuretika vor Therapieentscheidung sorgfältig abwägen. Siehe «Warnhinweise und Vorsichtsmassnahmen» zur erhöhten Mortalität bei älteren Patienten mit Demenz, die gleichzeitig Risperidon eingenommen hatten.
Levothyroxin: Hohe Dosen von Furosemid können die Bindung von Schilddrüsenhormonen an Transportproteinen inhibieren und führen dadurch anfänglich zu einem vorübergehenden Anstieg an freien Schilddrüsenhormonen und folglich zu einer allgemeinen Reduktion des gesamten Schilddrüsenhormonspiegels. Der Schilddrüsenhormonspiegel ist zu überwachen.
Schwangerschaft/Stillzeit
Furosemid passiert die Placenta und erreicht im Nabelschnurblut 100% der maternalen Serumkonzentration. Bisher sind keine Fehlbildungen beim Menschen bekannt geworden, die mit einer Furosemid-Exposition in Zusammenhang stehen könnten. Es liegen jedoch zur abschliessenden Beurteilung einer eventuellen schädigenden Wirkung auf den Embryo/Fötus keine ausreichenden Erfahrungen vor. Im Fötus kann dessen Urinproduktion in utero stimuliert werden. Es existieren keine kontrollierte Humanstudien.
Tierstudien haben unerwünschte Effekte auf den Fötus gezeigt (Embryotoxizität, pharmakologisch bedingt durch die Elektrolytverarmung).
Lasix sollte während der Schwangerschaft nicht angewendet werden, es sei denn es ist klar notwendig. Eine Behandlung muss kurzfristig und unter besonders strenger Indikationsstellung erfolgen. Eine Behandlung während der Schwangerschaft erfordert die Überwachung des Foetuswachstums.
Furosemid geht in die Muttermilch über und hemmt die Laktation. Deshalb wird von der Anwendung von Lasix in der Stillzeit abgesehen; wenn eine zwingende Indikation für Furosemid vorliegt und keine risikoärmere Alternative, wird das Abstillen empfohlen.
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von Maschinen
Sowohl durch eine Senkung des Blutdrucks als auch durch andere der untengenannten Nebenwirkungen kann die Fähigkeit zur aktiven Teilnahme am Strassenverkehr oder zum Bedienen von Maschinen beeinträchtigt werden. Dies gilt in verstärktem Masse bei Behandlungsbeginn und Präparatewechsel sowie im Zusammenwirken mit Alkohol.
Unerwünschte Wirkungen
Die Häufigkeitsangaben sind Veröffentlichungen zu Studien entnommen, in denen insgesamt 1'387 Patienten Furosemid inmit unterschiedlichen Dosierungen und Indikationen erhalten haben. Wenn eine Nebenwirkung dabei in unterschiedlicher Häufigkeit beobachtet wurde, wird hier die höchste beobachtete Häufigkeitskategorie angegeben.
Je nach Bedarf werden folgende Häufigkeitsangaben gemäss CIOMS-Einteilung verwendet:
Sehr häufig: ≥10%; Häufig: ≥1 und <10%; Gelegentlich: ≥0,1 und <1%; Selten: ≥0,01 und <0,1%; Sehr selten: <0,01%; Nicht bekannt: (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar)
Erkrankungen des Blutes und des Lymphsystems
Häufig: Hämokonzentration mit Thromboseneigung, vor allem bei älteren Menschen.
Gelegentlich: Thrombozytopenie mit potenziell verstärkter Blutungsneigung.
Selten: Leukopenie, Eosinophilie.
Sehr selten: Agranulozytose mit erhöhter Infektionsneigung; hämolytische oder aplastische Anämie.
Erkrankungen des Immunsystems
Gelegentlich können allergische Reaktionen auftreten.
Grundsätzlich können sich diese allergischen Reaktionen als Haut- und Schleimhautreaktionen (z.B. Pruritus, Urtikaria und andere Hautausschläge, bullöses Pemphigoid, Erythema multiforme, Dermatitis exfoliativa, Purpura) äussern, aber auch in Form fieberhafter Zustände.
Selten: anaphylaktische und anaphylaktoide Reaktionen, die potenziell lebensbedrohlich werden können (z.B. durch Herzversagen), wurden nur nach intravenöser Gabe beschrieben.*
Nicht bekannt: Verschlimmerung oder Aktivierung des systemischen Lupus erythematodes.
Stoffwechsel- und Ernährungsstörungen
Sehr häufig: Störungen des Elektrolythaushalts (einschliesslich symptomatischer Störungen); erhöhtes Serumkreatinin; erhöhter Triglyceridspiegel im Blut.
Nach einer Diurese kann es vor allem bei älteren Patienten und Kindern zu Hypovolämie oder Dehydratation kommen; häufig begleitet von Symptomen wie Kopfschmerzen, Schwindel, Schwäche, Apathie, Verwirrung, Schläfrigkeit oder Sehstörungen.
Häufig: Hyponatriämie, Hypochlorämie, Hypokaliämie, erhöhter Cholesterinspiegel im Blut, erhöhter Harnsäurespiegel im Blut, dadurch potenziell Gichtanfälle bei entsprechend prädisponierten Patienten.
Gelegentlich: Die Behandlung mit Furosemid kann zur Verminderung der Glukosetoleranz führen. Bei Diabetikern kann dies in eine reine Verschlechterung der Stoffwechsellage resultierenzur Folge haben.
In seltenen Fällen kann es dazu kommen, dass ein latenter Diabetes mellitus sich manifestiert.
Nicht bekannt: Hypokalzämie, Hypomagnesiämie, erhöhter Harnstoffspiegel im Blut, potenzielle Verschlechterung einer vorbestehenden metabolischen Alkalose (z.B. bei dekompensierter Leberzirrhose) unter Furosemid. Pseudo-Bartter-Syndrom bei Furosemid-Abusus und/oder Langzeitbehandlung mit Furosemid.
Erkrankungen des Nervensystems
Häufig: hepatische Enzephalopathie bei Patienten mit Leberinsuffizienz.
Selten: Parästhesie.
Häufigkeit unbekannt: Es wurde über Fälle von Schwindel, Ohnmacht oder Bewusstlosigkeit und Kopfschmerzen berichtet.
Erkrankungen des Ohrs und des Labyrinths
Gelegentlich: reversible Hörstörungen. Mit dieser Möglichkeit muss vor allem bei zu schneller intravenöser Injektion gerechnet werden, insbesondere bei niereninsuffizienten Patienten. Es wurden Fälle von Schwerhörigkeit beschrieben, die gelegentlich nicht reversibel waren.
Selten: Tinnitus aurium.
Herzerkrankungen
Ein Kaliummangel kann sich in kardialer Symptomatik, z.B. Reizbildungs- und Reizleitungsstörungen äussern.
Bei erhöhten renalen Magnesiumverlusten wurden als Folge einer Hypomagnesiämie in seltenen Fällen Herzrhythmusstörungen beobachtet.
Gefässerkrankungen
Sehr häufig (bei intravenöser Injektion): Hypotonie einschliesslich orthostatischer Hypotonie.
Selten: Vaskulitis.
Nicht bekannt: Thrombose.
Infolge Diurese kann es vor allem bei älteren Patienten und Kindern zu Hypovolämie oder Dehydratation mit Anzeichen und Symptomen wie z.B. Kreislaufbeschwerden, Hypotonie und orthostatischen Kreislaufregulationsstörungen kommen.
Schwere Kaliumverluste können zu Bewusstseinsstörungen bis hin zum Koma führen.
Erkrankungen des Gastrointestinaltrakts
Gelegentlich: Übelkeit.
Selten: Erbrechen, Durchfall.
Sehr selten: In Einzelfällen kann akute Pankreatitis auftreten.
Erbrechen, Verstopfung und Meteorismus können durch Kaliummangel bedingt sein. Appetitlosigkeit und Erbrechen können durch eine Hyponatriämie verursacht werden. Schwere Kaliumverluste können zu paralytischem Ileus führen.
Infolge Diurese kann es vor allem bei älteren Patienten und Kindern zu Hypovolämie oder Dehydratation mit Anzeichen von Mundtrockenheit kommen.
Affektionen der Leber und Gallenblase
Sehr selten: Eine Erhöhung der Lebertransaminasewerte oder eine intrahepatische Cholestase können auftreten.
Erkrankungen der Haut und des Unterhautzellgewebes (siehe auch «Erkrankungen des Immunsystems»)
Gelegentlich: Eine Lichtüberempfindlichkeit der Haut kann auftreten, ausserdem Pruritus/Juckreiz, Urtikaria, Exanthem, bullöse Dermatitis, Erythema multiforme, Pemphigoid, exfoliative Dermatitis, Purpura, Lichtempfindlichkeit.
Unbekannte Häufigkeit: Stevens-Johnson-Syndrom, toxische epidermale Nekrolyse, AGEP (akute generalisierte exanthematische Pustulose), DRESS (Hautausschlag mit Eosinophilie und systemischen Symptomen) und lichenoide Reaktionen.
Skelettmuskulatur- und Bindegewebs-Erkrankungen
Ein Kaliummangel kann sich in neuromuskulärer Symptomatik, z.B. Muskelschwäche sowie in unvollständigen oder vollständigen Lähmungen äussern.
Eine Hyponatriämie kann sich in Wadenkrämpfe äussern.
Bei erhöhten renalen Magnesiumverlusten wurden als Folge einer Hypomagnesiämie in seltenen Fällen eine Tetanie beobachtet.
Erhöhte renale Kalziumverluste können zu Hypokalzämie führen. Diese kann einen Zustand neuromuskulärer Übererregbarkeit, in seltenen Fällen mit Tetanie, auslösen.
Häufigkeit unbekannt: Fälle von Rhabdomyolyse wurden berichtet, oftmals im Zusammenhang mit schwerer Hypokaliämie (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Erkrankungen der Nieren und Harnwege
Häufig: erhöhtes Urinvolumen.
Selten: tubulointerstitielle Nephritis.
Nicht bekannt: Bei Frühgeborenen können Nephrolithiasis und Nephrokalzinose auftreten.
Ein Kaliummangel kann sich in renaler Symptomatik, z.B. Polyurie und Polydipsie äussern.
Bei Patienten mit Harnflussbehinderungen, kann eine akute Harnverhaltung auftreten.
Schwangerschaft, Wochenbett und perinatale Erkrankungen
Unbekannt: Erhöhtes Risiko eines persistierenden Ductus arteriosus bei Frühgeborenen mit Atemnotsyndrom bei einer diuretische Behandlung mit Furosemid in den ersten Lebenswochen.
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort
Selten: Fieber.
Unbekannt: Es können lokale Reaktionen mit Schmerz nach einer i.m. Injektion auftreten.
Untersuchungen
Als Folge der vermehrten Wasser- und Elektrolytausscheidung werden häufig Störungen im Flüssigkeits- und Elektrolythaushalt beobachtet. Hypokaliämie (bis zu 89% nach hohen parenteralen Dosen bei schweren Herzinsuffizienz-Patienten mit eingeschränkter Nierenfunktion), Hyponatriämie (in ca. 20%), Hypokalzämie (ca. 20%), Hypomagnesiämie (bis ca. 50%) bei magnesiumarmer Diät, Hypovolämie (ca. 15%) und metabolische Alkalose.
Insbesondere bei gleichzeitig verminderter Kaliumzufuhr und/oder erhöhten extrarenalen Kaliumverlusten (z.B. durch Erbrechen oder chronischen Durchfall) kann als Folge erhöhter renaler Kaliumverluste eine Hypokaliämie auftreten. Ausserdem disponieren Erkrankungen wie z.B. Leberzirrhose zu Kaliummangelzuständen. Entsprechende Überwachung und Substitution sind daher erforderlich.
Infolge erhöhter Natriumverluste über die Nieren kann es - insbesondere bei eingeschränkter Zufuhr von Kochsalz - zu einer Hyponatriämie kommen.
Vorübergehend können Kreatinin und Harnstoff im Serum ansteigen.
Ein Anstieg von Cholesterin und Triglyceriden im Blut kann unter Furosemid auftreten.
* Therapie des Schocks
Im Allgemeinen werden folgende Sofortmassnahmen empfohlen: Bei den ersten Anzeichen (Schweissausbruch, Übelkeit, Zyanose) Injektion unterbrechen, die Kanüle in der Vene belassen respektive einen venösen Zugang schaffen. Neben anderen gebräuchlichen Notfallmassnahmen Kopf-Oberkörper-Tieflage, Atemwege freihalten!
Medikamentöse Sofortmassnahmen
Sofort Epinephrin (Adrenalin) i.v.: Nach Verdünnen von 1 ml der handelsüblichen Epinephrin-Lösung 1:1'000 auf 10 ml wird zunächst davon 1 ml (= 0,1 mg Epinephrin) unter Puls- und Blutdruckkontrolle langsam injiziert (cave Herzrhythmusstörungen!). Die Gabe von Epinephrin kann wiederholt werden.
Danach Glukokortikoide i.v.: z.B. 250-1'000 mg Prednisolon (oder die äquivalente Menge eines Derivates). Die Glukokortikoid-Gabe kann wiederholt werden (Gebrauchsinformation des Glukokortikoids beachten!).
Anschliessend Volumensubstitution i.v.: z.B. Plasmaexpander, Humanalbumin, Vollelektrolytlösung.
Weitere Therapiemassnahmen: künstliche Beatmung, Sauerstoffinhalation, Kalzium, Antihistaminika.
Überdosierung
Bei Einnahme von Überdosen besteht die Gefahr einer akuten Hypotonie infolge der Exsikkation (begleitet von deliranten Zustandsbildern) und Elektrolytdepletion durch exzessive Diurese. Die Behandlung besteht in Flüssigkeits- und Elektrolytsubstitution in Abhängigkeit vom Ausmass der Diurese (ggf. Kontrolle von Stoffwechselfunktionen).
Bei Patienten mit Miktionsstörungen ist der Harnabfluss sicherzustellen. Bei Prostatikern gilt es zu beachten, dass durch eine plötzlich eintretende Harnflut eine Harnsperre mit akuter Überdehnung der Blase auftreten kann.
Eigenschaften/Wirkungen
ATC-Code: C03CA01
Wirkungsmechanismus/Pharmakodynamik
Lasix ist ein stark, kurz und schnell wirkendes Schleifendiuretikum; es führt zu einer ausreichend vermehrten Diurese, auch bei beträchtlich eingeschränkter Glomerulumfiltration, Hypoalbuminämie und azidotischer Stoffwechsellage.
Voraussetzung für die saluretische Wirksamkeit von Furosemid ist allerdings, dass die Substanz über einen Anionentransportmechanismus in das Tubuluslumen gelangt und hier mit dem in der luminalen Zellmembran vorhandenen Cotransportsystem, dem Na+2Cl-K+-Carrier, reagieren kann.
Furosemid führt bei Herzinsuffizienz akut zu einer Senkung der Vorlast des Herzens durch Erweiterung der venösen Kapazitätsgefässe. Dieser frühe vaskuläre Effekt scheint durch Prostaglandine vermittelt zu sein und setzt eine ausreichende Nierenfunktion mit Aktivierung des Renin-Angiotensin-Systems und eine intakte Prostaglandinsynthese voraus. Darüber hinaus vermindert Furosemid durch seinen kochsalzausschwemmenden Effekt die beim Hypertoniker erhöhte Gefässreagibilität gegenüber Katecholaminen.
Klinische Wirksamkeit
Lasix führt dosisabhängig in Fällen z.B. bei beträchtlich eingeschränkter Glomerulumfiltration, Hypoalbuminämie und azidotischer Stoffwechsellage, bei denen auf andere Weise keine Diuresesteigerung zu erreichen ist, meist eine ausreichend vermehrte Natrium- und Wasserausscheidung herbei.
Nach oraler Anwendung setzt der diuretische Effekt im Allgemeinen innerhalb der ersten Stunde ein. Die Wirkungsdauer beträgt 4-8 Stunden.
Bei intravenöser Infusion beginnt die Mehrausscheidung bereits während der Applikation. Die Wirkungsdauer hängt von der Infusionszeit ab.
Pharmakokinetik
Absorption
Lasix wird nach oraler Applikation zu ca. 65% absorbiert, dies entspricht auch der Bioverfügbarkeit. Bei Niereninsuffizienz wird die Absorption auf 43-46% reduziert.
Maximale Serumkonzentrationen werden nach oraler Applikation von Lasix nach 60-120 Minuten erreicht.
Distribution
Das Verteilungsvolumen beträgt 10,0 ± 2,1 l. Lasix wird zu etwa 98% an Plasmaproteine gebunden.
Furosemid passiert die Plazentarschranke und geht auch in die Muttermilch über.
Der Bereich der optimalen Wirkkonzentration im Plasma richtet sich nach dem gewünschten diuretischen Effekt.
Nach i.v. Infusion von 1'000 mg Lasix innerhalb von 4 Stunden (4 mg/min) bei Niereninsuffizienz (GFR <10 ml/min) wurden maximale Serumkonzentrationen von durchschnittlich 29 µg/ml berechnet.
Metabolismus
Im Stoffwechselprozess entstehen keine aktiven Metaboliten. Im Urin werden ca. 14% der verabreichten Substanz als Furosemidglukuronid wiedergefunden.
Elimination
Die Serumeliminationshalbwertszeit liegt bei ca. 1 h. Furosemid wird zu ca. 50-70% renal ausgeschieden, davon ca. 14% als Glukuronid. 24 h nach p.o. oder i.v. Applikation sind 95% bzw. 99% der verabreichten Dosis ausgeschieden.
Bereich von optimalen Wirkkonzentrationen im Plasma
Der Bereich der optimalen Wirkkonzentrationen richtet sich nach dem gewünschten diuretischen Effekt.
Kinetik spezieller Patientengruppen
Die Eliminationsrate von Furosemid wird durch eine 50%ige Reduktion der Nierenfunktion nicht verändert. Mit zunehmender Niereninsuffizienz kommen extrarenale Eliminationswege zur Wirkung (der biliäre Anteil kann mehr als 60% betragen). Bei chronische Niereninsuffizienz (GFR <10 ml/min.) betrug die terminale Halbwertszeit aus dem Serum 13,5 h. Dabei wurde eine Gesamtelimination von 56% der zugeführten Dosis in 24 h errechnet.
Bei kombinierter hepatorenaler Insuffizienz wurde eine Halbwertszeit bis zu 20 Stunden bestimmt.
Präklinische Daten
Mutagenese/Karzinogenese
Es liegen sowohl positive als auch negative Testergebnisse an Bakterien und Säugerzellen in-vitro vor. Eine Induktion von Gen- und Chromosomenmutationen wurde erst im zytotoxischen Konzentrationsbereich beobachtet. Langzeituntersuchungen an Ratte und Maus ergaben keine Hinweise auf ein tumorerzeugendes Potential.
Reproduktionstoxizität
Furosemid erzeugte keine Beeinträchtigung der Fertilität in Studien an männlichen und weiblichen Ratten.
In Reproduktionsstudien an Ratten, Mäusen und Kaninchen kam es zu ungeklärten Aborte und Todesfälle der Muttertiere und der Föten.
Bei Studien an Kaninchen und Ratten wurden bei den Föten eine erhöhte Anzahl von Hydronephrose beobachtet.
Untersuchungen an Neugeborenen von Ratten haben eine verminderte Zahl von differenzierten Glomeruli gezeigt.
Sonstige Hinweise
Inkompatibilitäten
Die Lösung zur parenteralen Applikation enthält das Natriumsalz der Karbonsäure ohne Lösungsvermittler, sie zeigt eine pH-Wert um 9 und besitzt keine Pufferwirkung. Im pH-Bereich unter 7 kann somit der Wirkstoff ausfallen.Saure Lösungen dürfen daher mit Lasix nicht gemischt werden, besonders solche mit grosser Pufferkapazität, wie z.B. Vitamin C und B, Adrenalin oder Noradrenalin.
Salze organischer Basen können durch Mischen mit Lasix aus ihrer Lösung gefällt werden, z.B. Lokalanästhetika, Alkaloide, Narkotika, Antihistaminika.
Lasix darf nicht mit anderen Medikamenten in der Mischspritze verwendet werden.
Besondere Lagerungshinweise
Bei Raumtemperatur (15-25 °C) und vor Licht geschützt aufbewahren. Bei zu starker Lichteinwirkung kann es zu Verfärbungen der Tabletten (und Ampullen) kommen, wodurch die Wirksamkeit jedoch nicht beeinträchtigt wird.
Das Arzneimittel darf nur bis zu dem auf der Packung mit «EXP» bezeichneten Datum verwendet werden.
Falls der pH-Wert der gebrauchsfertigen Lösung im schwach alkalischen bis neutralen Bereich liegt, sind die Mischungen bis 24 Stunden haltbar.
Arzneimittel für Kinder unzugänglich aufzubewahren!
Hinweise für die Handhabung
Alkalische, neutrale oder schwach saure Lösungen mit sehr geringer Pufferkapazität können mit Lasix im Allgemeinen gemischt werden, z.B. isotonische NaCl- und Ringer-Lösungen, Strophantin- und neutrale Glukose-Lösungen (cave: Glukose-Lösungen des Handels reagieren vielfach deutlich sauer).
Die chemische und physikalische Stabilität der gebrauchsfertigen Zubereitung mit isotonischer Natriumchloridlösung wurde für 24 Stunden bei Raumtemperatur (15-25 °C) nachgewiesen. Aus mikrobiologischer Sicht sollte die gebrauchsfertige Zubereitung sofort verwendet werden, es sei denn, die Methode des Verdünnens schliesst das Risiko einer mikrobiellen Kontamination aus.
Zulassungsnummer
36442, 36443 (Swissmedic).
Zulassungsinhaberin
sanofi-aventis (schweiz) ag, 1214 Vernier/GE.
Stand der Information
März 2018.
OEMéd
Composition
Comprimés
Principe actif: Furosemidum.
Excipients: amidon de maïs, lactose monohydraté, cellulose microcristalline, glycolate d'amidon sodique (type C), talc, silice colloïdale anhydre, stéarate de magnésium, color.: E 104 (jaune de quinoléine).
Ampoules
Principe actif: Furosemidum, ut Furosemidum natricum.
Excipients: pro 25 ml (pH d'environ 9) mannitolum, aqua ad iniectabilia.
Forme galénique et quantité de principe actif par unité
Comprimés à 500 mg.
Ampoules à 250 mg.
Indications/Possibilités d’emploi
Les présentations à haute dose de Lasix sont exclusivement destinées à augmenter la diurèse des patients présentant une forte diminution de la filtration glomérulaire (TFG <20 ml/min).
Insuffisance rénale aiguë, déclarée ou imminente, en vue de maintenir la diurèse et de faciliter la nutrition parentérale, tant qu'il persiste une filtration.
Insuffisance rénale chronique au stade prédialytique, accompagnée de rétention hydrosodée et d'hypertension.
Insuffisance rénale terminale pour maintenir un reste de diurèse.
Syndrome néphrotique chez les patients qui ne répondent pas à des doses orales allant jusqu'à 120 mg/jour. Dans le syndrome néphrotique, le traitement de l'affection fondamentale doit être prioritaire.
Posologie/Mode d’emploi
En règle générale, il faut maintenir le dosage le plus faible possible pour obtenir l'effet désiré. Lors de traitement intraveineux il est recommandé de passer au plus vite à un traitement per os.
Pour assurer une efficacité optimale et éviter un effet de contre-régulation, une perfusion est en général préférée à des injections répétées en bolus.
Les présentations à faible dose devraient être utilisées pour les enfants et les nourrissons (Lasix comprimés de 40 mg et capsules de 30 mg).
Lasix 250 mg (solution pour perfusion)
Insuffisance rénale aiguë: Chez les patients en état de choc, il convient d'appliquer, avant d'instituer le traitement, les mesures permettant de supprimer l'hypovolémie et l'hypotension. Il faut également corriger auparavant une diminution prononcée des électrolytes sériques et un trouble de l'équilibre acidobasique.
Un traitement par Lasix 250 mg pour perfusion peut être institué lorsqu'une dose journalière de 40 mg de Lasix injectée lentement par voie i.v. n'entraîne pas d'augmentation de la diurèse. A l'aide d'un perfuseur, 50-100 mg de furosémide par heure peuvent être administrés pendant la journée. La dose quotidienne sera établie de manière à obtenir une diurèse suffisante mais, toutefois, sans qu'elle dépasse une dose maximale de 1'500 mg/jour.
Insuffisance rénale chronique au stade prédialytique, accompagnée de rétention hydrosodée et d'hypertension, syndrome néphrotique: Comme la réponse natriurétique dépend de nombreuses variables (stade de l'insuffisance rénale, bilan sodique, etc.) et qu'on ne peut donc en principe pas faire de pronostic pour chaque cas, on déterminera la dose correcte en augmentant progressivement la dose. Le délai d'action rapide de Lasix permet d'augmenter la dose à des intervalles compris entre une demi-heure et une heure. On recommande comme dose de départ une perfusion de 0,1 mg/min. Comme l'élimination doit être plus lente chez les patients présentant une insuffisance rénale chronique, il faut choisir la dose de telle sorte que le bilan du patient montre une perte quotidienne d'environ 2 kg (280 mmol de Na+).
Lasix 500 mg (comprimés)
Insuffisance rénale chronique au stade prédialytique, accompagnée de rétention hydrosodée et d'hypertension: Les comprimés de Lasix 500 mg sont indiqués lors de réponse insatisfaisante aux doses orales de 120 mg/jour (3 comprimés de Lasix 40 mg). La dose quotidienne de 250 mg (½ comprimé de Lasix 500 mg) peut être augmentée jusqu'à 1'500 mg (3 comprimés), dans des cas exceptionnels jusqu'à 2'000 mg (4 comprimés). Chez les patients dialysés, la dose est fonction de la diurèse encore existante et du poids corporel. La dose quotidienne se situe, en général, entre 250 et 1'500 mg (½-3 comprimés de Lasix 500 mg).
Syndrome néphrotique: Lorsque la réponse à une dose orale de 120 mg/jour est insuffisante, on peut passer aux comprimés de Lasix 500 mg. En général, la dose quotidienne se situe entre 250 et 500 mg (½-1 comprimé de Lasix 500 mg).
Lors de défaillance rénale imminente ou déjà présente: Afin d'assurer une posologie adaptée au besoin, Lasix devrait être administré tout d'abord par voie intraveineuse. Lorsqu'il est nécessaire d'administrer Lasix pendant une durée prolongée et que l'évolution clinique montre qu'il est possible de passer à la voie orale (sous forme de comprimés), on adaptera également la posologie à l'effet nécessaire. On recommande de ne pas dépasser la dose maximale de 1'500 mg de Lasix par 24 heures.
Mode d'administration (voir «Remarques particulières», Incompatibilités)
La solution pour perfusion de Lasix 250 mg doit normalement être appliquée à l'aide d'un perfuseur. En cas de nécessité, la solution pour perfusion de Lasix 250 mg peut être diluée dans une solution isotonique de chlorure de sodium. Ne pas dépasser une vitesse de perfusion de 4 mg par minute.
Chez les patients présentant une insuffisance rénale avancée (créatinine sérique >5 mg/dl), il ne faut pas dépasser une vitesse de perfusion de 2,5 mg/min.
Les comprimés de Lasix 500 mg doivent être pris à jeun, sans les croquer, avec beaucoup de liquide. Trois sillons de rupture facilitent le partage des comprimés.
Le médecin prend lui-même la décision de la durée du traitement. Il se conformera à la nature et à la gravité de la maladie.
Contre-indications
Lasix 250 mg pour perfusion et les comprimés à 500 mg ne doivent pas être utilisés chez les patients dont la fonction rénale est normale, car ces préparations risquent dans ce cas de susciter une trop forte perte hydro-électrolytique.
- Défaillance rénale accompagnée d'anurie;
- Coma et précoma hépatique;
- Hypokaliémie sévère, hyponatrémie sévère et/ou hypovolémie ainsi qu'une déshydratation avec ou sans hypotension artérielle concomitante;
- Hypersensibilité au furosémide, aux sulfamides ou à l'un des excipients;
- Allaitement.
Mises en garde et précautions
Pendant le traitement il est recommandé, d'une manière générale, de surveiller soigneusement le bilan hydro-électrolytique. On contrôlera aussi régulièrement la créatinine et l'urée sériques, ainsi que les électrolytes plasmatiques, en particulier le potassium, le calcium, les chlorures et le bicarbonate. Une surveillance particulière est nécessaire chez les patients avec un risque élevé de troubles électrolytiques, ainsi que lors de pertes liquidiennes accrues, notamment lors de transpiration excessive, de diarrhée ou de vomissements. Surveiller également le métabolisme glucidique.
Une surveillance particulièrement étroite est nécessaire lors de:
- tension artérielle abaissée; on soumettra à une surveillance constante les patients chez qui une chute tensionnelle importante risquerait d'entraîner des conséquences graves (par ex. en cas de sténose des coronaires ou des artères cérébrales);
- diabète sucré latent ou manifeste (contrôles réguliers de la glycémie);
- goutte (contrôles réguliers de l'acide urique);
- gêne dans l'écoulement de l'urine (par ex. lors d'hypertrophie de la prostate, de sténose de l'uretère, d'hydronéphrose), l'écoulement urinaire doit être garanti;
- cirrhose du foie et fonction rénale réduite concomitantes (syndrome hépatorénal);
- hypoprotéinémie (par ex. lors d'un syndrome néphrotique), une titration de dose avec précaution est nécessaire;
- prématurés (développement possible d'une néphrolithiase et d'une néphrocalcinose; contrôles de la fonction rénale et sonographie rénale).
Si furosémide doit être administré à des patients souffrant d'une légère hypokaliémie ou hyponatrémie, une substitution des électrolytes correspondants devrait être instaurée simultanément. Une hypovolémie ou une déshydratation ainsi que des troubles électrolytiques significatifs et des altérations de l'équilibre acido-basique doivent être compensés.
Chez les patients avec une obstruction partielle du flux urinaire (par ex. patients souffrant d'un trouble de vidange de la vessie, d'une hyperplasie prostatique ou d'un rétrécissement de l'urètre), l'augmentation de la production d'urine peut provoquer ou aggraver les douleurs. C'est pourquoi, ces patients nécessitent une surveillance particulière.
Usage concomitant avec la rispéridone
Au cours d'essais cliniques sur la rispéridone contrôlés contre placebo chez des patients âgés atteints de démence, on a observé une incidence plus élevée des décès chez ceux traités par furosémide plus rispéridone (7,3%; âge moyen 89 ans, fourchette de 75 à 97 ans) que chez ceux traités par la seule rispéridone (3,1%; âge moyen 84 ans, fourchette de 70 à 96 ans) ou par furosémide seul (4,1%; âge moyen 80 ans, fourchette de 67 à 90 ans).
L'augmentation de la mortalité chez des patients traités par furosémide et rispéridone a été observée dans 2 études cliniques sur les 4 réalisées.
L'utilisation concomitante de rispéridone avec d'autres diurétiques (principalement thiazidiques à faible dose) n'a pas été associée à de telles observations.
Aucun mécanisme physiopathologique n'a été identifié qui puisse expliquer ces constatations et aucun motif logique des causes de décès n'a été observé. Il convient néanmoins d'être prudent et de prendre en considération les risques et bénéfices de cette association ou d'un co-traitement avec d'autres diurétiques puissants avant de prendre une décision. Il n'y a eu aucune incidence accrue de décès parmi les patients prenant d'autres diurétiques en traitement concomitant avec la rispéridone. Indépendamment du traitement, la déshydratation était un facteur de risque global de mortalité, elle doit donc être évitée chez les patients âgés atteints de démence (voir «Contre-indications»).
Il est possible qu'un lupus érythémateux préexistant s'aggrave chez les patients traités avec furosémide ou qu'une activation d'un lupus érythémateux survienne avec furosémide.
Interactions
Des associations non-recommandées
L'ototoxicité des antibiotiques du groupe des aminoglucosides (tels que la kanamycine, la gentamycine, la tobramycine) et d'autres substances ototoxiques peut être augmentée en cas d'utilisation concomitante de furosémide. Les troubles auditifs qui en résultent pouvant être irréversibles, ces antibiotiques ne doivent être associés qu'en cas d'indication vitale.
Dans de rares cas, on a observé - à la suite d'une administration intraveineuse de furosémide et dans les 24 heures suivant la prise d'hydrate de chloral - une sensation de chaleur, une transpiration excessive, de l'agitation, des nausées, une augmentation de la tension artérielle et une tachycardie. Pour cette raison, l'application simultanée de furosémide et d'hydrate de chloral n'est pas recommandée.
Des associations sous précautions ou attention particulière
Quelques troubles électrolytiques (tels que l'hypokaliémie, l'hypomagnésiémie) peuvent renforcer la toxicité de certaines autres substances (par ex. les préparations à base de digitale et les médicaments induisant un syndrome de prolongation de l'intervalle QT). En cas d'association aux glucocorticoïdes, aux laxatifs (administration prolongée) ou à carbénoxolone, il convient de prendre en considération qu'une fuite potassique accrue peut survenir. La réglisse agit comme la carbénoxolone.
Il n'est pas exclu que dans certains cas, furosémide renforce l'effet néphrotoxique de certains médicaments (tels que les aminoglucosides, les céphalosporines, les polymixines). C'est pourquoi furosémide doit être prescrit avec précaution en cas de lésion rénale due aux antibiotiques.
Lors d'utilisation concomitante de furosémide et de cisplatine, on peut s'attendre à des troubles auditifs. Si une diurèse forcée par le furosémide est nécessaire lors d'un traitement par la cisplatine, seule une faible dose de furosémide peut être utilisée (par ex. 40 mg dans le cas d'une fonction rénale normale) et seulement lors d'un bilan hydrique positif. Sinon, la néphrotoxicité connue sous cisplatine peut être renforcée.
Furosémide peut diminuer l'action d'autres médicaments (des anti-diabétiques ou des sympathomimétiques par ex. épinéphrine, norépinéphrine) ou la potentialiser (celle du lithium [par une élimination amoindrie de lithium, on arrive à un effet cardio- et neurotoxique], de la théophylline, des myorelaxants du type curare par exemple). En association au furosémide, la lithiémie doit être contrôlée attentivement.
La toxicité des salicylés fortement dosés peut être renforcée par le furosémide.
L'action des antihypertenseurs, des diurétiques ou d'autres médicaments anti-hypertenseurs peut être potentialisée par furosémide. Surtout en association avec les inhibiteurs de l'ECA, d'importantes chutes de pression pouvant aller jusqu'au choc ont été constatées. Lors de l'administration initiale ou à des doses élevées d'un inhibiteur de l'ECA ou d'un antagoniste des récepteurs de l'angiotensine II, les patients sous diurétiques peuvent souffrir d'une hypotonie sévère ou d'une altération de la fonction rénale incluant une défaillance rénale. Lors de l'administration d'un inhibiteur de l'ECA ou d'un antagoniste des récepteurs de l'angiotensine II ou en cas d'augmentation de doses de ces médicaments, l'administration de Lasix doit être momentanément interrompue, ou sa posologie réduite pendant trois jours.
Les antiphlogistiques non stéroïdiens (tels l'indométacine, l'acide acétylsalicylique) peuvent diminuer l'action du furosémide et mener à une défaillance rénale aiguë lors d'une hypovolémie ou déshydratation existante.
La phénytoïne peut également affaiblir l'effet du furosémide. Le probénécide, le méthotrexate et d'autres substances, qui comme le furosémide sont soumis à une sécrétion tubulaire rénale marquée, peuvent inhiber l'effet du furosémide. Par ailleurs, furosémide peut inhiber la sécrétion rénale de ces substances. Lors du dosage élevé de ces substances et du furosémide, des taux sériques importants peuvent être atteints renforçant les effets secondaires du furosémide et du traitement concomitant.
Le sucralfate peut diminuer l'absorption du furosémide. L'administration doit avoir lieu à deux heures d'intervalle.
L'absorption simultanée de furosémide avec de fortes doses de certaines céphalosporines (par ex. céphaloridine, céphalotine) peut provoquer une défaillance de la fonction rénale.
Le risque d'une arthrite goutteuse sous traitement concomitant par ciclosporine et furosémide est accru à cause de l'hyperuricémie induite par le furosémide et par la détérioration de l'élimination rénale de l'acide urique par la ciclosporine.
Les patients, présentant un risque accru de néphropathie due aux produits de contraste, présentaient une incidence accrue des troubles de la fonction rénale suite au traitement par furosémide sans hydratation intraveineuse préalable, par comparaison avec les patients qui avaient été hydratés par voie intraveineuse préalablement à l'administration de produits de contraste. Il est recommandé d'hydrater les patients traités par furosémide avant et après l'administration de produits de contraste avec une solution de chlorure de sodium physiologique afin de réduire le risque d'une néphropathie due aux produits de contraste.
Rispéridone: faire preuve de prudence et bien évaluer les risques et bénéfices d'une association ou d'un co-traitement avec le furosémide ou d'autres diurétiques puissants avant la décision de les utiliser. Voir «Mises en garde et précautions» concernant la mortalité accrue chez des patients âgés atteints de démence prenant en même temps de la rispéridone.
Lévothyroxine: des doses élevées de furosémide peuvent inhiber la liaison des hormones thyroïdiennes aux protéines de transport et ainsi induire une élévation initiale transitoire des hormones thyroïdiennes libres suivi d'une diminution globale du taux d'hormones thyroïdiennes total. Les taux d'hormones thyroïdiennes doivent être surveillés.
Grossesse/Allaitement
Furosémide traverse le placenta et atteint, dans le sang du cordon ombilical, une concentration égale au 100% de la concentration sérique maternelle. A ce jour, aucune malformation qui pourrait être associée à une exposition au furosémide n'a été découverte chez l'homme. L'expérience acquise à ce jour ne permet toutefois pas de déterminer de manière définitive s'il existe ou non un effet nocif sur l'embryon ou le fœtus. La production d'urine chez le fœtus peut être stimulée in utero. Il n'existe aucune étude humaine contrôlée.
Des études chez l'animal ont montré des effets indésirables pour le fœtus (embryotoxicité due à une déplétion électrolytique).
Pour cette raison Lasix ne devrait pas être utilisé pendant la grossesse, sauf en cas de nécessité absolue. Un traitement ne doit être appliqué qu'en cas d'indication expresse et pendant une période brève. Un traitement durant la grossesse nécessite une surveillance de la croissance fœtale.
Furosémide passe dans le lait maternel et inhibe la lactation. L'utilisation de Lasix est donc déconseillée pendant l'allaitement. Si une prescription de Lasix se révèle indispensable et qu'il n'existe pas d'alternative moins risquée, un sevrage est indiqué.
Effet sur l’aptitude à la conduite et l’utilisation de machines
L'aptitude des patients à prendre une part active à la circulation routière ou à utiliser des machines peut être réduite, due soit à une chute de la tension artérielle soit aux effets secondaires mentionnés ci-dessous. Le risque est accru en début de traitement, en cas de changement de médication ainsi que d'ingestion d'alcool.
Effets indésirables
Les fréquences sont issues de la littérature se référant à des études où le furosémide a été utilisé chez un total de 1'387 patients, quelle que soit la dose et l'indication. Quand la fréquence de catégorie pour un même effet indésirable était différente, la catégorie de fréquence la plus élevée a été choisie.
Le classement suivant des fréquences CIOMS est utilisé, quand applicable:
Très fréquent ≥10%; Fréquent ≥1 et <10%; Occasionnel ≥0.1 et <1%; Rare ≥0.01 et <0.1%; Très rare <0.01%, Inconnu (fréquence ne peut pas être estimée à partir des données disponibles).
Affections hématologiques et du système lymphatique
Fréquent: hémoconcentration avec une tendance aux thromboses essentiellement chez les personnes âgées.
Occasionnel: thrombocytopénie pouvant aboutir à une tendance augmentée aux hémorragies
Rare: leucopénie, éosinophilie.
Très rare: agranulocytose avec tendance renforcée aux infections, anémie hémolytique ou aplastique.
Affections du système immunitaire
Occasionnellement des réactions allergiques peuvent survenir.
En principe, ces réactions allergiques peuvent se manifester par des réactions cutanées et des muqueuses (prurit, urticaire et autres exanthèmes, pemphigoïde bulleuse, érythème polymorphe, dermatite exfoliatrice, rougeurs) mais également sous forme d'état fébrile.
Rare: des réactions anaphylactiques et anaphylactoïdes pouvant mettre la vie en danger (par ex. une défaillance cardiaque) sont décrites seulement après administration intraveineuse.*
Fréquence inconnue: exacerbation ou activation d'un lupus érythémateux systémique.
Troubles du métabolisme et de la nutrition
Très fréquent: troubles électrolytiques (incluant les troubles symptomatiques), augmentation de la créatinine sérique, augmentation du taux de triglycéride sanguin.
A la suite d'une diurèse, notamment chez des personnes âgées ou des enfants, on a pu observer une hypovolémie ou une déshydratation avec des symptômes fréquents tels que des maux de tête, des vertiges, une faiblesse, de l'apathie, un état de confusion, une somnolence, de la confusion et des troubles visuels.
Fréquent: hyponatrémie, hypochlorémie, hypokaliémie, augmentation du taux de cholésterol sanguin, augmentation de l'acide urique dans le sang qui pourrait conduire à des crises de goutte chez les patients sujets à celle-ci.
Occasionnel: une tolérance diminuée au glucose peut également être la conséquence d'un traitement par furosémide. Ceci peut conduire chez les diabétiques à une détérioration de la situation métabolique.
Rarement: un diabète latent peut se manifester.
Fréquence inconnue: hypocalcémie, hypomagnésémie, augmentation de l'urée sanguine, une alcalose métabolique préexistante (par ex. en cas de cirrhose hépatique décompensée) peut s'aggraver sous furosémide, syndrome de pseudo-Bartter en cas de mésusage et/ou de traitement à long terme avec furosémide.
Affections du système nerveux
Fréquent: encéphalopathie hépatique chez les patients souffrant d'une insuffisance hépatocellulaire.
Rare: paresthésie.
Fréquence inconnue: des cas de vertige, d'évanouissement ou de perte de connaissance et de céphalée ont été rapportés.
Affections de l'oreille et du labyrinthe
Occasionnel: troubles réversibles de l'audition. Il faut particulièrement être attentif à ce phénomène lors d'une injection intraveineuse trop rapide et ce, particulièrement chez des patients souffrant d'insuffisance rénale. Des cas de surdité, parfois irréversibles, ont été rapportés.
Rare: tinnitus aurium.
Affections cardiaques
Un déficit en potassium peut se manifester dans la symptomatologie cardiaque par ex. par des troubles dans la formation et la conduction de l'excitation cardiaque.
Lors de pertes augmentées du magnésium rénal, une hypomagnésémie ainsi que rarement des troubles du rythme cardiaque ont été observés.
Affections vasculaires
Très fréquent (pour l'injection en intraveineuse): hypotension incluant une hypotension orthostatique.
Rare: vascularite.
Fréquence inconnue: thrombose.
A la suite d'une diurèse, notamment chez des personnes âgées ou des enfants, on a pu observer une hypovolémie ou une déshydratation avec des symptômes tels que des troubles circulatoires, une hypotonie et des troubles circulatoires orthostatiques.
Des pertes importantes en potassium peuvent conduire à des troubles de la conscience et même au coma.
Affections gastro-intestinales
Occasionnel: nausée.
Rare: vomissement, diarrhée.
Très rare: des cas isolés d'une pancréatite aiguë peuvent survenir.
Des vomissements, une constipation et un météorisme peuvent être dus à un déficit potassique. Une hyponatrémie peut mener à une inappétence et aux vomissements. Des pertes importantes en potassium peuvent conduire à un iléus paralytique.
A la suite d'une diurèse, notamment chez des personnes âgées ou des enfants, on a pu observer une hypovolémie ou une déshydratation avec des symptômes tels qu'une sécheresse de la bouche.
Affections hépatobiliaires
Très rare: une élévation du taux des transaminases hépatiques ou d'une cholestase intrahépatique peuvent survenir.
Affections de la peau et du tissu sous-cutané (voir aussi Système immunitaire)
Occasionnel: une hypersensibilité cutanée à la lumière peut apparaître ainsi qu'un prurit, de l'urticaire, des démangeaisons, des rashes, des dermatites bulleuses, un érythème multiforme, une pemphigoïde, une dermatite exfoliative, un purpura, une photosensibilité.
Fréquence inconnue: syndrome de Stevens-Johnson, nécrose toxique de l'épiderme, AGEP (pustulose exanthèmateuse généralisée aiguë), DRESS (éruption cutanée avec une éosinophilie et des symptômes systémiques) et réactions lichénoïdes.
Affections musculo-squelettiques et du tissu conjonctif
Un déficit en potassium peut se manifester dans la symptomatologie neuromusculaire par ex. par une faiblesse musculaire ainsi que des paralysies partielles ou totales.
Une hyponatrémie peut se manifester par des crampes aux mollets.
Lors de pertes augmentées du magnésium rénal, une hypomagnésémie ainsi que rarement une tétanie ont été observées.
Des pertes élevées en calcium rénal peuvent conduire à une hypocalcémie. Celle-ci peut déclencher un état d'excitabilité neuromusculaire et rarement une tétanie.
Fréquence inconnue: des cas de rhabdomyolyse, souvent dans le contexte d’une hypokaliémie sévère, ont été rapportés. Voir «Mises en garde et précautions».
Affections du rein et des voies urinaires
Fréquent: augmentation du volume urinaire.
Rare: néphrite tubulointerstitielle.
Fréquence inconnue: une néphrolithiase et une néphrocalcinose peuvent survenir chez les prématurés.
Un déficit en potassium peut se manifester dans la symptomatologie rénale par ex. par une polyurie et polydipsie.
Une rétention urinaire aiguë peut survenir chez les patients atteints d'une obstruction partielle du flux urinaire.
Affections gravidiques, puerpérales et périnatales
Fréquence inconnue: augmentation du risque d'un canal artériel persistant chez les prématurés présentant un syndrome de dyspnée lors d'un traitement diurétique par furosémide pendant les premières semaines suivant la naissance.
Troubles généraux et anomalies au site d'administration
Rare: fièvre.
Fréquence inconnue: des réactions locales accompagnées de douleurs peuvent apparaître, après une injection en intramusculaire.
Investigations
Suite à l'excrétion augmentée de l'eau et des électrolytes, des troubles dans l'équilibre hydro-électrolytique ont été fréquemment observés: hypokaliémie (jusqu'à 89% après des doses parentérales élevées chez les patients atteints d'insuffisance cardiaque sévère accompagnée d'une fonction rénale diminuée), hyponatrémie (env. 20%), hypocalcémie (env. 20%), hypomagnésémie (jusqu'à 50%) lors d'un régime pauvre en magnésium, hypovolémie (env. 15%) et alcalose métabolique.
Particulièrement lors d'apport potassique diminué et/ou de pertes potassiques extrarénales augmentées (par ex. lors de vomissement ou de diarrhée chronique), une hypokaliémie peut survenir à la suite de pertes augmentées du potassium rénal. D'autre part, certaines affections, telles que la cirrhose du foie, prédisposent à un déficit potassique. Une surveillance et un traitement substitutif s'imposent dans ces cas.
Les pertes augmentées en sodium rénal peuvent conduire - particulièrement lors d'apport insuffisant en sel de cuisine - à une hyponatrémie.
Les valeurs sériques de la créatinine et de l'urée peuvent être passagèrement augmentées.
Lors d'un traitement avec furosémide, les taux sanguins de cholestérol et de triglycérides peuvent augmenter.
* Traitement du choc
Il est recommandé de procéder en général comme suit: dès les premiers signes (sueurs, nausées, cyanose), interrompre l'injection, laisser l'aiguille en place ou s'assurer un accès veineux. En plus des autres mesures que l'on prend habituellement, coucher le patient les jambes surélevées et assurer la libération des voies respiratoires.
Traitement médical d'urgence
Injecter de suite de l'épinéphrine (adrénaline) en i.v.: porter à 10 ml 1 ml de la solution d'épinéphrine à 1/1'000 du commerce, puis en injecter lentement tout d'abord 1 ml (= 0,1 mg d'épinéphrine) en contrôlant le pouls et la tension artérielle (attention aux troubles du rythme cardiaque!). L'administration de l'épinéphrine peut être répétée.
Injecter ensuite des glucocorticoïdes en i.v.: p.ex. 250-1'000 mg de prédnisolone (ou la quantité équivalente d'un dérivé). L'administration de glucocorticoïdes peut être répétée. (Consulter la notice du glucocorticoïde).
Effectuer ensuite une substitution volémique en i.v.: par ex. succédanés du plasma, albumine humaine, solution électrolytique complète.
Autres mesures thérapeutiques: ventilation artificielle, oxygénation, calcium, antihistaminiques.
Surdosage
Un surdosage risque de provoquer une hypotension aiguë par suite de la déshydratation et de la déplétion électrolytique qu'entraîne une diurèse excessive (exsiccose avec état délirant). Le traitement consiste en une restitution liquidienne et électrolytique proportionnelle à l'importance de la diurèse (contrôler le cas échéant les fonctions métaboliques).
Assurer l'écoulement urinaire chez les patients présentant des troubles de la miction. Chez les prostatiques, il faut considérer que par une polyurie brusque une rétention d'urine avec distension aiguë de la vessie peut survenir.
Propriétés/Effets
Code ATC: C03CA01
Mécanisme d'action/pharmacodynamique
Lasix est un diurétique de l'anse dont l'action est puissante, de courte durée et rapide; il entraîne une augmentation de la diurèse, suffisante même en cas de filtration glomérulaire fortement diminuée, d'hypoalbuminémie et de décompensation acidosique du métabolisme.
L'efficacité salurétique du furosémide implique que la substance soit transportée dans la lumière tubulaire par un mécanisme anionique, et qu'elle puisse y interagir avec un système cotransporteur cellulaire de la membrane luminale, soit le transporteur Na+2Cl-K+.
En cas d'insuffisance cardiaque, furosémide diminue de manière très rapide la précharge cardiaque en augmentant la capacité veineuse par vasodilatation. Cet effet vasculaire précoce semble dû à l'action des prostaglandines et présuppose une fonction rénale suffisante pour activer le système rénine-angiotensine, ainsi qu'une synthèse des prostaglandines intacte. Furosémide diminue en outre l'hypersensibilité vasculaire aux catécholamines de l'hypertendu par son effet éliminateur de sodium.
Efficacité clinique
Lasix suscite en général une augmentation suffisante, proportionnelle à la dose, de l'élimination du sodium et de l'eau, et ce même dans le cas où une augmentation de la diurèse n'a pu être obtenue par d'autres moyens, par exemple lors de perturbation considérable de la filtration glomérulaire, d'hypoalbuminémie et d'état métabolique acidosique.
Dans l'application orale, l'effet diurétique débute en général pendant la première heure. La durée de l'action est de 4 à 8 heures.
Dans la perfusion intraveineuse, l'augmentation de l'élimination se manifeste déjà pendant l'application. La durée de l'action dépend du temps de perfusion.
Pharmacocinétique
Absorption
Après administration orale, Lasix est absorbé à raison d'environ 65%, ce qui correspond également à sa biodisponibilité. En cas d'insuffisance rénale, son absorption ne s'élève plus qu'à 43-46%.
Après administration orale, les concentrations sériques maximales sont obtenues au bout de 60 à 120 minutes.
Distribution
Le volume de distribution de Lasix s'élève à 10,0 ± 2,1 l. Sa liaison aux protéines plasmatiques est d'environ 98%.
Furosémide franchit la barrière placentaire et passe dans le lait maternel.
La zone optimale de la concentration plasmatique efficace est fonction de l'effet diurétique désiré.
Après perfusion i.v. de 1'000 mg de Lasix en l'espace de 4 heures (4 mg/min) en cas d'insuffisance rénale (taux de filtration glomérulaire <10 ml/min), des concentrations sériques de 29 µg/ml en moyenne ont été établies.
Métabolisme
Aucun métabolite actif ne se forme au cours du métabolisme du furosémide. Environ 14% de substance administrée sont retrouvés dans les urines sous forme de glucuronide de furosémide.
Elimination
La demi-vie de l'élimination sérique s'élève à environ 1 h. Furosémide est éliminé par voie rénale à environ 50-70%, dont environ 14% sous forme de glucuronide. 24 h après l'administration orale ou i.v., resp. 95 et 99% de la dose administrée sont éliminés.
Plage des concentrations thérapeutiques optimales dans le plasma
La plage des concentrations thérapeutiques optimales est fonction de l'effet diurétique désiré.
Cinétique pour certains groupes de patients
Le taux d'élimination du furosémide sera inchangé lors d'une réduction de 50% de la fonction rénale. A mesure que l'insuffisance rénale progresse, l'élimination se fait de plus en plus par des voies extrarénales (l'élimination biliaire pouvant dépasser 60%). En cas d'insuffisance rénale chronique (taux de filtration glomérulaire <10 ml/min), la demi-vie sérique terminale s'est élevée à 13,5 h, l'élimination totale atteignant en 24 h 56% de la dose administrée.
En cas d'insuffisance hépato-rénale combinée, des demi-vies atteignant 20 heures ont été mesurées.
Données précliniques
Mutagenèse/carcinogenèse
Des tests in-vitro sur des bactéries et des cellules de mammifères ont fourni aussi bien des résultats positifs que négatifs. Des inductions de mutations génétiques et chromosomiques n'ont été observées que dans la fourchette des doses cytotoxiques. Des études à long terme chez le rat et la souris n'ont pas fourni d'indice laissant supposer l'existence d'un potentiel tumorigène.
Toxicité de reproduction
Furosémide n'a pas provoqué d'altération de la fertilité au cours d'études chez des rats des deux sexes.
Au cours d'études de reproduction chez le rat, la souris et le lapin, des cas d'avortements inexpliqués et de décès maternels et fœtaux ont été observés.
Des études réalisées sur le lapin et le rat ont mis en évidence un nombre plus élevé d'hydronéphroses chez le fœtus.
Des études sur des rats nouveau-nés ont démontré un nombre plus faible de glomérules différenciés.
Remarques particulières
Incompatibilités
La solution pour administration parentérale renferme le sel sodique de furosémide sans tiers-solvant; elle présente un pH de 9 environ et elle ne possède aucune action tampon, si bien qu'à un pH inférieur à 7, le principe actif peut précipiter. Il ne faut donc pas le mélanger à des solutions acides, notamment si elles possèdent une grande capacité tampon, comme c'est le cas des solutions à base de vitamine C et B, d'adrénaline ou de noradrénaline.
Lorsqu'ils sont mélangés avec Lasix, les sels de bases organiques peuvent précipiter (par ex. les anesthésiques locaux, les alcaloïdes, les narcotiques, les antihistaminiques).
Ne pas mélanger Lasix et d'autres médicaments dans la même seringue.
Remarques concernant le stockage
Conserver Lasix à une température ambiante (15-25 °C) et à l'abri de la lumière. Une trop forte exposition à la lumière peut entraîner une coloration des comprimés et des ampoules, ce qui toutefois n'influe pas sur l'efficacité du produit.
Ne pas utiliser au-delà de la date indiquée sur l'emballage avec la mention «EXP».
Si le pH de la solution prête à l'emploi est faiblement alcalin à neutre, les mélanges doivent être utilisés en l'espace de 24 heures.
Conserver les médicaments hors de portée des enfants!
Remarques concernant la manipulation
Les solutions alcalines, neutres ou légèrement acides à capacité tampon très faible peuvent en général être mélangées avec Lasix, par exemple des solutions isotoniques de chlorure de sodium et de Ringer, des solutions de strophantine ainsi que des solutions neutres de glucose. (Attention: les solutés glucosés du commerce ont souvent une réaction nettement acide).
Il a été démontré que la stabilité chimique et physique de la préparation prête à l'emploi dans une solution isotonique de chlorure de sodium est de 24 heures à température ambiante (15-25 °C). Du point de vue microbiologique, la préparation prête à l'emploi devrait être utilisée immédiatement, à moins que la méthode de dilution exclue tout risque de contamination microbienne.
Numéro d’autorisation
36442, 36443 (Swissmedic).
Titulaire de l’autorisation
sanofi-aventis (suisse) sa, 1214 Vernier/GE.
Mise à jour de l’information
Mars 2018.
Reviews (0)
Recently Viewed

Free consultation with an experienced pharmacist
Describe the symptoms or the right drug - we will help you choose its dosage or analogue, place an order with home delivery or just consult.
We are 14 pharmacists and 0 bots. We will always be in touch with you and will be able to communicate at any time.




 Deutsch
Deutsch French
French