Ventolin Injektionslösung 0.5mg/ml 5 Ampullen 1ml buy online
Ventolin Inj Lös 0.5 mg/ml 5 Amp 1 ml
-
43.95 CHF
- Price in reward points: 3131

- Availability: In stock
- Brand: GLAXO SMITHKLINE AG
- Product Code: 5428263
- ATC-code R03CC02
- EAN 7680443970233
Ingredients:
Schwefelsäure, Natriumchlorid, Natriumhydroxid, Salbutamol 0.5 mg , Natrium 3.5 mg, Salbutamol sulfat.

Description
Zusammensetzung
Wirkstoffe
Salbutamol (als Salbutamolsulfat).
Hilfsstoffe
Natriumchlorid (entspricht 3.5 mg/mL Natrium), Schwefelsäure oder Natriumhydroxid, Wasser für Injektionszwecke.
Darreichungsform und Wirkstoffmenge pro Einheit
Injektionslösung zu 0,5 mg in 1 mL (= 0,5 mg/mL).
Die sterile und isotonische Lösung hat einen pH-Wert von 3,5.
Infusionskonzentrat zu 5 mg in 5 mL (= 1 mg/mL).
Die sterile und isotonische Lösung hat einen pH-Wert von 3,5.
Indikationen/Anwendungsmöglichkeiten
Behandlung von schweren Bronchospasmen in Zusammenhang mit Asthma oder COPD sowie Behandlung des Status asthmaticus.
Hemmung der vorzeitigen Wehentätigkeit zwischen der 22. und der 34. Schwangerschaftswoche über eine Anwendungsdauer von maximal 48 Stunden.
Dosierung/Anwendung
Die parenteralen Formen von Ventolin sollen unter Aufsicht eines Arztes angewendet werden.
Ventolin Infusionskonzentrat darf nicht unverdünnt injiziert werden! Es sollte um mindestens 50% verdünnt werden.
Für die intravenöse Anwendung werden folgende Verdünnungen (unabhängig von der Indikation) empfohlen:
Injektionslösung: Verdünnung mit Aqua ad iniectabilia auf 5-10 mL
Infusionskonzentrat: Verdünnung mit 500 mL einer kompatiblen Lösung (vgl. «Sonstige Hinweise», «Hinweise zur Handhabung») zur Erreichung einer Salbutamol-Konzentration von 10 µg/mL.
Ventolin Injektionslösung und Ventolin Infusionskonzentrat dürfen nicht mit anderen Arzneimitteln in der gleichen Spritze oder Infusion gemischt werden.
Bronchospasmus und Status asthmaticus:
Subkutane oder intramuskuläre Verabreichung: 500 µg (8 µg/kg KG) s.c. oder i.m., falls nötig alle 4 Stunden wiederholen.
Intravenöse Injektion: 250 µg (4 µg/kg KG) langsam i.v. injizieren. Nötigenfalls kann die gleiche Dosis wiederholt werden.
Infusion: Im Status asthmaticus sind Infusionsraten von 3 - 20 µg/min normalerweise ausreichend, bei Patienten mit respiratorischer Insuffizienz sind evtl. höhere Dosen nötig. Es wird empfohlen, die Behandlung mit 5 µg/min zu beginnen, je nach Ansprechen des Patienten ist die Dosierung dann anzupassen.
Vorzeitige Wehentätigkeit:
Die Behandlung mit Salbutamol Injektions-/Infusionslösung sollte nur von Geburtshelfern/Ärzten eingeleitet werden, die mit der Anwendung von tokolytischen Wirkstoffen Erfahrung haben. Eine Anwendung sollte nur in Einrichtungen mit geeigneter Ausstattung durchgeführt werden, damit der Gesundheitszustand von Mutter und Kind kontinuierlich überwacht werden kann.
Salbutamol Infusions- oder Injektionslösung sollte so bald wie möglich nach Diagnosestellung der vorzeitigen Wehen und nach Ausschluss jeglicher Kontraindikation angewendet werden. Während der Behandlung sollte eine angemessene Beurteilung des kardiovaskulären Status der Patientin mittels kontinuierlicher EKG-Überwachung erfolgen (vgl. «Warnhinwiese und Vorsichtsmassnahmen»).
Eine sorgfältige Kontrolle der Hydratation ist bedingbar, um das Risiko eines Lungenödems bei der Mutter zu vermeiden (vgl. «Warnhinweise und Vorsichtsmassnahmen»). Das Flüssigkeitsvolumen, in dem das Arzneimittel angewendet wird, muss deshalb auf ein Minimum beschränkt werden. Wenn immer möglich sollte daher eine Infusionspumpe (Fassungsvermögen 50 mL) verwendet werden.
Die Dosis muss unter Berücksichtigung einerseits der Effizienz der Wehenhemmung und anderseits der kardiovaskulären Reaktionen der Patientin (Anstieg der Pulsfrequenz und Blutdruckveränderungen) individuell titriert werden. Eine maximale Herzfrequenz der Mutter von 120 Schlägen/min sollte nicht überschritten werden.
Bei Entwicklung von Anzeichen eines Lungenödems oder einer Myokardischämie sollte die Behandlung abgebrochen werden (vgl. «Warnhinweise und Vorsichtsmassnahmen»).
Die Behandlungsdauer sollte 48 Stunden nicht überschreiten. Diese Verzögerung kann genutzt werden, um Glucocorticoide zu verabreichen oder andere Massnahmen zu ergreifen, welche die perinatale Gesundheit bekanntermassen verbessern.
Infusionsraten des verdünnten Infusionskonzentrates von 10 – 45 µg/min vermögen normalerweise die Uteruskontraktionen zu kontrollieren, je nach Wehenstärke und -häufigkeit kann aber eine höhere oder eine niedrigere Infusionsrate angemessen sein. Es wird empfohlen, mit 10 µg/min zu beginnen und die Infusionsrate in 10-Minuten-Intervallen zu erhöhen, bis sich Stärke, Frequenz und Dauer der Kontraktionen vermindern. Danach kann die Infusionsrate langsam erhöht werden, bis die Kontraktionen ganz aufhören.
Nach vollständigem Abklingen der Wehen sollte die gleiche Infusionsrate noch für 1 Stunde aufrechterhalten, dann in 6-Stunden-Intervallen um jeweils 50% reduziert werden. Die Gesamtinfusionsdauer soll dabei 48 Stunden nicht überschreiten.
Als Alternative zur Infusion kann Ventolin Injektionslösung 0,5 mg/1 mL als Einmal-Injektion i.v. gegeben werden. Die empfohlene Dosis beträgt 100 – 250 µg Salbutamol, je nach Ansprechen der Patientin kann diese Dosis wiederholt werden.
Spezielle Dosierungsempfehlungen
Kinder/Jugendliche: Mangels Erfahrungen bestehen keine Dosierungsempfehlungen für die Anwendung bei Kindern.
Ältere Patienten: Bei älteren Patienten, insbesondere solchen mit kardiovaskulären Begleiterkrankungen, sollte die Behandlung mit Ventolin nur mit Vorsicht erfolgen und mit der niedrigst möglichen Dosierung eingeleitet werden (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Eingeschränkte Nierenfunktion: Ventolin wurde bei Patienten mit Niereninsuffizienz nicht untersucht. Es können daher keine Dosierungsempfehlungen gemacht werden. Bei schwerer Niereninsuffizienz sollte die Anwendung aufgrund des Risikos einer Flüssigkeitsüberlastung nur mit Vorsicht erfolgen.
Eingeschränkte Leberfunktion: Ventolin wurde bei Patienten mit Leberinsuffizienz nicht untersucht. Es können daher keine Dosierungsempfehlungen gemacht werden. Bei schwerer Leberinsuffizienz (Child Pugh C) sollte die Anwendung nur mit Vorsicht erfolgen.
Kontraindikationen
Überempfindlichkeit gegenüber einem der Bestandteile von Ventolin Injektionslösung und Ventolin Infusionskonzentrat, gleichzeitige Verabreichung von nicht-selektiven Betablockern (z.B. Propranolol).
Für die Anwendung in der Geburtshilfe gelten darüber hinaus folgende Kontraindikationen:
- Gestationsalter <22 Wochen
- intrauteriner Fruchttod
- jeder Befund bei Mutter oder Foetus, bei welchem die Verlängerung der Schwangerschaft ein Risiko darstellt (z.B. Schwangerschaftstoxikose, Placenta praevia, vaginale Blutungen, vorzeitige Plazentalösung, Eklampsie oder schwere Präeklampsie, Nabelschnurkompression, intrauterine Infektionen)
- bekannte letale hereditäre oder letale chromosomale Anomalien
- vorbestehende ischämische Herzerkrankungen oder Risikofaktoren für eine ischämische Herzerkrankung
- andere Herzerkrankungen (insbesondere tachykarde Arrhythmien, Myokarditis, Mitralvitien und idiopathische subvalvuläre Aortenstenose)
- pulmonale Hypertonie
- Hyperthyreose
Warnhinweise und Vorsichtsmassnahmen
Allgemeine Warnhinweise unabhängig von der Indikation:
Als Folge einer Therapie mit β2-Agonisten (vor allem bei parenteraler Verabreichung und Anwendung mittels Vernebler) sowie bei gleichzeitiger Verabreichung von Xanthinderivaten oder Diuretika (vgl. «Interaktionen») kann eine unter Umständen ausgeprägte Hypokaliämie auftreten. In diesen Situationen wird eine Überwachung der Serumkaliumspiegel empfohlen.
Ventolin kann wie andere β2-Agonisten zu reversiblen metabolischen Veränderungen führen, z.B. zu erhöhten Glukose-Blutspiegeln. Diabetiker können diese unter Umständen nicht kompensieren, und das Auftreten einer Ketoazidose ist gemeldet worden. Die gleichzeitige Verabreichung von Kortikosteroiden kann diesen Effekt verstärken.
Diabetiker und Patienten mit Kortikoid-Therapie müssen daher sorgfältig überwacht werden.
Besondere Vorsicht ist bei gleichzeitiger Therapie mit Arzneimitteln geboten, die die kardiale Toleranz gegenüber Salbutamol und die Herz-Kreislaufregulation beeinträchtigen, eine Hypokaliämie verstärken, den Augeninnendruck erhöhen oder einen Bronchospasmus verursachen können (vgl. «Interaktionen»).
Wegen des Risikos eines akuten Engwinkelglaukoms sollten salbutamolhaltige Präparate nur bei Einhaltung entsprechender Vorsichtsmassnahmen mit Anticholinergika (z.B. Ipratropiumbromid) kombiniert werden (vgl. «Interaktionen»).
Bei Patienten mit folgenden Erkrankungen bzw. Zuständen ist besondere Vorsicht geboten: Hyperthyreose, Hypertonie, Tachykardie, tachykarde Arrhythmie, hypertrophe obstruktive Kardiomyopathie, frischer Herzinfarkt, schwere koronare Herzkrankheit, Myokarditis, Mitralklappenfehler, Wolff-Parkinson-White-Syndrom, Phäochromozytom, Diabetes mellitus, Krampfneigung, Hypokaliämie sowie bei vorausgegangener Behandlung mit Sympathomimetika in hoher Dosierung.
Bei älteren Patienten mit kardiovaskulären Begleiterkrankungen, die durch Beta2-Agonisten ungünstig beeinflusst werden können, sollte die Verabreichung von Ventolin mit besonderer Vorsicht erfolgen. Allgemein sollte die Dosisselektion für ältere Patienten in der Regel an der unteren Grenze des Dosierungsbereichs beginnen, unter Berücksichtigung der erhöhten Prävalenz von Begleiterkrankungen (insbesondere eingeschränkter Leber-, Nieren- oder Herzfunktion) und Komedikationen.
Warnhinweise für die Anwendung bei Bronchospasmus bzw. Status asthmaticus:
Bei der Behandlung schwerer Bronchospasmen oder im Status asthmaticus ersetzt die parenterale Ventolin-Gabe nicht die nötige Kortikosteroid-Therapie. Insbesondere sollte bei einer plötzlichen und fortschreitenden Verschlechterung des Asthmas, welche potentiell lebensbedrohlich ist, die Einleitung bzw. Dosiserhöhung einer Kortikosteroid-Therapie in Betracht gezogen werden.
Falls möglich, sollte gleichzeitig mit Ventolin Sauerstoff verabreicht werden, insbesondere bei Behandlung hypoxischer Patienten.
Die Notwendigkeit einer Dosissteigerung von β2-Agonisten kann auf eine nicht optimale Therapie oder auf eine Verschlechterung des Asthmas hinweisen. Daher sollte der Therapieplan überprüft und gegebenenfalls eine zusätzliche Therapie mit einem Kortikosteroid in Erwägung gezogen werden.
Das Ansprechen auf die Therapie sollte mittels Lungenfunktionsprüfungen überwacht werden.
Es liegen sehr seltene Meldungen über das Auftreten von Laktatazidose in Verbindung mit hohen therapeutischen Gaben einer kurzwirkenden β-Agonisten-Therapie in intravenöser oder Sprayform vor, und zwar vorwiegend bei Patienten, die wegen einer akuten Asthmaexazerbation behandelt wurden (vgl. «Unerwünschte Wirkungen»). Ein Anstieg der Laktatspiegel kann zu Dyspnoe und kompensatorischer Hyperventilation führen, die fälschlicherweise als Anzeichen für ein Fehlschlagen der Asthmatherapie interpretiert werden und zu einer unangebrachten Intensivierung der Therapie mit kurzwirkenden β-Agonisten führen könnten. Daher wird empfohlen, die Patienten unter diesen Umständen auf die Entwicklung von erhöhten Laktatspiegeln im Serum und eine daraus entstehende Laktatazidose zu überwachen.
Warnhinweise für die Anwendung bei vorzeitiger Wehentätigkeit:
Eine Entscheidung über die Einleitung einer Behandlung mit Betamimetika sollte nach sorgfältiger Nutzen-Risiko-Abwägung erfolgen.
Ventolin sollte mit Vorsicht und nur in Einrichtungen mit geeigneter Ausstattung angewendet werden, in denen eine kontinuierliche Überwachung von Mutter und Foetus (siehe unten) gewährleistet ist. Grundsätzlich sollte bei tokolytischer Therapie der Zustand der foetoplazentaren Einheit durch die üblichen Untersuchungsverfahren abgeklärt werden.
Besondere Vorsicht ist bei vorbestehender Hypotonie sowie bei Vorliegen einer Gestose geboten.
Während der Anwendung von Ventolin müssen Herzfrequenz, Blutdruck, EKG, Elektrolyt und Flüssigkeitshaushalt der Schwangeren kontinuierlich überwacht werden. Da Betamimetika mit einer Senkung des Kaliumspiegels im Serum in Verbindung gebracht werden, wodurch das Risiko für Arrhythmien erhöht wird, muss insbesondere der Kaliumspiegel überwacht werden. Bei vorbestehender Hypokaliämie ist vor Beginn einer Tokolyse eine orale Kaliumsubstitution vorzunehmen.
Bei Diabetikerinnen müssen darüber hinaus Glukose- und Laktatspiegel kontrolliert werden
Die fetale Herzfrequenz sollte ebenfalls kontinuierlich überwacht werden.
Betamimetika dürfen bei Patientinnen, die eine ischämische Herzerkrankung oder entsprechende Risikofaktoren aufweisen, nicht zur Tokolyse verwendet werden (vgl. «Kontraindikationen»). Vor Beginn einer Behandlung mit Ventolin sollte ein EKG durchgeführt werden, um eine eventuelle Kontraindikation rechtzeitig zu erkennen. Auch bei Vorliegen anderer Herzerkrankungen (wie z.B. Herzklappenerkrankungen, Tachyarrhythmien oder Herzinsuffizienz) dürfen Betamimetika nicht angewendet werden. Ggf. (insbesondere bei vermuteter Herzerkrankung) sollte vor Anwendung von Ventolin eine entsprechende Beurteilung des kardiovaskulären Status der Patientin durch einen erfahrenen Kardiologen vorgenommen werden.
Da unter dem Einfluss von Betamimetika die Harnausscheidung abnimmt, ist eine übermässige Flüssigkeitszufuhr zu vermeiden. Bei infusionspflichtigen Patientinnen wird empfohlen, eine Infusionsmenge von 1500 mL nicht zu überschreiten. Die Anwendung von Ventolin mittels Infusionspumpe ist vorzuziehen, um das Risiko einer Hypervolämie zu minimieren. Die Kochsalzzufuhr ist in allen Fällen einzuschränken, und die Flüssigkeitsbilanz sollte überwacht werden. Dies gilt insbesondere bei Vorliegen von Begleiterkrankungen, die eine Flüssigkeitsretention begünstigen (Nierenerkrankungen, EPH-Gestose, Präeklampsie), sowie bei einer gleichzeitigen Behandlung mit Kortikosteroiden.
Während und nach intravenöser Anwendung von Betamimetika wurde über die Entwicklung eines Lungenödems berichtet. Flüssigkeithaushalt und kardiorespiratorischen Funktion sollten daher sorgfältig überwacht werden. Bei Vorliegen prädisponierender Faktoren (wie Mehrlingsschwangerschaften, Hypervolämie, maternaler Infektion oder Präeklampsie) kann das Risiko für die Entstehung eines Lungenödems zusätzlich erhöht sein.
Ein erhöhtes Risiko besteht ausserdem bei gleichzeitiger Gabe von Kortikosteroiden. Die Indikationsstellung für die (kurzzeitige!) kombinierte Behandlung mit Kortikosteroiden (zur Induktion der fetalen Lungenreifung) erfordert daher eine sorgfältige Abwägung des möglichen Risikos für die Schwangere und des therapeutischen Nutzens für den Foeten, und die Therapie sollte möglichst nur unter intensivmedizinischer Überwachung erfolgen. Während der Infusionstherapie muss in solchen Fällen besonders auf Zeichen einer Flüssigkeitsretention sowie auf mögliche Frühsymptome eines Lungenödems (z.B. Hustenreiz, Dyspnoe, Cyanose) geachtet werden. Falls sich trotz der Vorsichtsmassnahmen ein Lungenödem entwickelt, muss die Salbutamol-Infusion umgehend abgebrochen und eine adäquate Behandlung des Lungenödems eingeleitet werden.
Unter Anwendung von Betamimetika wurde auch über das Auftreten einer Myokardischämie berichtet. Falls Zeichen einer Myokardischämie (wie thorakales Druckgefühl, Stenokardien oder EKG-Veränderungen) auftreten, muss die Behandlung mit Ventolin unverzüglich abgebrochen werden.
Die intravenöse Applikation von Salbutamol geht in der Regel mit einem Anstieg der mütterlichen Herzfrequenz um 20 bis 50 Schläge pro Minute einher. Die mütterliche Pulsfrequenz sollte überwacht werden. Es muss für jede Patientin individuell abgewogen werden, ob der Anstieg der Herzfrequenz eine Dosisreduktion oder ein Absetzen der Therapie erforderlich macht. Im Allgemeinen sollte die mütterliche Pulsfrequenz längerfristig eine Frequenz von 120 Schlägen pro Minute nicht überschreiten.
Der mütterliche Blutdruck kann während der Infusion leicht abfallen, wobei der diastolische Blutdruck stärker abfällt als der systolische. Der Abfall des diastolischen Blutdrucks liegt gewöhnlich im Bereich von 10 bis 20 mmHg. Ein stärkerer Blutdruckabfall kann eine Dosisreduktion erforderlich machen.
Um einem Vena-cava-Kompressionssyndrom vorzubeugen, wird empfohlen, die Patientin in Seitenlage zu bringen, wobei aufgrund der Lage der v. cava das Liegen auf der linken Seite zu bevorzugen ist.
Der Effekt der Infusion auf die fetale Herzfrequenz ist im Allgemeinen schwächer ausgeprägt, es kann jedoch zu einem Anstieg um bis zu 20 Schläge pro Minute kommen. Die fetale Herzfrequenz muss anfangs alle 15 Minuten, dann alle 1-6 Stunden überwacht werden. Bei intrauteriner Asphyxie sind diese Kontrollen kontinuierlich durchzuführen.
Unter Anwendung von Betamimetika wurde auch über eine Verlängerung des QTc-Intervalls berichtet. Bei Patientinnen mit angeborenem langem QT-Syndrom oder anderen prädisponierenden Faktoren für eine QT-Verlängerung (wie z.B. Hypokaliämie), insbesondere auch bei Komedikation mit Arzneimitteln, von welchem ein QT-verlängernde Wirkung bekannt ist (z.B. Antiarrhythmika der Klasse IA und III, Antipsychotika, trizyklische Antidepressiva, Erythromycin), sollte die Anwendung von Salbutamol nur nach sorgfältiger, individueller Nutzen-Risiko-Abwägung erfolgen.
Eine Tokolyse mit Betamimetika wird nach dem Blasensprung sowie bei einer Muttermundöffnung von mehr als 4 cm nicht empfohlen.
Die klinischen Symptome einer vorzeitigen Plazentalösung können unter einer tokolytischen Therapie abgeschwächt werden.
Falls es in kurzem zeitlichem Abstand nach einer Tokolyse mit Betamimetika zur Geburt kommt, muss beim Neugeborenen auf Zeichen einer Hypoglykämie und/oder einer Azidose geachtet werden.
Dieses Arzneimittel enthält weniger als 1 mmol Natrium (23 mg) pro Ampulle, d.h. es ist nahezu «natriumfrei».
Interaktionen
Mögliche pharmakokinetische Interaktionen von Salbutamol wurden nicht untersucht. Nachfolgend werden die pharmakodynamischen Interaktionen beschrieben, mit welchen unter der Anwendung von Betamimetika wie Salbutamol gerechnet werden muss.
Arzneimittel, welche die erwünschten und unerwünschten Wirkungen von Salbutamol verstärken können:
Ventolin und nichtselektive β-Blocker (z.B. Propranolol) sollten nicht gleichzeitig verabreicht werden (vgl. «Kontraindikationen»).
Halogenierte Kohlenwasserstoffe
Bei gleichzeitiger Verwendung von halogenierten Kohlenwasserstoffen zur Narkose wird das Risiko von schwerwiegenden ventrikulären Arrhythmien erhöht. Die Anwendung von Ventolin sollte daher nach Möglichkeit mindestens 6 Stunden vor einer geplanten Anästhesie mit halogenierten Anästhetika eingestellt werden.
Kortikosteroide
Kortikosteroide können den Serumkaliumspiegel senken und den Blutzucker erhöhen. Daher sollte eine gleichzeitige Anwendung aufgrund des erhöhten Risikos für Hyperglykämie und Hypokaliämie mit Vorsicht und unter kontinuierlicher Überwachung der Patientin erfolgen (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Kaliumsenkende Substanzen
Das Risiko einer Hypokaliämie wird verstärkt bei gleichzeitiger Gabe von Arzneimitteln, welche ebenfalls die Kaliumspiegel senken. Hierzu gehören neben Kortikosteroiden (s.o.) z.B. Diuretika und Methylxanthine. Bei gleichzeitiger Gabe dieser Arzneimittel ist daher eine engmaschige Kontrolle der Elektrolyte erforderlich.
Potentielle Verstärkung kardiovaskulärer unerwünschter Wirkungen
MAO-Hemmer und trizyklische Antidepressiva können die Wirkung von Salbutamol auf das Kreislaufsystem verstärken und Blutdruckkrisen auslösen.
L-Dopa, L-Thyroxin, Oxytocin und Alkohol können die Herz-Kreislauf-Regulation beeinträchtigen.
Digitalisglykoside, Chinidin und andere Antiarrhythmika können die kardiale Toleranz gegenüber Salbutamol ebenfalls beeinträchtigen.
Ipratropiumbromid
Bei gleichzeitiger Verabreichung von Ipratropiumbromid kann ein akutes Engwinkelglaukom auftreten (vgl. «Warnhinweise und Vorsichtsmassnahmen»).
Andere Sympathomimetika/Methylxanthine
Bei gleichzeitiger Anwendung mit anderen Sympathomimetika wird die Wirkung der Einzelsubstanzen verstärkt. Dabei muss mit einer Zunahme der unerwünschten Wirkungen, wie z.B. Arrhythmien, gerechnet werden. Ähnliches gilt für die gleichzeitige Gabe von Methylxanthinen (z.B. Theophyllin).
Betablocker
Betablocker antagonisieren die Wirkung von Salbutamol.
Nifedipin
Nach gleichzeitiger Gabe von Nifedipin wurde eine Verstärkung der broncholytischen Wirksamkeit von Salbutamol festgestellt.
Einfluss von Salbutamol auf andere Arzneimittel
Die blutzuckersenkende Wirkung von Antidiabetika kann vermindert werden.
Digitalisglykoside
Im Falle einer durch Betamimetika induzierten Hypokaliämie wird die Toxizität von Digitalisglykosiden verstärkt.
Schwangerschaft/Stillzeit
Schwangerschaft:
In Tierstudien wurden für Salbutamol foetotoxische Wirkungen nachgewiesen. Kontrollierte Studien bei schwangeren Frauen liegen nicht vor, doch hat die langjährige Anwendung von Salbutamol beim Menschen keine Hinweise ergeben, dass Ventolin teratogen sein könnte.
Da Salbutamol die Plazentaschranke passiert, können zumindest sympathomimetische Wirkungen auf den Fötus nicht ausgeschlossen werden. Ventolin Injektionslösung und Ventolin Infusionskonzentrat sollen daher während des 1. und 2. Trimenons nur angewendet werden, falls dies eindeutig erforderlich ist.
Zur Wehenhemmung darf Ventolin Injektionslösung, unter strenger Beachtung der Kontraindikationen und Warnhinweise und Vorsichtsmassnahmen (siehe dort), nur im 3. Trimenon eingesetzt werden.
Stillzeit:
Da die Wahrscheinlichkeit besteht, dass Salbutamol in die Muttermilch übergeht, sollte während der Anwendung von Ventolin nicht gestillt werden.
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von Maschinen
Es wurden keine entsprechenden Studien durchgeführt.
Unerwünschte Wirkungen
Unerwünschte Wirkungen, welche in klinischen Studien und/oder während der Marktüberwachung beobachtet wurden, werden nachfolgend nach Organklasse und Häufigkeit geordnet aufgeführt. Häufigkeiten werden folgendermassen definiert: «sehr häufig» (≥1/10), «häufig» (≥1/100 bis <1/10) «gelegentlich» (≥1/1000 bis <1/100) «selten» (≥1/10'000 bis <1/1000), «sehr selten» (<1/10'000), «nicht bekannt» (basierend überwiegend auf Spontanmeldungen aus der Marktüberwachung, genaue Häufigkeit kann nicht abgeschätzt werden).
Erkrankungen des Immunsystems:
Sehr selten: Überempfindlichkeitsreaktionen z.B. Urtikaria, Quincke-Oedem, Bronchospasmus, Hypotonie und Kreislaufkollaps.
Stoffwechsel- und Ernährungsstörungen:
Selten: Hypokaliämie.
Sehr selten: Laktatazidose (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Erkrankungen des Nervensystems:
Sehr häufig: Tremor.
Häufig: Kopfschmerzen.
Sehr selten: Hyperaktivität.
Herzerkrankungen/Gefässerkrankungen:
Sehr häufig: Tachykardie, Palpitationen.
Selten: Periphere Vasodilatation, Arrhythmien (wie Vorhofflimmern, supraventrikuläre Tachykardie und Extrasystolen).
Nicht bekannt: Myokardischämie (bei Anwendung in der Geburtshilfe; siehe «Warnhinweise und Vorsichtsmassnahmen»).
Erkrankungen der Atemwege, des Brustraums und Mediastinums:
Gelegentlich: Lungenödem (bei Anwendung in der Geburtshilfe; siehe «Warnhinweise und Vorsichtsmassnahmen»).
Erkrankungen des Gastrointestinaltrakts:
Sehr selten: Übelkeit, Erbrechen.
Skelettmuskulaturerkrankungen:
Gelegentlich: Muskelkrämpfe.
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort:
Sehr selten: Leichte Schmerzen oder Stechen an der Injektionsstelle nach i.m.-Verabreichung der unverdünnten Injektionslösung.
Folgende unerwünschte Wirkungen sind meist Zeichen einer zu hohen Dosierung: Zittern der Skelettmuskulatur (besonders der Hände), Muskelverspannungen, Anstieg der Herzfrequenz (als Kompensation der peripheren Vasodilatation) und Palpitationen.
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von grosser Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdacht einer neuen oder schwerwiegenden Nebenwirkung über das Online-Portal ElViS (Electronic Vigilance System) anzuzeigen. Informationen dazu finden Sie unter www.swissmedic.ch.
Überdosierung
Die Symptome einer Überdosierung entsprechen einer gesteigerten bzw. exzessiven β-adrenergen Stimulation und/oder dem erhöhten bzw. verstärkten Auftreten einer oder mehrerer der weiter oben aufgeführten unerwünschten Wirkungen, insbesondere Zittern der Skelettmuskulatur (besonders der Hände), Muskelverspannungen (nicht durch ZNS-Stimulation bedingt), periphere Gefässerweiterung und damit verbunden ein meist geringer Herzfrequenzanstieg.
Bei Symptomen einer leichten Überdosierung genügt meistens das Absetzen des Präparates. Gegebenenfalls können Sedativa oder Tranquillizer und entsprechende symptomatische Massnahmen angezeigt sein.
In Verbindung mit hohen therapeutischen Dosen sowie Überdosierungen von kurzwirksamen Beta-Agonisten wurde über eine Laktatazidose berichtet. Deshalb kann die Überwachung im Hinblick auf erhöhtes Serumlaktat und daraus folgende metabolische Azidose bei Überdosierung angezeigt sein (insbesondere bei persistierender oder sich verschlimmernder Tachypnoe trotz Besserung anderer Bronchospasmus-Symptome wie Keuchen).
Da bei einer Überdosierung eine Hypokaliämie auftreten kann, sollte der Serumkaliumspiegel überwacht werden.
Bei einer massiven Überdosierung treten Brustschmerzen, Tachykardien (mit Frequenzen bis 200 Schläge/min), Palpitationen, Arrhythmien, Hypertonie oder Hypotonie bis hin zum Schock auf, wobei das Risiko eines Herzstillstandes mit Todesfolge besteht. Solche Fälle erfordern eine Intensivtherapie, sowie nötigenfalls Reanimationsmassnahmen und elektrische Defibrillation.
Die Wirksamkeit einer Dialyse zur Behandlung einer akuten Überdosierung von Salbutamol wurde bisher nicht nachgewiesen.
Die weitere Behandlung sollte entsprechend der klinischen Indikationsstellung oder ggf. laut den Empfehlungen des nationalen Toxikologischen Zentrums erfolgen.
Eigenschaften/Wirkungen
ATC-Code
R03CC02
Wirkungsmechanismus
Salbutamol ist ein selektiver Beta-2-Rezeptor-Agonist. In therapeutischen Dosen besitzt Salbutamol eine selektiv stimulierende Wirkung auf die adrenergen β2-Rezeptoren der Bronchial- und Uterusmuskulatur, die β1-Rezeptoren des Herzens werden praktisch nicht beeinflusst. So bewirkt Ventolin eine intensive, rasch einsetzende und kurz anhaltende (4 bis 6 Stunden) Bronchospasmolyse.
Die uterusrelaxierende Wirkung vermag eine zu früh einsetzende oder zu intensive Wehentätigkeit im letzten Trimester zu hemmen.
Pharmakokinetik
Distribution
Die Plasmaproteinbindung beträgt bis zu 10%. Salbutamol passiert die Plazentaschranke, doch ist nicht bekannt, ob es in die Muttermilch übertritt.
Metabolismus
Salbutamol wird in der Leber metabolisiert.
Elimination
Salbutamol, intravenös verabreicht, hat eine Eliminationshalbwertszeit von 4-6 Stunden und wird teils unverändert, teils als inaktives 4'-O-Sulfat (Phenolsulfat) über die Niere ausgeschieden. Die Ausscheidung über die Faeces ist unbedeutend.
Unabhängig von der Applikation wird der grösste Teil der Salbutamol-Dosis innerhalb von 72 Stunden ausgeschieden.
Präklinische Daten
Tumorerzeugendes und mutagenes Potential:
Unter Langzeitgabe von sehr hohen Dosen an Ratten kommt es, wie auch bei anderen potenten β2-Rezeptor Agonisten, zur Ausbildung von gutartigen Leiomyomen des Mesovariums. Nach vorherrschender Meinung ist eine Übertragbarkeit auf den Menschen jedoch nicht gegeben.
Untersuchungen zur Mutagenität ergaben keine Hinweise auf ein genotoxisches Potential.
Reproduktionstoxikologie:
Studien an Ratten ergaben keine Hinweise auf ein teratogenes Potential. Hingegen zeigten Untersuchungen an Mäusen wie für andere β2-Rezeptor Agonisten auch für Salbutamol eine teratogene Wirkung, indem nach einer subkutanen verabreichten Dosis von 2,5 mg/kg Salbutamol (4-faches der peroralen Höchstdosis beim Menschen) Gaumenspaltenbildung bei 9,3% der Föten auftrat.
Bei Ratten bewirkte die perorale Verabreichung von 0,5 mg/kg, 2,32 mg/kg und 10,75 mg/kg täglich während der gesamten Tragzeit keinerlei embryo- bzw. foetotoxische Effekte. Bei der Verabreichung von 50 mg/kg wurde eine Erhöhung der Mortalität der Neugeborenen festgestellt. Im Rahmen einer Reproduktionsstudie an Kaninchen wurden nach der Verabreichung einer täglichen Dosis von 50 mg/kg KG, die dem 78-fachen der peroralen Höchstdosis beim Menschen entspricht, Schädelmissbildungen bei 37% der Föten festgestellt.
Reproduktionsstudien bei Ratten zeigten bei oralen Dosen bis 50 mg/kg keine Hinweise auf eine eingeschränkte Fertilität.
Sonstige Hinweise
Inkompatibilitäten
Im Zusammenhang mit PVC-, Polyäthylen- und Glasbehältern sind keine Inkompatibilitäten zu erwarten.
Haltbarkeit
Das Arzneimittel darf nur bis zu dem auf dem Behälter mit «EXP» bezeichneten Datum verwendet werden.
Die Zubereitung enthält kein Konservierungsmittel. Die bereits verdünnten Lösungen können 24 Stunden aufbewahrt werden. Aus mikrobiologischen Gründen sollte die Zubereitung unmittelbar nach Anbruch/Verdünnung verwendet werden. Restmengen sollten verworfen werden.
Besondere Lagerungshinweise
Die Ventolin Ampullen sind nicht über 30 °C und vor Licht geschützt aufzubewahren.
Ausser Reichweite von Kindern aufbewahren.
Hinweise für die Handhabung
Ventolin Infusionskonzentrat und Ventolin Injektionslösung sind mit folgenden Lösungen bis zu 24 Stunden kompatibel: 5% Glukose, 0,9% NaCl, Mischung 0,3% KCl/0,18% NaCl/4% Glukose.
Zulassungsnummer
44397 (Swissmedic).
Zulassungsinhaberin
GlaxoSmithKline AG, 3053 Münchenbuchsee.
Stand der Information
Juli 2020.
Composizione
Principi attivi
Salbutamolo (come salbutamolo solfato).
Sostanze ausiliarie
Cloruro di sodio (corrisponde a 3,5 mg/ml di sodio), acido solforico o idrossido di sodio, acqua per preparazioni iniettabili.
Forma farmaceutica e quantità di principio attivo per unità
Soluzione iniettabile da 0,5 mg in 1 ml (= 0,5 mg/ml).
La soluzione sterile e isotonica ha un pH di 3,5.
Concentrato per infusione da 5 mg in 5 ml (= 1 mg/ml).
La soluzione sterile e isotonica ha un pH di 3,5.
Indicazioni/Possibilità d'impiego
Trattamento dei broncospasmi severi associati ad asma o BPCO e trattamento dello stato asmatico.
Inibizione del travaglio prematuro tra la 22a e la 34a settimana di gravidanza per un periodo d'uso massimo di 48 ore.
Posologia/Impiego
Le forme parenterali di Ventolin devono essere utilizzate sotto la supervisione di un medico.
Ventolin concentrato per infusione non deve essere iniettato senza essere diluito! Deve essere diluito almeno del 50%.
Per l'uso endovenoso si raccomandano le seguenti diluizioni (indipendentemente dall'indicazione):
soluzione iniettabile: diluizione con aqua ad iniectabilia a 5-10 ml
concentrato per infusione: diluizione con 500 ml di una soluzione compatibile (cfr. «Altre indicazioni», «Indicazioni per la manipolazione») per ottenere una concentrazione di salbutamolo di 10 µg/ml.
Ventolin soluzione iniettabile e Ventolin concentrato per infusione non devono essere miscelati con altri medicamenti nella stessa siringa o infusione.
Broncospasmo e stato asmatico
Somministrazione sottocutanea o intramuscolare: 500 µg (8 µg/kg PC) s.c. o i.m.; se necessario, ripetere ogni 4 ore.
Iniezione endovenosa: 250 µg (4 µg/kg PC), iniezione endovenosa lenta. Se necessario, la stessa dose può essere ripetuta.
Infusione: nello stato asmatico, di solito sono sufficienti velocità di infusione di 3-20 µg/min; nei pazienti con insufficienza respiratoria, possono essere necessarie dosi più elevate. Si raccomanda di iniziare il trattamento con 5 µg/min, a seconda della risposta del paziente il dosaggio deve poi essere aggiustato.
Travaglio prematuro
Il trattamento con soluzione iniettabile/per infusione di salbutamolo deve essere avviato solo da ostetrici/medici esperti nell'uso di principi attivi tocolitici. L'applicazione deve avvenire solo in strutture con attrezzature adeguate, in modo da poter monitorare costantemente lo stato di salute di madre e bambino.
La soluzione iniettabile o per infusione di salbutamolo deve essere utilizzata il più presto possibile dopo la diagnosi di travaglio prematuro e dopo l'esclusione di qualsiasi controindicazione. Durante il trattamento, va effettuata una valutazione appropriata dello stato cardiovascolare della paziente mediante un monitoraggio continuo dell'ECG (cfr. «Avvertenze e misure precauzionali»).
Un attento controllo dell'idratazione è essenziale per evitare il rischio di edema polmonare nella madre (cfr. «Avvertenze e misure precauzionali»). Il volume dei liquidi in cui viene utilizzato il medicamento deve quindi essere ridotto al minimo. Si consiglia pertanto di utilizzare, per quanto possibile, una pompa infusionale (capacità 50 ml).
La dose deve essere titolata individualmente, tenendo conto da un lato dell'efficacia dell'inibizione delle contrazioni e dall'altro delle reazioni cardiovascolari della paziente (aumento della frequenza del polso e alterazioni della pressione arteriosa). Non si deve superare una frequenza cardiaca massima della madre di 120 battiti/min.
Se compaiono segni di edema polmonare o di ischemia miocardica, il trattamento deve essere interrotto (cfr. «Avvertenze e misure precauzionali»).
La durata del trattamento non deve superare le 48 ore. Questo ritardo può essere utilizzato per somministrare glucocorticoidi o adottare altre misure per migliorare la salute perinatale.
Le velocità di infusione del concentrato diluito di 10-45 µg/min sono di regola in grado di controllare le contrazioni uterine, ma a seconda dell'intensità e della frequenza delle contrazioni può essere appropriata una velocità di infusione maggiore o minore. Si raccomanda di iniziare con 10 µg/min, aumentando la velocità di infusione a intervalli di 10 minuti fino a ridurre l'intensità, la frequenza e la durata delle contrazioni. Successivamente la velocità di infusione può essere aumentata lentamente, fino a quando le contrazioni non si arrestano completamente.
Dopo la completa scomparsa delle contrazioni, va mantenuta la stessa velocità di infusione per 1 ora, per poi ridurla del 50% a intervalli di 6 ore. Non si deve superare una durata totale dell'infusione di 48 ore.
In alternativa all'infusione, Ventolin soluzione iniettabile 0,5 mg/1 ml può essere somministrato come iniezione singola e.v. La dose raccomandata è di 100-250 µg di salbutamolo, che può essere ripetuta a seconda della risposta della paziente.
Istruzioni posologiche speciali
Bambini / adolescenti: in assenza di esperienze, non ci sono raccomandazioni posologiche per l'uso nei bambini.
Pazienti anziani: nei pazienti anziani, soprattutto se con malattie cardiovascolari concomitanti, il trattamento con Ventolin deve avvenire sempre con cautela ed essere avviato con il dosaggio più basso possibile (cfr. «Avvertenze e misure precauzionali»).
Disturbi della funzionalità renale: Ventolin non è stato studiato nei pazienti con insufficienza renale. Pertanto non è possibile formulare raccomandazioni sul dosaggio. In caso di insufficienza renale severa, l'uso deve avvenire con cautela, a causa del rischio di sovraccarico di liquidi.
Disturbi della funzionalità epatica: Ventolin non è stato studiato nei pazienti con insufficienza epatica. Pertanto non è possibile formulare raccomandazioni sul dosaggio. Nei pazienti con severa insufficienza epatica (Child Pugh C), l'uso deve avvenire sempre con cautela.
Controindicazioni
Ipersensibilità a uno dei componenti di Ventolin soluzione iniettabile e di Ventolin concentrato per infusione, somministrazione concomitante di beta-bloccanti non selettivi (ad es. propranololo).
Per l'uso in ostetricia, valgono inoltre le seguenti controindicazioni:
- età gestazionale < 22 settimane
- morte intrauterina
- qualsiasi condizione nella madre o nel feto per la quale il prolungamento della gravidanza rappresenti un rischio (ad es. tossicosi gravidica, placenta previa, emorragia vaginale, distacco prematuro della placenta, eclampsia o severa preeclampsia, compressione del cordone ombelicale, infezioni intrauterine)
- note anomalie cromosomiche o ereditarie letali
- cardiopatie ischemiche preesistenti o fattori di rischio di cardiopatia ischemica
- altre malattie cardiache (in particolare tachiaritmie, miocardite, vizi mitralici e stenosi aortica subvalvolare idiopatica)
- ipertensione polmonare
- ipertiroidismo
Avvertenze e misure precauzionali
Avvertenze generali indipendenti dall'indicazione
In seguito a una terapia con β2-agonisti (soprattutto in caso di somministrazione parenterale e con nebulizzatore) nonché in caso di somministrazione concomitante di derivati xantinici o di diuretici (cfr. «Interazioni»), può comparire una pronunciata ipopotassiemia. In queste situazioni si raccomanda il monitoraggio dei livelli sierici di potassio.
Come altri β2-agonisti, Ventolin può causare alterazioni metaboliche reversibili, ad es. un aumento della glicemia. I diabetici potrebbero non essere in grado di compensare tale aumento ed è stata riportata la comparsa di una chetoacidosi. La somministrazione concomitante di corticosteroidi può potenziare tale effetto.
I diabetici e i pazienti in terapia con corticosteroidi devono quindi essere attentamente monitorati.
Si raccomanda particolare cautela nella terapia concomitante con medicamenti che possono compromettere la tolleranza cardiaca al salbutamolo e la regolazione cardiovascolare, aumentare un'ipopotassiemia, aumentare la pressione intraoculare o causare un broncospasmo (cfr. «Interazioni»).
A causa del rischio di glaucoma acuto ad angolo stretto, i preparati contenenti salbutamolo possono essere combinati con anticolinergici (ad es. ipratropio bromuro) soltanto con le dovute misure precauzionali (cfr. «Interazioni»).
Si raccomanda particolare cautela nei pazienti con le seguenti malattie o condizioni: ipertiroidismo, ipertensione arteriosa, tachicardia, tachiaritmia, cardiomiopatia ipertrofica ostruttiva, infarto miocardico recente, malattia coronarica grave, miocardite, difetti della valvola mitrale, sindrome di Wolff-Parkinson-White, feocromocitoma, diabete mellito, tendenza alle convulsioni, ipopotassiemia, nonché in caso di precedente trattamento con simpaticomimetici ad alto dosaggio.
Nei pazienti anziani con malattie cardiovascolari concomitanti che possono essere influenzate negativamente dai beta2-agonisti, la somministrazione di Ventolin deve essere effettuata con particolare cautela. In generale, la scelta della dose nei pazienti anziani deve di regola iniziare al limite inferiore dell'intervallo di dosaggio, tenendo conto dell'aumentata prevalenza di malattie concomitanti (soprattutto compromissione della funzionalità epatica, renale o cardiaca) e di terapie concomitanti.
Avvertenze per l'uso nel broncospasmo e nello stato asmatico
Nel trattamento dei broncospasmi severi o nello stato asmatico, la somministrazione parenterale di Ventolin non sostituisce la necessaria terapia corticosteroidea. In particolare, nel caso di improvviso e progressivo peggioramento dell'asma, che può essere pericoloso per la vita, si deve prendere in considerazione l'avvio o l'aumento della dose di una terapia con corticosteroidi.
Se possibile, deve essere somministrato ossigeno contemporaneamente a Ventolin, soprattutto nel trattamento dei pazienti ipossici.
La necessità di un aumento della dose di β2-agonisti può indicare una terapia non ottimale o un peggioramento dell'asma. Occorre pertanto verificare il piano terapeutico e, se necessario, prendere in considerazione una terapia aggiuntiva a base di corticosteroidi.
La risposta alla terapia deve essere monitorata tramite prove di funzionalità respiratoria.
La comparsa di acidosi lattica in connessione con elevate dosi terapeutiche di una terapia con β-agonisti a breve durata d'azione in forma endovenosa o spray è stata riportata molto raramente, soprattutto nei pazienti trattati a causa di un'esacerbazione acuta dell'asma (cfr. «Effetti indesiderati»). Un aumento dei livelli di lattato può portare a dispnea e iperventilazione compensatoria, che vengono erroneamente interpretate come segni di fallimento della terapia dell'asma e che potrebbero portare a un'inopportuna intensificazione della terapia con β-agonisti a breve durata d'azione. Pertanto, si raccomanda di monitorare i pazienti in queste circostanze, per lo sviluppo di elevati livelli di lattato nel siero e di una conseguente acidosi lattica.
Avvertenze per l'uso nel travaglio prematuro
La decisione di avviare un trattamento con beta-mimetici va presa dopo un'attenta valutazione del rapporto rischi/benefici.
Ventolin deve essere utilizzato con cautela e solo in strutture con attrezzature adeguate, dove sia garantito un monitoraggio continuo della madre e del feto (vedere sotto). In generale, nella terapia tocolitica deve essere chiarito lo stato dell'unità fetoplacentare con le consuete tecniche d'esame.
Si raccomanda particolare cautela in caso di preesistente ipotensione arteriosa e in presenza di gestosi.
Durante l'uso di Ventolin, la frequenza cardiaca, la pressione arteriosa, l'ECG e l'equilibrio idro-elettrolitico della gestante devono essere continuamente monitorati. Siccome i beta-mimetici sono stati associati a una riduzione dei livelli sierici di potassio, che aumenta il rischio di aritmie, devono essere monitorati in particolare i livelli di potassio. In caso di preesistente ipopotassiemia, prima dell'inizio della tocolisi va effettuata una sostituzione orale del potassio.
Nelle pazienti diabetiche, devono essere monitorati anche i livelli di glucosio e di lattato
Anche la frequenza cardiaca fetale deve essere continuamente monitorata.
I beta-mimetici non devono essere utilizzati per la tocolisi nelle pazienti con cardiopatia ischemica o con corrispondenti fattori di rischio (cfr. «Controindicazioni»). Prima di iniziare il trattamento con Ventolin, è necessario effettuare un ECG per rilevare tempestivamente eventuali controindicazioni. Inoltre, i beta-mimetici non devono essere utilizzati in presenza di altre malattie cardiache (quali ad es. malattie delle valvole cardiache, tachiaritmie o insufficienza cardiaca). Se necessario (soprattutto se si sospetta una malattia cardiaca), prima di utilizzare Ventolin, un cardiologo esperto deve effettuare un'appropriata valutazione dello stato cardiovascolare della paziente.
Siccome l'escrezione urinaria diminuisce sotto l'effetto dei beta-mimetici, si deve evitare un'eccessiva assunzione di liquidi. Nelle pazienti che necessitano di infusioni, si raccomanda di non superare un volume di infusione di 1500 ml. È preferibile l'uso di Ventolin mediante una pompa infusionale, per ridurre al minimo il rischio di ipervolemia. L'assunzione di sale deve essere sempre limitata e va monitorato l'equilibrio idrico. Ciò vale in particolare in presenza di malattie concomitanti che favoriscono la ritenzione di liquidi (malattie renali, gestosi EPH, preeclampsia) e in presenza di un trattamento concomitante con corticosteroidi.
Durante e dopo l'applicazione endovenosa di beta-mimetici, è stato riportato lo sviluppo di un edema polmonare. Per questo, devono essere attentamente monitorati l'equilibrio idrico e la funzione cardiorespiratoria. In presenza di fattori predisponenti (quali gravidanze multiple, ipervolemia, infezioni materne o preeclampsia), il rischio di comparsa di edema polmonare può essere ulteriormente aumentato.
Un rischio aumentato sussiste anche in caso di somministrazione concomitante di corticosteroidi. L'indicazione per il trattamento combinato (a breve termine!) con corticosteroidi (per l'induzione della maturazione polmonare fetale) richiede quindi un'attenta valutazione del possibile rischio per la gestante e del beneficio terapeutico per il feto e la terapia deve essere effettuata, se possibile, solamente sotto intenso controllo medico. In questi casi, durante la terapia infusionale, bisogna prestare particolare attenzione ai segni di una ritenzione idrica e ai possibili sintomi precoci di edema polmonare (ad es. stimolo alla tosse, dispnea, cianosi). Se nonostante le precauzioni si sviluppa un edema polmonare, l'infusione di salbutamolo deve essere immediatamente interrotta e va avviato un trattamento adeguato dell'edema polmonare.
Con l'impiego di beta-mimetici, si è riportata anche la comparsa di un'ischemia miocardica. Se compaiono segni di ischemia miocardica (quali sensazione di oppressione toracica, stenocardia o alterazioni dell'ECG), il trattamento con Ventolin deve essere immediatamente interrotto.
La somministrazione endovenosa di salbutamolo è solitamente accompagnata da un aumento della frequenza cardiaca materna di 20-50 battiti al minuto. Deve essere monitorata la frequenza del polso della madre. Si deve valutare individualmente per ciascuna paziente se l'aumento della frequenza cardiaca richieda una riduzione della dose o l'interruzione della terapia. In generale, nel lungo periodo la frequenza del polso della madre non deve superare i 120 battiti al minuto.
La pressione arteriosa materna può diminuire lievemente durante l'infusione; la pressione arteriosa diastolica scende in maniera più accentuata rispetto a quella sistolica. La riduzione della pressione arteriosa diastolica corrisponde di solito a 10-20 mmHg. Un maggiore calo della pressione arteriosa può richiedere una riduzione della dose.
Per prevenire una sindrome da compressione della vena cava, si raccomanda di posizionare la paziente in decubito laterale; a causa della posizione della vena cava, è preferibile il decubito laterale sinistro.
L'effetto dell'infusione sulla frequenza cardiaca fetale è in generale meno pronunciato, ma può comparire un aumento fino a 20 battiti al minuto. La frequenza cardiaca fetale deve essere monitorata inizialmente ogni 15 minuti, poi ogni 1-6 ore. In caso di asfissia intrauterina, questi controlli vanno effettuati in maniera continua.
Con l'impiego di beta-mimetici, si è riportato anche un allungamento dell'intervallo QTc. Nelle pazienti con sindrome del QT lungo congenito o con altri fattori che predispongono all'allungamento del QT (ad es. ipopotassiemia), soprattutto in caso di trattamento concomitante con medicamenti che allungano notoriamente il QT (ad es. antiaritmici di classe IA e III, antipsicotici, antidepressivi triciclici, eritromicina), l'impiego del salbutamolo deve avvenire solo dopo attenta valutazione individuale del rapporto rischio/beneficio.
La tocolisi con beta-mimetici non è raccomandata dopo rottura delle acque o in presenza di dilatazione cervicale di oltre 4 cm.
I sintomi clinici del distacco prematuro della placenta possono essere alleviati dalla terapia tocolitica.
Se il parto avviene poco dopo la tocolisi con beta-mimetici, bisogna prestare attenzione ai segni di ipoglicemia e/o acidosi nel neonato.
Questo medicamento contiene meno di 1 mmol di sodio (23 mg) per fiala, cioè è essenzialmente «senza sodio».
Interazioni
Le possibili interazioni farmacocinetiche del salbutamolo non sono state studiate. Di seguito vengono descritte le possibili interazioni farmacodinamiche in caso di impiego di beta-mimetici come il salbutamolo.
Medicamenti che possono potenziare gli effetti desiderati e indesiderati del salbutamolo:
Ventolin e i β-bloccanti non selettivi (ad es. propranololo) non devono essere somministrati contemporaneamente (cfr. «Controindicazioni»).
Idrocarburi alogenati
In caso d'uso concomitante di idrocarburi alogenati per anestesia, il rischio di aritmie ventricolari severe aumenta. L'uso di Ventolin deve quindi essere interrotto, se possibile, almeno 6 ore prima di un'anestesia con anestetici alogenati.
Corticosteroidi
I corticosteroidi possono abbassare i livelli sierici di potassio e aumentare la glicemia. Pertanto, a causa dell'aumentato rischio di iperglicemia e ipopotassiemia, l'uso concomitante deve avvenire con cautela e sotto continuo monitoraggio della paziente (cfr. «Avvertenze e misure precauzionali»).
Sostanze che riducono il potassio
Il rischio di ipopotassiemia viene aumentato dalla somministrazione concomitante di medicamenti che abbassano anche i livelli di potassio. Di questi fanno parte, oltre ai corticosteroidi (vedere sopra), i diuretici e le metilxantine. Quando questi medicamenti vengono somministrati contemporaneamente, è quindi necessario un attento monitoraggio degli elettroliti.
Potenziale aumento degli effetti indesiderati cardiovascolari
I MAO-inibitori e gli antidepressivi triciclici possono potenziare l'effetto del salbutamolo sul sistema circolatorio e provocare crisi pressorie.
L-dopa, L-tiroxina, ossitocina e alcool possono compromettere la regolazione cardiovascolare.
Anche glicosidi digitalici, chinidina e altri antiaritmici possono compromettere la tolleranza cardiaca al salbutamolo.
Ipratropio bromuro
In caso di somministrazione concomitante di ipratropio bromuro, può comparire un glaucoma acuto ad angolo stretto (cfr. «Avvertenze e misure precauzionali»).
Altri simpaticomimetici / metilxantine
In caso d'utilizzo concomitante con altri simpaticomimetici, l'effetto delle singole sostanze viene potenziato. In questo caso va tenuto conto di un aumento degli effetti indesiderati, quali ad es. le aritmie cardiache. Lo stesso vale per la somministrazione concomitante di metilxantine (ad es. teofillina).
Beta-bloccanti
I beta-bloccanti antagonizzano l'effetto del salbutamolo.
Nifedipina
Dopo somministrazione concomitante di nifedipina, è stato riscontrato un potenziamento dell'efficacia bronchiolitica del salbutamolo.
Influenza del salbutamolo su altri medicamenti
L'effetto di abbassamento della glicemia degli antidiabetici può essere ridotto.
Glicosidi digitalici
Nel caso di ipopotassiemia indotta da beta-mimetici, la tossicità dei glicosidi digitalici aumenta.
Gravidanza/Allattamento
Gravidanza
Negli studi sugli animali per il salbutamolo sono stati dimostrati degli effetti fetotossici. Non sono disponibili studi controllati nelle donne in gravidanza, ma l'uso pluriennale del salbutamolo nell'essere umano non ha fornito evidenze di una potenziale teratogenicità di Ventolin.
Siccome il salbutamolo attraversa la barriera placentare, non si possono escludere effetti quantomeno simpaticomimetici sul feto. Ventolin soluzione iniettabile e Ventolin concentrato per infusione possono quindi essere utilizzati durante il 1° e il 2° trimestre di gravidanza solo se ciò è chiaramente necessario.
Per inibire le contrazioni, Ventolin soluzione iniettabile può essere utilizzato solo nel 3° trimestre di gravidanza tenendo conto rigorosamente delle controindicazioni e delle avvertenze / misure precauzionali (vedere le relative sezioni).
Allattamento
Siccome è probabile che il salbutamolo passi nel latte materno, durante l'uso di Ventolin l'allattamento al seno non è raccomandato.
Effetti sulla capacità di condurre veicoli e sull'impiego di macchine
Non sono stati effettuati studi in merito.
Effetti indesiderati
Gli effetti indesiderati osservati negli studi clinici e/o durante la sorveglianza post-marketing sono elencati di seguito secondo la classificazione sistemico-organica e in ordine di frequenza. Le frequenze sono definite nel modo seguente: «molto comune» (≥1/10), «comune» (≥1/100, <1/10), «non comune» (≥1/1000, <1/100), «raro» (≥1/10000, <1/1000), «molto raro» (<1/10'000), «non nota» (sulla base soprattutto sulle segnalazioni spontanee della sorveglianza post-marketing, la frequenza precisa non può essere definita).
Disturbi del sistema immunitario
Molto raro: reazioni di ipersensibilità, ad es. orticaria, edema di Quincke, broncospasmo, ipotensione arteriosa e collasso circolatorio.
Disturbi del metabolismo e della nutrizione
Raro: ipopotassiemia.
Molto raro: acidosi lattica (cfr. «Avvertenze e misure precauzionali»).
Patologie del sistema nervoso
Molto comune: tremore.
Comune: mal di testa.
Molto raro: iperattività.
Patologie cardiache / patologie vascolari
Molto comune: tachicardia, palpitazioni.
Raro: vasodilatazione periferica, aritmie (quali fibrillazione atriale, tachicardia sopraventricolare ed extrasistoli).
Frequenza non nota: ischemia miocardica (nell'uso in ostetricia; cfr. «Avvertenze e misure precauzionali»).
Patologie respiratorie, toraciche e mediastiniche
Non comune: edema polmonare (nell'uso in ostetricia; cfr. «Avvertenze e misure precauzionali»).
Patologie gastrointestinali
Molto raro: nausea, vomito.
Patologie del sistema muscoloscheletrico
Non comune: crampi muscolari.
Patologie generali e condizioni relative alla sede di somministrazione
Molto raro: lievi dolori o fitte nel sito di iniezione dopo somministrazione i.m. della soluzione iniettabile non diluita.
I seguenti effetti indesiderati sono per lo più segni di un dosaggio eccessivo: tremori della muscolatura scheletrica (soprattutto delle mani), tensioni muscolari, aumento della frequenza cardiaca (come compensazione della vasodilatazione periferica) e palpitazioni.
La notifica di effetti collaterali sospetti dopo l'omologazione del medicamento è molto importante. Consente una sorveglianza continua del rapporto rischio-benefico del medicamento. Chi esercita una professione sanitaria è invitato a segnalare qualsiasi nuovo o grave effetto collaterale sospetto attraverso il portale online ElViS (Electronic Vigilance System). Maggiori informazioni sul sito www.swissmedic.ch.
Posologia eccessiva
I sintomi di un sovradosaggio corrispondono a un'aumentata o eccessiva stimolazione β-adrenergica e/o all'aumentata o accentuata comparsa di uno o più degli effetti indesiderati elencati sopra, in particolare tremore della muscolatura scheletrica (soprattutto delle mani), tensione muscolare (non causata da stimolazione del SNC), vasodilatazione periferica con conseguente aumento della frequenza cardiaca, per lo più lieve.
In caso di sintomi di un lieve sovradosaggio, di regola è sufficiente interrompere la somministrazione del preparato. Eventualmente possono essere indicati sedativi o tranquillanti e misure sintomatiche appropriate.
In associazione a dosi terapeutiche elevate nonché con sovradosaggi di beta-agonisti a breve durata d'azione è stata riportata un'acidosi lattica. Pertanto, in caso di sovradosaggio può essere indicato il monitoraggio dell'aumento dei livelli sierici di acido lattico e della conseguente acidosi metabolica (soprattutto in caso di tachipnea persistente o ingravescente, nonostante il miglioramento di altri sintomi del broncospasmo, quali il respiro sibilante).
Siccome in caso di sovradosaggio può comparire un'ipopotassiemia, è necessario monitorare i livelli sierici di potassio.
Un sovradosaggio massivo provoca dolore toracico, tachicardia (con frequenze fino a 200 battiti/min), palpitazioni, aritmie, ipertensione o ipotensione arteriosa fino allo shock, con il rischio di un arresto cardiaco e morte. Tali casi richiedono una terapia intensiva e, se necessario, misure di rianimazione e defibrillazione elettrica.
L'efficacia della dialisi per il trattamento di un sovradosaggio acuto di salbutamolo non è stata finora documentata.
L'ulteriore trattamento dovrà essere effettuato secondo l'indicazione clinica o eventualmente in base alle raccomandazioni del centro nazionale d'informazione tossicologica.
Proprietà/Effetti
Codice ATC
R03CC02
Meccanismo d'azione
Il salbutamolo è un agonista selettivo dei recettori beta2. A dosi terapeutiche, il salbutamolo ha un effetto stimolante selettivo sui recettori adrenergici β2 dei muscoli bronchiali e uterini, i recettori β1 del cuore non vengono praticamente interessati. Ventolin provoca quindi una broncospasmolisi intensa, a rapida comparsa e di breve durata (da 4 a 6 ore).
L'effetto di rilassamento della muscolatura uterina può inibire le contrazioni premature o troppo intense nell'ultimo trimestre di gravidanza.
Farmacocinetica
Distribuzione
Il legame alle proteine plasmatiche va fino al 10%. Il salbutamolo attraversa la barriera placentare, ma non è noto se passi nel latte materno.
Metabolismo
Il salbutamolo viene metabolizzato nel fegato.
Eliminazione
Il salbutamolo, somministrato per via endovenosa, presenta un'emivita di eliminazione di 4-6 ore e viene eliminato in parte immodificato, in parte come 4'-O-solfato (fenolsolfato) inattivo attraverso i reni. L'eliminazione per via fecale non è rilevante.
Indipendentemente dall'applicazione, la maggior parte della dose di salbutamolo viene eliminata entro 72 ore.
Dati preclinici
Potenziale cancerogeno e mutageno
Come anche con altri potenti agonisti dei recettori β2, la somministrazione a lungo termine di dosi molto elevate nel ratto porta alla formazione di leiomiomi benigni del mesovario. Secondo l'opinione prevalente, tuttavia, non vi è alcuna trasferibilità all'uomo.
Gli studi di mutagenicità non hanno fornito alcuna evidenza di un potenziale genotossico.
Tossicità per la riproduzione
Gli studi sul ratto non hanno fornito alcuna evidenza di un potenziale teratogeno. Al contrario, gli studi sul topo hanno messo in evidenza, come per altri agonisti dei recettori β2, un effetto teratogeno anche per il salbutamolo, con comparsa di palatoschisi nel 9,3% dei feti dopo una dose sottocutanea di 2,5 mg/kg di salbutamolo (4 volte la dose orale più elevata nell'uomo).
Nel ratto, la somministrazione orale di 0,5 mg/kg, 2,32 mg/kg e 10,75 mg/kg al giorno non ha causato effetti embriotossici o fetotossici durante l'intero periodo di gestazione. Un aumento della mortalità neonatale si è osservato in seguito alla somministrazione di 50 mg/kg. In uno studio sulla riproduzione nel coniglio, sono state rilevate malformazioni craniche nel 37% dei feti dopo somministrazione di una dose giornaliera di 50 mg/kg di peso corporeo, pari a 78 volte la dose massima orale nell'uomo.
Gli studi sulla riproduzione nel ratto non hanno messo in evidenza alcun segno di ridotta fertilità a dosi orali fino a 50 mg/kg.
Altre indicazioni
Incompatibilità
Non ci si deve aspettare alcuna incompatibilità in relazione ai contenitori in PVC, polietilene e vetro.
Stabilità
Il medicamento non deve essere utilizzato oltre la data indicata con «EXP» sul contenitore.
La preparazione non contiene conservanti. Le soluzioni già diluite possono essere conservate per 24 ore. Per ragioni microbiologiche, la preparazione va utilizzata subito dopo l'apertura/la diluizione. Le quantità residue devono essere eliminate.
Indicazioni particolari concernenti l'immagazzinamento
Non conservare le fiale di Ventolin a temperature superiori a 30 °C e proteggere il contenuto dalla luce.
Conservare fuori dalla portata dei bambini.
Indicazioni per la manipolazione
Ventolin concentrato per infusione e Ventolin soluzione iniettabile sono compatibili fino a 24 ore con le seguenti soluzioni: glucosio 5%, NaCl 0,9%, mista KCl 0,3% / NaCl 0,18% / glucosio 4%.
Numero dell'omologazione
44397 (Swissmedic).
Titolare dell’omologazione
GlaxoSmithKline AG, 3053 Münchenbuchsee.
Stato dell'informazione
Luglio 2020.
Composition
Principes actifs
Salbutamol (sous forme de sulfate de salbutamol).
Excipients
Chlorure de sodium (correspondant à 3,5 mg/mL de sodium), acide sulfurique ou hydroxyde de sodium, eau pour préparations injectables.
Forme pharmaceutique et quantité de principe actif par unité
Solution injectable à 0,5 mg dans 1 mL (= 0,5 mg/mL).
La solution stérile et isotonique a un pH de 3,5.
Concentré pour perfusion à 5 mg dans 5 mL (= 1 mg/mL).
La solution stérile et isotonique a un pH de 3,5.
Indications/Possibilités d’emploi
Traitement des bronchospasmes graves liés à l'asthme ou à une BPCO, traitement de l'état de mal asthmatique.
Traitement des menaces d'accouchement prématuré dans les semaines 22 à 34 de la grossesse, pour une durée de traitement ne dépassant pas 48 h.
Posologie/Mode d’emploi
Les formes parentérales de Ventolin doivent être utilisées sous surveillance médicale.
Le concentré pour perfusion ne doit pas être injecté sans être dilué! Sa concentration doit être réduite d'au moins 50%.
Les dilutions suivantes sont recommandées pour l'administration par voie intraveineuse (indépendamment de l'indication):
Solution injectable: dilution à 5-10 mL avec de l'eau pour préparations injectables.
Concentré pour perfusion: dilution avec 500 mL d'une solution compatible (cf. «Remarques particulières», «Remarques concernant la manipulation») afin d'obtenir une concentration de salbutamol de 10 µg/mL.
Ventolin solution injectable et Ventolin concentré pour perfusion ne doivent pas être mélangés à d'autres médicaments dans la même seringue ou dans la même ligne de perfusion.
Bronchospasmes et état de mal asthmatique:
Administration par voie sous-cutanée ou intramusculaire: 500 µg (8 µg/kg de poids corporel) en injection s.c. ou i.m., à répéter toutes les 4 heures selon les besoins.
Injection par voie intraveineuse: 250 µg (4 µg/kg de poids corporel) en injection i.v. lente. Cette dose peut être répétée si nécessaire.
Perfusion: dans l'état de mal asthmatique, un taux de perfusion de 3-20 µg/min est généralement suffisant; chez les patients en état d'insuffisance respiratoire, des doses plus élevées peuvent être nécessaires. Il est recommandé de commencer le traitement par 5 µg/min, puis d'ajuster la posologie en fonction de la réponse du patient.
Menace d'accouchement prématuré:
L'initiation du traitement par le salbutamol en solution injectable/solution pour perfusion est réservée aux obstétriciens/médecins expérimentés dans l'utilisation de tocolytiques. Le médicament ne doit être administré que dans un établissement disposant de l'équipement adapté pour une surveillance continue de l'état de santé de la mère et de l'enfant.
Après l'établissement du diagnostic de menace d'accouchement, la solution pour perfusion ou la solution injectable de salbutamol doit être administrée dès que possible après exclusion de toute contre-indication. Pendant le traitement, la fonction cardiovasculaire de la patiente doit être évaluée de façon adéquate par surveillance électrocardiographique continue (cf. «Mises en garde et précautions»).
L'hydratation doit être contrôlée attentivement pour prévenir le risque d'œdème pulmonaire chez la mère (cf. «Mises en garde et précautions»). Le volume de la solution médicamenteuse administrée doit donc être restreint dans la mesure du possible. On utilisera par conséquent une pompe à perfusion (d'une capacité de 50 mL) chaque fois que possible.
La dose doit être ajustée individuellement en fonction des effets tocolytiques obtenus et des réactions cardiovasculaires de la patiente (augmentation du pouls et variations de la tension artérielle). La fréquence cardiaque de la mère ne doit pas dépasser 120 battements par minute.
Si la patiente développe des signes d'œdème pulmonaire ou d'ischémie du myocarde, il faut arrêter le traitement (cf. «Mises en garde et précautions»).
Le traitement ne doit pas durer plus de 48 h. Ce délai peut être exploité pour l'administration de glucocorticoïdes ou la prise d'autres mesures connues pour améliorer la santé périnatale.
Un taux de perfusion du concentré pour perfusion dilué de l'ordre de 10-45 µg/min permet normalement de contrôler les contractions utérines, mais un taux de perfusion plus fort ou plus faible peut être indiqué selon l'intensité et la fréquence des contractions. Il est recommandé de commencer par un taux de perfusion de 10 µg/min et de l'augmenter toutes les 10 minutes jusqu'à ce que l'intensité, la fréquence et la durée des contractions diminuent. Le taux de perfusion peut ensuite être augmenté lentement jusqu'à l'arrêt complet des contractions.
Lorsque les contractions ont complètement cessé, le taux de perfusion doit être maintenu au même niveau pendant 1 heure, puis diminué de 50% toutes les 6 heures. La durée totale de perfusion ne doit pas dépasser 48 h.
Au lieu d'une perfusion, il est possible d'administrer la solution injectable de Ventolin 0,5 mg/1 mL en une seule injection i.v. La dose recommandée est de 100-250 µg de salbutamol; elle peut être renouvelée selon la réponse de la patiente.
Instructions posologiques particulières
Enfants et adolescents: L'expérience acquise est encore insuffisante pour proposer des recommandations posologiques chez l'enfant.
Patients âgés: Lors d'une utilisation de Ventolin chez les patients âgés, surtout en présence de comorbidités cardiovasculaires, la prudence est de rigueur et la plus faible dose possible doit être choisie (voir «Mises en garde et précautions»).
Insuffisance rénale: Ventolin n'a pas été étudié chez des patients présentant une insuffisance rénale. Il est donc impossible de proposer des recommandations posologiques. Dans le cas d'une insuffisance rénale sévère, la prudence est de rigueur à cause du risque de surcharge hydrique.
Insuffisance hépatique: Ventolin n'a pas été étudié chez des patients présentant une insuffisance hépatique. Il est donc impossible de proposer des recommandations posologiques. La prudence est de rigueur lors d'une utilisation chez les patients souffrant d'une insuffisance hépatique sévère (Child-Pugh C).
Contre-indications
Hypersensibilité à l'un des composants de Ventolin solution injectable ou de Ventolin concentré pour perfusion; co-administration de bêta-bloquants non sélectifs (p.ex. propranolol).
Contre-indications supplémentaires dans le domaine de l'obstétrique:
- Âge gestationnel <22 semaines
- Mort du fœtus in utero
- Toute situation de la mère ou du fœtus dans laquelle la prolongation de la grossesse est dangereuse (p.ex. toxémie gravidique, placenta praevia, saignements vaginaux, décollement prématuré du placenta, éclampsie ou pré-éclampsie grave, compression du cordon, infection intra-utérine)
- Présence connue d'une anomalie héréditaire létale ou d'une anomalie chromosomique létale
- Cardiomyopathie ischémique préexistante ou facteurs de risque de cardiomyopathie ischémique
- Autres affections cardiaques (en particulier tachyarythmies, myocardite, malformations mitrales et sténose aortique idiopathique sous-valvulaire)
- Hypertension pulmonaire
- Hyperthyroïdie
Mises en garde et précautions
Mises en garde générales, indépendamment de l'indication:
Un traitement par des agonistes β2 adrénergiques (surtout par voie parentérale ou en inhalation à l'aide d'un nébuliseur) ainsi que la co-administration de dérivés de la xanthine ou de diurétiques (cf. «Interactions») peuvent éventuellement entraîner une hypokaliémie prononcée. Dans ces situations, il est recommandé de surveiller le taux sérique de potassium.
Comme d'autres agonistes β2 adrénergiques, Ventolin peut provoquer des changements métaboliques réversibles comme une glycémie accrue. La compensation de cette hyperglycémie peut échouer chez les diabétiques; la survenue de cas d'acidocétose a été rapportée. L'administration simultanée de corticostéroïdes peut renforcer cet effet.
Les diabétiques et les patients sous corticoïdes doivent faire l'objet d'une surveillance attentive.
Une prudence particulière s'impose lors d'un traitement concomitant par des médicaments susceptibles de compromettre la tolérance cardiaque au salbutamol et la régulation cardiovasculaire, d'aggraver une hypokaliémie, d'augmenter la pression intra-oculaire ou de provoquer un bronchospasme (voir «Interactions»).
En raison du risque d'un glaucome aigu à angle fermé, les préparations contenant du salbutamol ne doivent être associées aux anticholinergiques (p.ex. bromure d'ipratropium) qu'en respectant des mesures de précaution adéquates (cf. «Interactions»).
Une prudence particulière s'impose chez les patients présentant les affections ou états suivants: hyperthyroïdie, hypertension, tachycardie, tachyarythmie, cardiomyopathie obstructive hypertrophique, infarctus récent du myocarde, cardiopathie coronarienne sévère, myocardite, malformation de la valve mitrale, syndrome de Wolff-Parkinson-White, phéochromocytome, diabète, tendance aux spasmes, hypokaliémie et traitement antécédent par des sympathomimétiques à hautes doses.
Chez les patients âgés présentant une comorbidité cardiovasculaire susceptible d'être aggravée par un agoniste bêta2 adrénergique, Ventolin doit être utilisé avec une prudence particulière. D'une façon générale, la définition de la dose chez les patients âgés doit commencer à la limite inférieure du spectre posologique, avec prise en compte de la prévalence accrue de comorbidités (en particulier insuffisance hépatique, rénale ou cardiaque) et des comédications.
Mises en garde concernant l'utilisation dans le traitement des bronchospasmes ou de l'état de mal asthmatique:
L'emploi des préparations parentérales de Ventolin pour le traitement des bronchospasmes graves ou de l'état de mal asthmatique ne supprime pas la nécessité d'une corticothérapie. En particulier dans le cas d'une aggravation subite et croissante de l'asthme, qui peut mettre la vie en danger, il faut envisager l'instauration d'une corticothérapie ou l'augmentation posologique de la corticothérapie en cours.
Si possible, administrer de l'oxygène en même temps que Ventolin, en particulier aux patients hypoxiques.
La nécessité d'augmenter la dose de l'agoniste β2 adrénergique peut signifier que le traitement n'est plus optimal ou que l'asthme s'aggrave. Il convient donc de revoir le schéma thérapeutique et d'envisager éventuellement l'adjonction d'un corticostéroïde.
La réponse au traitement doit être surveillée par des tests fonctionnels pulmonaires.
On dispose de rapports rarissimes faisant état d'acidose lactique en rapport avec l'administration d'un agoniste β-adrénergique à courte durée d'action, utilisé à des doses thérapeutiques élevées par voie intraveineuse ou sous forme de spray, essentiellement chez des patients ayant été traités pour une exacerbation aiguë d'asthme (cf. «Effets indésirables»). Une augmentation des taux de lactate risque d'entraîner une dyspnée et une hyperventilation compensatrice, qui – faussement interprétées comme des signes d'échec d'une thérapeutique antiasthmatique – pourraient conduire à une intensification inappropriée du traitement par les β-agonistes à courte durée d'action. Dans ces conditions, il est donc recommandé de surveiller les patients quant à l'augmentation des taux sériques de lactate et l'apparition d'une acidose lactique en résultant.
Mises en garde concernant l'utilisation lors d'une menace d'accouchement prématuré:
Le choix de commencer un traitement par un bêtamimétique doit être précédé d'une évaluation soigneuse du rapport bénéfice-risque.
Ventolin doit être utilisé avec prudence et uniquement dans des établissements disposant de l'équipement adapté pour assurer une surveillance continue de la mère et du fœtus (voir ci-dessous). Le traitement tocolytique exige fondamentalement une évaluation de l'unité fœto-placentaire par les procédés usuels d'examen.
Une prudence particulière est nécessaire lors d'une hypotension préexistante ou d'une toxémie gravidique.
La fréquence cardiaque, la tension artérielle, l'ECG et l'équilibre hydro-électrolytique de la femme enceinte doivent être surveillés pendant l'administration de Ventolin. Étant donné que les bêtamimétiques sont associés à une réduction des taux sériques de potassium, et donc à un risque accru d'arythmies cardiaques, la kaliémie doit être particulièrement surveillée. Dans le cas d'une hypokaliémie préexistante, une substitution orale en potassium doit être faite avant le début d'une tocolyse.
Les diabétiques doivent être soumises également à des contrôles de la glycémie et du taux de lactate.
La fréquence cardiaque du fœtus doit aussi être surveillée en continu.
Les bêtamimétiques ne doivent pas être utilisés pour la tocolyse chez les patientes présentant une cardiopathie ischémique ou des facteurs de risque y prédisposant (cf. «Contre-indications»). Pour assurer que les contre-indications éventuelles soient identifiées à temps, un examen par ECG doit être fait avant le traitement par Ventolin. Les bêtamimétiques sont également interdits en présence d'autres affections cardiaques (p.ex. valvulopathies cardiaques, tachyarythmies ou insuffisance cardiaque). Au besoin (surtout si une affection cardiaque est suspectée), l'état cardiovasculaire de la patiente doit être évalué par un cardiologue expérimenté avant le début du traitement par Ventolin.
Étant donné que la quantité d'urine émise diminue sous l'influence des bêtamimétiques, il faut éviter un apport liquidien excessif. Il est recommandé de ne pas dépasser un volume de perfusion de 1500 mL chez les patientes nécessitant une perfusion. On donnera la préférence à l'administration par pompe à perfusion afin de réduire le risque d'hypervolémie dans la mesure du possible. L'apport en NaCl doit être limité dans tous les cas et le bilan liquidien doit être surveillé. Ceci s'applique surtout en présence de comorbidités favorisant une rétention d'eau (maladies rénales, toxémie gravidique/pré-éclampsie) ou lors d'une co-administration de corticostéroïdes.
Un développement d'œdèmes pulmonaires pendant et après l'administration intraveineuse de bêtamimétiques a été rapporté. L'équilibre hydrique et les fonctions cardio-respiratoires doivent donc être surveillés attentivement. Des facteurs prédisposants (p.ex. grossesse multiple, hypervolémie, infection de la mère ou pré-éclampsie) peuvent encore accroître le risque d'œdème pulmonaire.
Le risque est également accru lors d'une co-administration de corticostéroïdes. L'indication d'un traitement en association (de courte durée!) avec un corticostéroïde (pour induire la maturation pulmonaire du fœtus) exige donc une évaluation soigneuse du risque éventuel pour la femme enceinte et du bénéfice thérapeutique attendu pour le fœtus. Si possible, le traitement ne doit être administré que sous surveillance médicale intensive. Dans de tels cas, le traitement par perfusion doit être accompagné d'une vigilance particulière concernant les signes de rétention hydrique et les signes précoces d'un œdème pulmonaire (p.ex. envie de tousser, dyspnée, cyanose). Si un œdème pulmonaire se développe malgré ces précautions, la perfusion de salbutamol doit immédiatement être arrêtée et un traitement adéquat de l'œdème pulmonaire doit être instauré.
La survenue d'une ischémie du myocarde a été rapportée en rapport avec l'administration de bêtamimétiques. Si des signes d'une ischémie du myocarde apparaissent (p.ex. sensation d'oppression thoracique, sténocardie ou anomalies à l'ECG), il faut immédiatement arrêter l'administration de Ventolin.
Lors d'une administration intraveineuse de salbutamol, la fréquence cardiaque maternelle augmente en général de 20 à 50 battements par minute. Le pouls de la mère doit être surveillé. Il faut évaluer pour chaque patiente individuelle si l'augmentation de la fréquence cardiaque exige une réduction de la dose ou un arrêt du traitement. En règle générale, la fréquence cardiaque de la mère ne doit pas dépasser 120 battements par minute de façon prolongée.
La tension artérielle de la mère peut légèrement baisser pendant la perfusion. La pression diastolique baisse plus que la pression systolique. La réduction de la pression diastolique est généralement de l'ordre de 10 à 20 mmHg. Une baisse de tension plus prononcée peut exiger une réduction de la dose.
Pour prévenir un syndrome de compression de la veine cave, on recommande de placer la patiente en décubitus latéral, de préférence sur le côté gauche pour tenir compte de la situation anatomique de la veine cave.
L'effet de la perfusion sur la fréquence cardiaque du fœtus est généralement moins prononcé, mais on peut observer des augmentations allant jusqu'à 20 battements de plus par minute. La fréquence cardiaque fœtale doit être surveillée toutes les 15 minutes au début, puis toutes les 1 à 6 heures. Dans le cas d'une asphyxie intra-utérine, ces contrôles doivent être faits en continu.
Un allongement de l'intervalle QTc a été rapporté en rapport avec l'administration de bêtamimétiques. Chez les patientes présentant un syndrome congénital du QT long ou d'autres facteurs prédisposant à un allongement du QT (p.ex. hypokaliémie), le salbutamol ne doit être utilisé qu'après une évaluation soigneuse du rapport bénéfice-risque de la patiente individuelle, surtout dans le cas d'une co-administration de médicaments connus pour allonger le QT (p.ex. antiarythmiques de classe IA ou III, neuroleptiques, antidépresseurs tricycliques, érythromycine).
Une tocolyse à l'aide de bêtamimétiques n'est plus recommandée après rupture de la poche des eaux ou lorsque la dilatation du col utérin dépasse 4 cm.
Les symptômes cliniques d'un décollement prématuré du placenta peuvent être atténués par un traitement tocolytique.
Si l'accouchement a lieu peu après une tocolyse avec un bêtamimétique, il faut être attentif aux signes d'hypoglycémie et/ou d'acidose chez le nouveau-né.
Ce médicament contient moins de 1 mmol (23 mg) de sodium par ampoule, c.-à-d. qu'il est essentiellement «sans sodium».
Interactions
Les interactions pharmacocinétiques éventuelles du salbutamol n'ont pas été étudiées. Les interactions pharmacodynamiques auxquelles on doit s'attendre avec les bêtamimétiques tels que le salbutamol sont décrites ci-dessous.
Médicaments pouvant renforcer les effets thérapeutiques et les effets indésirables du salbutamol:
Ventolin ne doit pas être administré en association avec des β-bloquants non sélectifs (p.ex. propranolol) (cf. «Contre-indications»).
Hydrocarbures halogénés
Lors de l'administration simultanée d'hydrocarbures halogénés pour l'anesthésie, le risque d'arythmies ventriculaires sérieuses augmente. L'administration de Ventolin doit donc être arrêtée si possible au moins 6 heures avant une anesthésie planifiée avec un anesthésique halogéné.
Corticostéroïdes
Les corticostéroïdes peuvent abaisser le taux sérique de potassium et faire augmenter la glycémie. Leur co-administration exige une approche prudente et une surveillance continue de la patiente à cause du risque accru d'hyperglycémie et d'hypokaliémie (voir «Mises en garde et précautions»).
Substances hypokaliémiantes
Le risque d'hypokaliémie est accru lors d'une co-administration de médicaments qui font également baisser le taux de potassium. Outre les corticostéroïdes (voir ci-dessus), cela concerne p.ex. les diurétiques et les méthylxanthines. Une co-administration de ces médicaments exige donc un contrôle étroit des électrolytes.
Augmentation potentielle des effets indésirables cardiovasculaires
Les inhibiteurs de la MAO et les antidépresseurs tricycliques peuvent renforcer les effets du salbutamol sur le système circulatoire et déclencher des crises hypertensives.
La L-dopa, la L-thyroxine, l'ocytocine et l'alcool peuvent perturber la régulation cardio-circulatoire.
Les digitaliques, la quinidine et d'autres antiarythmiques peuvent également réduire la tolérance cardiaque au salbutamol.
Bromure d'ipratropium
Une co-administration de bromure d'ipratropium peut provoquer un glaucome aigu à angle fermé (cf. «Mises en garde et précautions»).
Autres sympathomimétiques/méthylxanthines
Une co-administration d'autres sympathomimétiques renforce les effets individuels des substances. Il faut alors s'attendre à une augmentation des effets indésirables (p.ex. arythmies). Il en va de même pour la co-administration de méthylxanthines (p.ex. théophylline).
Bêtabloquants
Les bêta-bloquants antagonisent les effets du salbutamol.
Nifédipine
Une co-administration de nifédipine a été associée à une augmentation de l'efficacité broncholytique du salbutamol.
Effet du salbutamol sur d'autres médicaments
Les effets hypoglycémiants des médicaments antidiabétiques peuvent être réduits.
Digitaliques
La toxicité des digitaliques est accrue lors d'une hypokaliémie induite par les bêtamimétiques.
Grossesse/Allaitement
Grossesse:
Des effets fœtotoxiques du salbutamol ont été constatés dans des expérimentations animales. On ne dispose pas d'études contrôlées chez la femme enceinte, mais l'utilisation de salbutamol chez l'être humain pendant de nombreuses années n'a révélé aucun indice d'effets tératogènes de Ventolin.
Étant donné que le salbutamol passe la barrière placentaire, du moins les effets sympathomimétiques sur le fœtus ne peuvent être exclus. Par conséquent, Ventolin solution injectable et Ventolin concentré pour perfusion ne seront utilisés pendant le 1er et le 2e trimestre de la grossesse qu'en cas de nécessité absolue.
Pour la tocolyse, Ventolin solution injectable ne doit être utilisé que dans le 3e trimestre de la grossesse et en respectant strictement les contre-indications et les mises en garde et précautions (voir ces rubriques).
Allaitement:
Étant donné que le salbutamol passe probablement dans le lait maternel, il ne faut pas allaiter pendant l'utilisation de Ventolin.
Effet sur l’aptitude à la conduite et l’utilisation de machines
Aucune étude correspondante n'a été effectuée.
Effets indésirables
Les effets indésirables rapportés dans les études cliniques et/ou dans le cadre de la surveillance post-commercialisation sont listés ci-dessous par classes d'organes et par ordre de fréquence. Les fréquences sont définies comme suit: «très fréquents» (≥1/10), «fréquents» (≥1/100 à <1/10) «occasionnels» (≥1/1000 à <1/100) «rares» (≥1/10'000 à <1/1000), «très rares» (<1/10'000), «fréquence indéterminée» (informations issues essentiellement de rapports spontanés de pharmacovigilance qui ne permettent pas d'estimer la fréquence).
Affections du système immunitaire:
Très rares: réactions d'hypersensibilité telles qu'urticaire, œdème de Quincke, bronchospasme, hypotension et choc circulatoire.
Troubles du métabolisme et de la nutrition:
Rares: hypokaliémie.
Très rares: acidose lactique (voir «Mises en garde et précautions»).
Affections du système nerveux:
Très fréquents: tremblements.
Fréquents: céphalées.
Très rares: hyperactivité.
Affections cardiaques/vasculaires:
Très fréquents: tachycardie, palpitations.
Rares: vasodilatation périphérique, arythmies (p.ex. fibrillation auriculaire, tachycardie supraventriculaire et extrasystoles).
Fréquence indéterminée: ischémie du myocarde (dans l'utilisation en obstétrique; voir «Mises en garde et précautions»).
Affections respiratoires, thoraciques et médiastinales:
Occasionnels: œdème pulmonaire (dans l'utilisation en obstétrique; voir «Mises en garde et précautions»).
Affections gastro-intestinales:
Très rares: nausées, vomissements.
Affections musculosquelettiques et du tissu conjonctif:
Occasionnels: crampes musculaires.
Troubles généraux et anomalies au site d'administration:
Très rares: légères douleurs ou sensation de piqûre au site d'injection après l'administration i.m. de la solution injectable non diluée.
Les effets indésirables suivants sont généralement liés à une dose trop élevée: tremblement de la musculature squelettique (surtout des mains), crispations, rythme cardiaque accéléré (pour compenser la vasodilatation périphérique) et palpitations.
L'annonce d'effets secondaires présumés après l'autorisation est d'une grande importance. Elle permet un suivi continu du rapport bénéfice-risque du médicament. Les professionnels de santé sont tenus de déclarer toute suspicion d'effet secondaire nouveau ou grave via le portail d'annonce en ligne ElViS (Electronic Vigilance System). Vous trouverez des informations à ce sujet sur www.swissmedic.ch.
Surdosage
Les symptômes d'un surdosage correspondent à une stimulation β-adrénergique accrue ou excessive et/ou à l'augmentation d'intensité ou de fréquence d'un ou plusieurs des effets indésirables susmentionnés, en particulier tremblement de la musculature squelettique (en particulier aux mains), crispations (non provoquées par une stimulation du SNC), vasodilatation périphérique s'accompagnant d'une accélération généralement faible de la fréquence cardiaque.
En présence de symptômes d'un léger surdosage, il suffit généralement d'arrêter le médicament. Le cas échéant, un sédatif ou un tranquillisant et des mesures symptomatiques appropriées peuvent être indiqués.
Des cas d'acidose lactique ont été signalés en rapport avec des doses thérapeutiques élevées ou un surdosage d'agonistes bêta-adrénergiques à courte durée d'action. Une surveillance concernant les taux sériques accrus de lactate et l'acidose métabolique en résultant peut donc être indiquée lors d'un surdosage (surtout en présence d'une tachypnée persistante ou s'aggravant malgré l'amélioration d'autres symptômes de bronchospasmes tels qu'une respiration haletante).
Comme le surdosage peut provoquer une hypokaliémie, on surveillera le taux sérique de potassium.
Lors d'un surdosage massif, on observe des douleurs thoraciques, des tachycardies (avec des fréquences jusqu'à 200 battements/min.), des palpitations, des arythmies, une hypertension ou une hypotension évoluant jusqu'au choc qui comporte le risque d'arrêt cardiaque et de décès. Ces cas imposent des soins intensifs, incluant au besoin des mesures de réanimation et de défibrillation électrique.
L'efficacité d'une dialyse pour le traitement d'un surdosage aigu au salbutamol n'a pas été établie à ce jour.
Le traitement doit sinon être adapté à l'indication clinique ou, le cas échéant, aux recommandations du centre toxicologique national.
Propriétés/Effets
Code ATC
R03CC02
Mécanisme d'action
Le salbutamol est un agoniste bêta-2-adrénergique sélectif. Aux doses thérapeutiques, le salbutamol stimule de façon sélective les récepteurs β2-adrénergiques de la musculature bronchique et utérine, tandis que les récepteurs β1-adrénergiques du cœur ne sont pratiquement pas influencés. Ainsi, Ventolin permet rapidement une bronchospasmolyse intensive et de courte durée (de 4 à 6 heures).
Les effets relaxants sur l'utérus permettent d'inhiber les contractions utérines prématurées ou trop intensives dans le troisième trimestre de la grossesse.
Pharmacocinétique
Distribution
La liaison aux protéines plasmatiques peut atteindre 10%. Le salbutamol passe la barrière placentaire, mais on ignore s'il est sécrété dans le lait maternel.
Métabolisme
Le salbutamol est métabolisé dans le foie.
Élimination
Administré par voie intraveineuse, le salbutamol a une demi-vie d'élimination de 4-6 heures; il est excrété par voie rénale, sous forme inchangée et sous forme de 4'-O-sulfate (sulfate de phénol) inactif. L'élimination par les fèces est négligeable.
Indépendamment de la voie d'administration, la majeure partie de la dose de salbutamol est excrétée dans les 72 heures.
Données précliniques
Potentiel cancérigène et mutagène:
L'administration prolongée de doses très élevées à des rats entraîne, comme c'est le cas pour d'autres agonistes puissants du récepteur β2, la formation de léiomyomes bénins du mésovarium. Selon l'opinion générale, cette manifestation n'est cependant pas à craindre chez l'homme.
Des études de mutagénicité n'ont fourni aucun indice d'un potentiel génotoxique.
Toxicité sur la reproduction:
Des études menées sur des rats n'ont fourni aucun indice d'un potentiel tératogène. En revanche, des expérimentations sur des souris ont révélé, comme pour d'autres agonistes du récepteur β2, un effet tératogène également sous salbutamol; après une dose de 2,5 mg/kg de salbutamol appliquée par voie sous-cutanée (4 fois la dose orale maximale utilisée chez l'homme), des fentes palatines ont été constatées chez 9,3% des fœtus.
Chez des rats, l'administration orale de 0,5 mg/kg, 2,32 mg/kg et 10,75 mg/kg par jour pendant toute la durée de la gestation, n'a pas provoqué d'effets embryotoxiques ou fœtotoxiques. Lors de l'administration de 50 mg/kg, une augmentation de la mortalité des nouveau-nés a été constatée. Dans le cadre d'une étude de reproduction sur des lapins, des malformations du crâne ont été observées chez 37% des fœtus après l'administration d'une dose journalière de 50 mg/kg de poids corporel, qui correspond à 78 fois la dose orale maximale utilisée chez l'homme.
Des études de reproduction menées sur des rats n'ont fourni aucun indice d'une réduction de la fertilité par des doses orales allant jusqu'à 50 mg/kg.
Remarques particulières
Incompatibilités
Aucune incompatibilité n'est à redouter avec les récipients en PCV, en polyéthylène ou en verre.
Stabilité
Le médicament ne doit pas être utilisé au-delà de la date figurant après la mention «EXP» sur le récipient.
La préparation ne contient aucun agent conservateur. Les solutions déjà diluées se conservent pendant 24 heures. Pour des raisons microbiologiques, la préparation doit être utilisée immédiatement après ouverture/dilution. Les quantités restantes sont à éliminer.
Remarques particulières concernant le stockage
Ne pas conserver les ampoules de Ventolin au-dessus de 30 °C. Protéger de la lumière.
Conserver hors de portée des enfants.
Remarques concernant la manipulation
Ventolin concentré pour perfusion et Ventolin solution injectable sont compatibles pendant 24 heures avec les solutions suivantes: glucose 5%, NaCl 0,9%, mélange KCl 0,3%/NaCl 0,18%/glucose 4%.
Numéro d’autorisation
44397 (Swissmedic).
Titulaire de l’autorisation
GlaxoSmithKline AG, 3053 Münchenbuchsee.
Mise à jour de l’information
Juillet 2020.
Reviews (0)

Free consultation with an experienced pharmacist
Describe the symptoms or the right drug - we will help you choose its dosage or analogue, place an order with home delivery or just consult.
We are 14 pharmacists and 0 bots. We will always be in touch with you and will be able to communicate at any time.


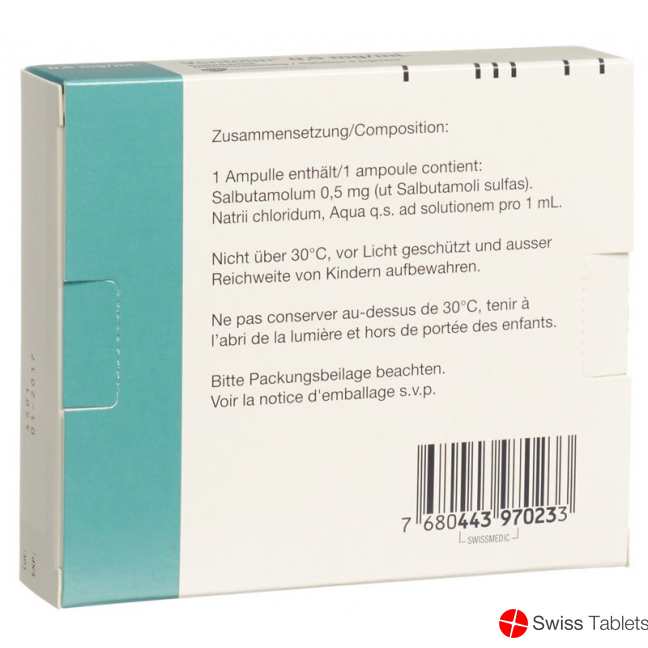
 Deutsch
Deutsch French
French Italian
Italian