Retrovir Azt Infusionslösung 200mg/20ml 5x 20ml buy online
Retrovir AZT i.v. Inf Lös 200 mg/20ml 5 Amp 20 ml
-
260.32 CHF
- Price in reward points: 3131

- Availability: Not available
- Brand: VIIV HEALTHCARE GMBH
- Product Code: 1752044
- ATC-code J05AF01
- EAN 7680489170116
Ingredients:
Natriumhydroxid, Salzsäure, konzentriert, Zidovudin 200 mg .

Description
AMZV
Zusammensetzung
Wirkstoff: Zidovudinum (3-Azido-3-deoxythymidin).
Hilfsstoffe: Acidum hydrochloridum et Natrii hydroxidum q.s. ad pH, Aqua q.s. ad solutionem pro 1 ml.
Galenische Form und Wirkstoffmenge pro Einheit
Ampullen zu 20 ml mit 200 mg Zidovudinum (10 mg/ml).
Indikationen/Anwendungsmöglichkeiten
Retrovir AZT i.v. ist indiziert zur Kurzzeitbehandlung schwerer Manifestationen einer symptomatischen HIV-Infektion bei Patienten im CDC-Stadium B und C, wenn eine orale Verabreichung von Retrovir AZT nicht möglich ist.
Retrovir AZT i.v. ist indiziert zur Reduktion der mütterlich-kindlichen HIV-1 Transmission ab der 14. Schwangerschaftswoche.
Dosierung/Anwendung
Die Therapie mit Retrovir AZT sollte von einem Arzt, der Erfahrung in der Behandlung der HIV-Infektion besitzt, eingeleitet und überwacht werden.
Die erforderliche Menge von Retrovir AZT i.v. muss verdünnt als Infusion langsam über einen Zeitraum von einer Stunde intravenös appliziert werden (vgl. «Verdünnung»).
Retrovir AZT i.v. darf nicht intramuskulär verabreicht werden.
Übliche Dosierung
Erwachsene und Jugendliche über 12 Jahre
Eine Dosis von 1 oder 2 mg/kg alle 4 Stunden entspricht einer oralen Zidovudin-Dosis von 1,5 oder 3 mg/kg alle 4 Stunden (600 oder 1200 mg täglich für einen 70 kg schweren Patienten). Patienten sollten Retrovir AZT i.v. nur solange erhalten, bis eine orale Therapie möglich ist.
Kinder
3 Monate bis 12 Jahre: Es liegen nur wenige Daten über den Einsatz von Retrovir AZT i.v. bei Kindern vor. Es wurden Dosen zwischen 80 und 160 mg/m2 KO alle 6 Stunden verwendet (320 bis 640 mg/m2/Tag).
Eine Dosis von 120 mg/m2 alle 6 Stunden entspricht ungefähr einer oralen Dosis von 720 mg/m2 täglich.
Unter 3 Monaten: Die verfügbaren Daten reichen nicht aus, um spezifische Dosierungsempfehlungen abzugeben (vgl. «Mutter-Kind-HIV-1-Transmission»).
Spezielle Dosierungsanweisungen
Mutter-Kind-HIV-1-Transmission
Zur Reduktion des HIV-1-Transmissionsrisikos sollte die Schwangere nach der 14. Schwangerschaftswoche peroral 500 mg täglich (5× täglich 100 mg) bis zum Wehenbeginn erhalten, was sich als wirksame Dosierung erwiesen hat. Während der Wehen und der Geburt sollte Retrovir AZT intravenös gegeben werden, und zwar während der 1. Stunde 2 mg/kg und nachher in einer Dauerinfusion in der Dosierung 1 mg/kg/Stunde bis zur Durchtrennung der Nabelschnur.
Das Neugeborene sollte oral 2 mg/kg alle 6 Stunden erhalten, erstmals innerhalb der ersten 12 Stunden nach der Geburt bis zum Alter von 6 Wochen. Säuglingen, denen peroral die Dosis nicht gegeben werden kann, erhalten Retrovir AZT intravenös, 1,5 mg/kg in einer Infusion über 30 Minuten alle 6 Stunden.
Ältere Patienten
Die Pharmakokinetik von Zidovudin bei Patienten im Alter über 65 Jahre wurde nicht untersucht, und es stehen keine spezifischen Daten zur Verfügung. Da bei dieser Altersgruppe wegen altersbedingter Veränderungen, wie der verminderten Nierenfunktion und Änderungen der hämatologischen Parameter, besondere Vorsicht angezeigt ist, wird eine angemessene Überwachung der Patienten vor und während der Anwendung von Retrovir AZT empfohlen.
Patienten mit eingeschränkter Nierenfunktion
Intravenös wird bei Patienten mit schwerer Niereninsuffizienz eine Dosierung von 1 mg/kg KG 3-4 mal pro Tag empfohlen. Bei einer Bioverfügbarkeit von 60-70% entspricht das der oralen Dosierung von 300-400 mg für dieses Patientenkollektiv.
Die hämatologischen Parameter und das klinische Befinden können eine Dosisanpassung nötig machen. Hämodialyse und Peritonealdialyse haben keinen wesentlichen Einfluss auf die Zidovudinausscheidung, während die Elimination des Glucuronidmetaboliten erhöht ist.
Bei Patienten im Endstadium einer Nierenerkrankung unter Hämo- oder Peritonealdialyse beträgt die empfohlene Dosis 100 mg alle 6 bis 8 Stunden (vgl. «Pharmakokinetik»).
Patienten mit eingeschränkter Leberfunktion
Daten von Patienten mit Leberzirrhose deuten darauf hin, dass Zidovudin bei Leberinsuffizienz infolge verminderter Glucuronidierung kumuliert. Eine Dosisanpassung kann notwendig werden, doch sind aufgrund der beschränkten Daten keine präzisen Dosierungsempfehlungen möglich. Falls eine Überwachung der Zidovudin-Plasmaspiegel nicht möglich ist, sollte der behandelnde Arzt den Patienten auf Anzeichen von Unverträglichkeit überwachen und gegebenenfalls die Dosis anpassen und/oder das Dosierungsintervall verlängern.
Patienten mit hämatologischen Veränderungen
Eine Dosisreduktion oder das Absetzen von Retrovir AZT kann bei Patienten nötig werden, deren Hämoglobinspiegel auf Werte zwischen 7,5 g/dl (4,65 mmol/l) und 9 g/dl (5,59 mmol/l) oder deren Neutrophilenzahl auf 0,75-1,0× 109/l fallen (vgl. «Kontraindikationen» und «Warnhinweise und Vorsichtsmassnahmen»).
Kontraindikationen
Retrovir AZT ist bei Patienten mit bekannter Überempfindlichkeit gegenüber Zidovudin oder einem der Hilfsstoffe der Darreichungsform kontraindiziert.
Retrovir AZT i.v. sollte nicht an Patienten mit Granulozytopenie (Neutrophilenzahl <0,75× 109/l) oder Anämie (Hämoglobinkonzentration <7,5 g/dl oder <4,65 mmol/l) verabreicht werden (vgl. «Warnhinweise und Vorsichtsmassnahmen»).
Warnhinweise und Vorsichtsmassnahmen
Patienten sollten vor einer gleichzeitigen Selbstmedikation gewarnt werden (vgl. «Interaktionen»).
Die Patienten sollten auch informiert werden, dass die Retrovir AZT-Therapie das Übertragungsrisiko von HIV durch Sexualkontakt oder Blutkontamination nicht vermindert, entsprechende Vorsichtsmassnahmen sind weiterhin notwendig.
Retrovir AZT heilt die HIV-Infektion nicht, und das Risiko, eine durch Immunsuppression bedingte Erkrankung, einschliesslich opportunistischer Infektionen oder Neoplasmen, zu entwickeln, bleibt bestehen. Es hat sich gezeigt, dass das Risiko der opportunistischen Infektionen verringert wird, hingegen über die Entwicklung von Neoplasmen, einschliesslich Lymphomen, sind noch wenig Daten vorhanden. Es scheint, dass behandelte Patienten mit fortgeschrittener HIV-Erkrankung das gleiche Risiko zur Entwicklung von Lymphomen zeigen wie unbehandelte Patienten. Über die Entwicklung von Lymphomen bei Patienten im frühen Stadium der HIV-Erkrankung – auch unter Langzeitbehandlung – ist noch nichts bekannt.
Frauen, die in Betracht ziehen, während der Schwangerschaft Retrovir AZT zu verwenden, um eine HIV-Übertragung auf das Kind zu verhindern, müssen informiert werden, dass trotz Therapie in einigen Fällen eine Übertragung doch vorkommen kann.
Hämatologische Nebenwirkungen:
Mit Blutbildveränderungen in Form von
- Anämie (meistens 6 Wochen nach Beginn der Zidovudin-Behandlung, gelegentlich auch früher),
- Neutropenie (meistens nach 4 Wochen, gelegentlich früher) und
- Leukopenie (gewöhnlich als Folge der Neutropenie)
ist zu rechnen.
Daher sollten die hämatologischen Parameter sorgfältig überwacht werden. Im Allgemeinen wird empfohlen, bei Patienten unter intravenöser Retrovir AZT-Therapie mindestens einmal wöchentlich Blutuntersuchungen durchzuführen.
Wenn die Hämoglobin-Konzentrationen auf Werte zwischen 7,5 und 9 g/dl (4,65-5,59 mmol/l) oder die Neutrophilenzahl auf Werte zwischen 0,75 und 1,0× 109/l abfällt, soll die tägliche Dosis bis zur Erholung des Knochenmarks reduziert werden; andernfalls kann die Erholung durch eine 2- bis 4-wöchige Unterbrechung der Retrovir AZT-Therapie beschleunigt werden. Das Knochenmark erholt sich gewöhnlich innerhalb von 2 Wochen, danach kann Retrovir AZT mit reduzierter Dosis wieder gegeben werden. Bei Patienten mit ausgeprägter Anämie können trotz Dosisanpassung Bluttransfusionen notwendig sein (vgl. «Kontraindikationen»).
Laktatazidose und Hepatomegalie: Im Zusammenhang mit der Anwendung von Nukleosidanaloga, einschliesslich Retrovir AZT, wurde über Laktatazidose berichtet, die üblicherweise mit Hepatomegalie und Hepatosteatose assoziiert war. Frühsymptome (symptomatische Hyperlaktatämie) umfassen gutartige Verdauungsbeschwerden (Übelkeit, Erbrechen und Bauchschmerzen), unspezifisches Unwohlsein, Appetitverlust, Gewichtsverlust, respiratorische Symptome (beschleunigtes oder/und vertieftes Atmen) oder neurologische Symptome (einschliesslich motorischer Schwäche). Laktatazidose hat eine hohe Mortalitätsrate und kann mit Pankreatitis, Leberversagen, Nierenversagen oder motorischer Lähmung verbunden sein. Die Behandlung mit Nukleosidanaloga sollte bei symptomatischer Hyperlaktatämie und metabolischer Azidose/Laktatazidose (mit und ohne Hepatitis), progressiver Hepatomegalie oder rasch ansteigenden Transaminasespiegeln abgebrochen werden. Vorsicht ist geboten, wenn Nukleosidanaloga an Patienten (insbesondere übergewichtige Frauen) mit Hepatomegalie, Hepatitis oder bekannten Risikofaktoren für eine Lebererkrankung und eine Hepatosteatose (einschliesslich bestimmter Arzneimittel und Alkohol) verabreicht werden. Patienten mit gleichzeitiger Hepatitis C-Infektion, die mit Alpha-Interferon und Ribavirin behandelt werden, können ein besonderes Risiko haben. Patienten mit erhöhtem Risiko sollten engmaschig überwacht werden. Laktatazidose trat im Allgemeinen nach einigen bis mehreren Monaten Behandlung auf.
Patienten, bei denen Symptome wie Pankreatitis, symptomatische Laktatazidose oder Neuropathien in Verbindung mit Muskelschwäche auftreten, müssen auch nach Absetzen von Retrovir AZT für mindestens einen Monat engmaschig auf das Wiederauftreten dieser Symptome überwacht werden.
Lipoatrophie: Die Behandlung mit Zidovudin ist mit einem Verlust von subkutanem Fett assoziiert. Inzidenz und Schweregrad der Lipoatrophie stehen in Zusammenhang mit der kumulativen Exposition. Dieser Fettverlust, der sich am deutlichsten im Gesicht sowie an den Extremitäten und am Gesäss bemerkbar macht, ist möglicherweise nur teilweise reversibel; nach der Umstellung auf ein Zidovudin-freies Behandlungsregime können bis zum Eintritt einer Verbesserung mehrere Monate verstreichen. Die Patienten sollten während der Behandlung mit Zidovudin und anderen Zidovudin-haltigen Präparaten (Combivir und Trizivir) regelmässig auf Anzeichen einer Lipoatrophie kontrolliert werden und bei Verdacht auf Lipoatrophie-Entwicklung auf ein alternatives Behandlungsregime umgestellt werden.
Serumlipide und Blutglucose: Unter einer antiretroviralen Therapie können die Serumlipid- und Blutglucosekonzentrationen ansteigen. Dazu beitragen können auch die Krankheitskontrolle und Änderungen der Lebensweise. Die Bestimmung der Serumlipid- und Blutglucosekonzentrationen sollte in Erwägung gezogen werden. Fettstoffwechselstörungen sind dem klinischen Bedarf entsprechend zu behandeln.
Generalisierte motorische Schwäche: Eine generalisierte motorische Schwäche wurde sehr selten bei Patienten beobachtet, die eine kombinierte antiretrovirale Therapie einschliesslich Retrovir AZT erhielten. Viele der Fälle, aber nicht alle, traten im Rahmen einer Laktatazidose auf. Diese motorische Schwäche kann klinisch ein Guillain-Barré Syndrom inklusive Atemlähmung imitieren. Die Symptome können nach Beendigung der Therapie ggf. weiter bestehen bleiben bzw. sich weiter verschlechtern (vgl. auch «Unerwünschte Wirkungen»).
Immun-Reaktivierungs-Syndrom: Bei HIV-infizierten Patienten mit schwerem Immundefekt kann sich zum Zeitpunkt der Einleitung einer antiretroviralen Kombinationstherapie (ART) eine entzündliche Reaktion auf asymptomatische oder residuale opportunistische Infektionen entwickeln, die zu schweren klinischen Zuständen oder Verschlechterung von Symptomen führt. Typischerweise wurden solche Reaktionen innerhalb der ersten Wochen oder Monate nach Beginn der ART beobachtet. Entsprechende Beispiele sind CMV-Retinitis, disseminierte und/oder lokalisierte mykobakterielle Infektionen und Pneumocystis jiroveci (P. carinii) Pneumonie. Jedes Entzündungssymptom ist zu bewerten; falls notwendig ist eine Behandlung einzuleiten.
Über das Auftreten von Autoimmunerkrankungen (wie z.B. Morbus Basedow, Polymyositis und Guillain-Barré-Syndrom) ist im Rahmen einer Immun-Reaktivierung berichtet worden, jedoch ist die Zeit bis zum Einsetzen der Symptome variabler. Diese können viele Monate nach Behandlungsbeginn auftreten und sich manchmal atypisch manifestieren.
Patienten mit zusätzlicher Hepatitis C-Virus-Infektion: Eine Verschlechterung der Anämie unter Ribavirin wurde beobachtet, wenn Zidovudin Teil der HIV- Behandlung darstellt, obwohl der genaue Mechanismus erst geklärt werden muss. Daher wird die gleichzeitige Verabreichung von Ribavirin und Zidovudin nicht empfohlen, und eine Substitution von Zidovudin innerhalb der antiretroviralen Therapie sollte in Betracht gezogen werden, falls eine Kombinationstherapie bereits etabliert ist. Dies ist insbesondere wichtig bei Patienten mit einer bekannten Geschichte einer Zidovudin-induzierten Anämie.
Latex Allergie: Der Gummistopfen der Retrovir AZT iv. Ampullen enthält Naturlatex, welcher bei Personen, die gegenüber Latex empfindlich sind, allergische Reaktionen auslösen kann.
Interaktionen
Zidovudin wird hauptsächlich über Konjugation in der Leber zu einem inaktiven Glucuronid-Metaboliten eliminiert. Arzneistoffe, die vorwiegend über eine hepatische Metabolisierung eliminiert werden, insbesondere über den Weg der Glucuronidierung, können möglicherweise den Zidovudin-Stoffwechsel hemmen.
Die nachfolgende Liste der Interaktionen ist nicht vollständig, aber für diejenigen Klassen von Arzneimitteln repräsentativ, bei denen Vorsicht angezeigt ist.
Zudem sollten Patienten vor Selbstmedikation gewarnt werden.
Phenytoin: Unter Retrovir AZT wurde bei einigen Patienten ein tiefer Phenytoin-Blutspiegel festgestellt, in einem Fall jedoch ein erhöhter, so dass der Phenytoin-Spiegel sorgfältig überwacht werden sollte.
Rifampicin: Beschränkte Daten weisen darauf hin, dass die gleichzeitige Verabreichung von Zidovudin und Rifampicin zu einer Verringerung der Zidovudin-AUC um 48% ± 34% führt. Die klinische Bedeutung dieser Beobachtung ist jedoch nicht bekannt.
Stavudin: Bei gleichzeitiger Einnahme kann Zidovudin die intrazelluläre Phosphorylierung von Stavudin hemmen. Die Kombination von Stavudin mit Zidovudin ist daher nicht empfohlen.
Probenecid: Anhand begrenzter Daten lässt sich folgern, dass durch Probenecid die mittlere Eliminationshalbwertszeit und die Fläche unter der Konzentrations-Zeit-Kurve (AUC) von Zidovudin erhöht wird, und zwar durch eine Herabsetzung der Glucuronidierung. Die renale Ausscheidung des Glucuronids (und möglicherweise des Zidovudins selbst) ist in Anwesenheit von Probenecid verringert.
Lamivudin: Eine geringfügige Erhöhung des Cmax (28%) wurde für Zidovudin bei gleichzeitiger Verabreichung von Lamivudin beobachtet. Die Gesamtexposition (AUC) war jedoch nicht signifikant verändert. Zidovudin hat keine Auswirkungen auf die Pharmakokinetik von Lamivudin.
Atovaquon: Zidovudin scheint die Pharmakokinetik von Atovaquon nicht zu beeinflussen. Atovaquon hingegen reduziert die Abbaurate von Zidovudin zu seinem Glukuronidmetaboliten. In pharmakokinetischen Untersuchungen war die AUC im «Steady State» von Zidovudin um 33% erhöht und die maximale Plasmakonzentration des Glukuronidmetaboliten um 19% vermindert. Bei Zidovudin-Tagesdosen von 500-600 mg scheint es aber unwahrscheinlich, dass eine 3-wöchige Therapie mit Atovaquon zur Behandlung von PCP zu einer erhöhten Rate an unerwünschten Wirkungen führt, welche auf die erhöhte Zidovudin-Plasmakonzentration zurückzuführen wären. Spezielle Vorsicht ist aber bei Patienten unter Langzeittherapie mit Atovaquon geboten.
Clarithromycin: Clarithromycin Tabletten reduzieren die Resorption von Zidovudin. Dies lässt sich vermeiden, wenn bei der Verabreichung von Zidovudin und Clarithromycin ein zeitlicher Abstand von mindestens 2 Stunden eingehalten wird.
Tipranavir/Ritonavir: Tipranavir/Ritonavir (750 mg/200 mg zweimal täglich) reduzierte die AUC und Cmax Plasmakonzentrationen von Zidovudin um 33% resp. 56%. Eine Auswirkung auf die Spiegel von glukuronidiertem Zidovudin wurde nicht beobachtet. Die klinische Relevanz dieser Interaktion ist unbekannt. Zur gemeinsamen Gabe von Zidovudin und Tipranavir/Ritonavir kann keine Dosierungsempfehlung gegeben werden.
Andere: Weitere Wirkstoffe können durch kompetitive Hemmung der Glucuronidierung oder direkte Hemmung des hepatischen mikrosomalen Metabolismus den Zidovudin-Stoffwechsel beeinflussen. Dazu gehören, ohne Anspruch auf Vollständigkeit: Acetylsalicylsäure, Codein, Morphin, Methadon, Indometacin, Ketoprofen, Naproxen, Oxazepam, Lorazepam, Phenobarbital, Cimetidin, Clofibrat, Dapson und Isoprinosin. Die gleichzeitige Gabe derartiger Arzneimittel mit Retrovir AZT, insbesondere zur Langzeitbehandlung, sollte im Hinblick auf mögliche Interaktionen gut überlegt werden.
Auch die gleichzeitige Behandlung, insbesondere die Akuttherapie, mit potentiell nephrotoxischen oder myelosuppressiven Arzneimitteln kann das Risiko unerwünschter Wirkungen von Retrovir AZT erhöhen. Hierzu gehören z.B. systemisch verabreichtes Pentamidin, Dapson, Pyrimethamin, Co-trimoxazol, Amphotericin, Flucytosin, Ganciclovir, Interferon, Vincristin, Vinblastin und Doxorubicin. Ist die gleichzeitige Behandlung mit einem dieser Arzneimittel notwendig, so sind die Nierenfunktion und die hämatologischen Parameter sorgfältig zu überwachen und nötigenfalls die Dosierung eines oder mehrerer Arzneimittel zu reduzieren.
Da manche Patienten unter Retrovir AZT weiterhin opportunistische Infektionen haben, ist eine gleichzeitige prophylaktische antimikrobielle Therapie in Betracht zu ziehen. Für eine derartige Prophylaxe wurden Co-trimoxazol, Pentamidin als Aerosol, Pyrimethamin und Aciclovir verwendet.
Schwangerschaft/Stillzeit
Schwangerschaft allgemein
Zidovudin wurde im Rahmen des Antiretroviral Pregnancy Registry (APR) an über 13'000 Frauen in der Schwangerschaft und in der postpartalen Phase beurteilt. Die aus dem APR vorliegenden Daten für den Menschen zeigen im Vergleich zur Hintergrundinzidenz kein erhöhtes Risiko schwerer Geburtsfehler unter Zidovudin (siehe «Klinische Studien»).
Die sichere Anwendung von Zidovudin während der Schwangerschaft wurde nicht in adäquaten, ausreichend kontrollierten Studien zu kongenitalen Anomalien untersucht. Während der Schwangerschaft sollte die Behandlung mit Zidovudin daher nur dann erwogen werden, wenn der erwartete Nutzen die möglichen Risiken für den Fetus überwiegt.
Für Zidovudin wurde die Passage der menschlichen Plazenta nachgewiesen (vgl. «Pharmakokinetik»). Zidovudin war in Reproduktionsstudien am Tier mit Befunden assoziiert (siehe «Präklinische Daten»). Darauf sollten Schwangere, die eine Behandlung mit Zidovudin in der Schwangerschaft in Betracht ziehen, hingewiesen werden.
Mutter-Kind-HIV-1-Transmission
Die Verwendung von Retrovir AZT bei Schwangeren nach der 14. Schwangerschaftswoche mit anschliessender Behandlung des Neugeborenen hat gezeigt, dass die Häufigkeit der HIV-Übertragung von der Mutter auf das Kind signifikant gesenkt werden konnte (Infektionsrate 23% unter Placebo vs. 8% unter Zidovudin). Die Schwangeren hatten eine CD4-Zellzahl zwischen 200 und 1’818/mm3 (im Schnitt 550/mm3), die Behandlung mit Retrovir AZT per os begann zwischen der 14. und 34. Woche und wurde bis zum Einsetzen der Wehen fortgesetzt. Während der Wehentätigkeit und der Entbindung wurde Retrovir AZT intravenös verabreicht. Die Neugeborenen erhielten Retrovir AZT oral während 6 Wochen. Kinder, bei denen eine orale Gabe nicht möglich war, erhielten die intravenöse Formulierung. Es ist nicht bekannt, ob diese prä- und postnatale Exposition irgendwelche Spätfolgen haben wird.
Bei Neugeborenen und Kindern, die in utero oder unter der Geburt NRTIs (Nukleosid-Reverse Transkriptase-Inhibitoren) ausgesetzt waren, liegen Berichte über leicht und vorübergehend erhöhte Serumlaktatwerte vor, was auf eine Funktionsstörung der Mitochondrien zurückzuführen sein könnte. Die klinische Relevanz dieser vorübergehend erhöhten Serumlaktatwerte ist unbekannt. Ausserdem liegen sehr seltene Berichte über Entwicklungsverzögerungen, Krampfanfälle und andere neurologische Krankheiten vor. Ein kausaler Zusammenhang zwischen dem Auftreten dieser Störungen und der Verabreichung von NRTIs ist jedoch nicht nachgewiesen. Diese Erkenntnisse haben keinen Einfluss auf die geltenden Empfehlungen zum Einsatz einer antiretroviralen Therapie bei Schwangeren zur Vorbeugung einer Mutter-Kind Übertragung von HIV.
Stillzeit
Fachleute empfehlen, dass HIV-infizierte Frauen wenn möglich nicht stillen sollten, um eine HIV-Übertragung zu vermeiden.
Verschiedene Studien bei mit Zidovudin behandelten, stillenden Müttern und ihren Kindern haben gezeigt, dass Zidovudin in der menschlichem Muttermilch in ähnlichen oder sogar höheren Konzentrationen als im Serum nachweisbar ist. Auch im Serum der gestillten Kinder konnte Zidovudin in niedrigen Konzentrationen gemessen werden.
Mütter sollten daher angewiesen werden, während der Behandlung mit Zidovudin nicht zu stillen.
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von Maschinen
Da Retrovir i.v. im Allgemeinen nur bei hospitalisierten Patienten eingesetzt wird, sind Informationen zur Verkehrstüchtigkeit und zum Bedienen von Maschinen für diese spezifische Darreichungsform von Retrovir AZT nicht von Bedeutung.
Es existieren keine Studien zur Auswirkung von Retrovir AZT auf die Verkehrstüchtigkeit und das Bedienen von Maschinen. Aufgrund der Pharmakologie des Wirkstoffes kann kein nachteiliger Einfluss vorhergesagt werden.
Bei der Beurteilung der Fahrtüchtigkeit und der Fähigkeit des Patienten, Maschinen zu bedienen, sollte trotzdem immer der klinische Zustand des Patienten und das Nebenwirkungsprofil berücksichtigt werden.
Unerwünschte Wirkungen
Das Nebenwirkungsprofil bei Kindern und Erwachsenen ist vergleichbar. Die nachfolgend aufgeführten Ereignisse wurden bei Zidovudin-behandelten Patienten beobachtet.
Die unerwünschten Ereignisse wurden anhand ihrer Häufigkeiten wie folgt klassifiziert: Sehr häufig (>1/10), häufig (>1/100, <1/10), gelegentlich (>1/1‘000, <1/100), selten (>1/10‘000, <1/1‘000), sehr selten (<1/10‘000).
Blut und lymphatisches Gewebe
Häufig: Anämie (wodurch Transfusionen erforderlich werden können), Neutropenie und Leukopenie. Diese Erscheinungen treten vermehrt bei höheren Dosierungen (1200-1500 mg/Tag) auf, sowie bei Patienten im fortgeschrittenen Stadium der Erkrankung, insbesondere wenn die Knochenmarkreserve vor Behandlungsbeginn vermindert ist oder bei Patienten mit CD4(T-Helfer)-Zellzahlen unter 100/mm3. Eine Dosisreduktion oder ein Therapieunterbruch können erforderlich sein (vgl. «Dosierung/Anwendung» und «Warnhinweise und Vorsichtsmassnahmen»). Neutropenien sind ebenfalls häufiger bei vorbestehender, verminderter Neutrophilen-Konzentration oder Anämie und bei niedrigen Vitamin B12-Konzentrationen.
Gelegentlich: Thrombozytopenie und Panzytopenie mit Knochenmarkhypoplasie.
Selten: Erythrozytenaplasie.
Sehr selten: Aplastische Anämie.
Stoffwechsel und Ernährung
Selten: Laktatazidose ohne Hypoxämie und Anorexie.
Über das Auftreten von Laktatazidose, die in manchen Fällen tödlich verlief und die üblicherweise mit schwerer Hepatomegalie und Hepatosteatose assoziiert war, wurde im Zusammenhang mit der Gabe von Nukleosidanaloga berichtet (vgl. «Warnhinweise und Vorsichtsmassnahmen»).
Die Behandlung mit Zidovudin ist assoziiert mit dem Verlust von subkutanem Fett (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Psychiatrie
Selten: Angst und Depressionen.
Nervensystem
Sehr häufig: Kopfschmerzen.
Häufig: Schwindel.
Selten: Schlaflosigkeit, Parästhesien, Somnolenz, Konzentrationsschwäche, Konvulsionen, selten generalisierte motorische Schwäche.
Sehr selten wurde unter Behandlung mit Zidovudin eine generalisierte motorische Schwäche beobachtet, welche klinisch einem Krankheitsbild wie dem Guillain-Barré Syndrom ähnelte. Eine solche motorische Schwäche kann mit oder ohne Hyperlaktatämie einschliesslich respiratorischer Insuffizienz auftreten (vgl. auch «Warnhinweise und Vorsichtsmassnahmen» sowie «Laktatazidose»).
Herz
Selten: Kardiomyopathie.
Respirationstrakt
Gelegentlich: Dyspnoe.
Selten: Husten.
Gastrointestinaltrakt
Sehr häufig: Übelkeit.
Häufig: Erbrechen, Abdominalschmerzen, Diarrhoe.
Gelegentlich: Flatulenz.
Selten: Mundschleimhaut-Pigmentierung, Geschmacksstörungen, Dyspepsie, Pankreatitis.
Leber/Galle
Häufig: erhöhte Blutwerte von Leberenzymen und Bilirubin.
Selten: Lebererkrankungen wie schwere Hepatomegalie mit Steatosis.
Haut und subkutanes Gewebe
Gelegentlich: Exanthem, Pruritus.
Selten: Nagel- und Hautpigmentierung, Urtikaria, Schwitzen.
Bewegungsapparat
Häufig: Myalgie.
Gelegentlich: Myopathie.
Nieren und Harnwege
Selten: Häufiges Wasserlassen.
Geschlechtsorgane und Brust
Selten: Gynäkomastie.
Allgemeine Nebenwirkungen
Häufig: Unwohlsein.
Gelegentlich: Fieber, Asthenie, allgemeines Schmerzgefühl.
Selten: Schüttelfrost, Thoraxschmerzen, grippeähnliche Symptome.
Die Erfahrungen mit Retrovir AZT i.v. bei Erwachsenen, die länger als 2 Wochen behandelt wurden, sind gering, obwohl in Einzelfällen die Behandlung bis zu 12 Wochen dauerte. Die hauptsächlichsten Nebenwirkungen waren Anämie, Neutropenie und Leukopenie. Lokale Reaktionen waren selten.
Aus den Daten von placebokontrollierten und offenen Studien mit den oralen Formen von Retrovir AZT folgt, dass die Inzidenz von Übelkeit und anderen, häufig auftretenden klinischen Nebenwirkungen durchwegs im Laufe der ersten Wochen der Behandlung abnimmt.
Kinder
Die wenigen Daten von Kindern, die in offenen Studien mit Retrovir AZT i.v. behandelt wurden, zeigen dasselbe Nebenwirkungsprofil wie die Erwachsenen.
Zu den schwerwiegendsten Nebenwirkungen zählen auch hier – wie bei Erwachsenen – Anämie (wodurch Transfusionen erforderlich sein können), Neutropenie und Leukopenie. Eine Dosisanpassung kann erforderlich sein (vgl. «Dosierung/Anwendung»). Die vorliegenden Erkenntnisse über andere Nebenwirkungen zeigen, dass das Nebenwirkungsprofil von Zidovudin bei Kindern dem bei Erwachsenen entspricht.
Schwangerschaft/Geburt/Neugeborene
In einer placebokontrollierten Studie wurde Retrovir AZT von Schwangeren in der für diese Indikation empfohlenen Dosierung angewendet: Die klinischen Nebenwirkungen und pathologischen Laborbefunde waren in der Retrovir AZT- und in der Placebogruppe ähnlich.
In der gleichen Studie war die Hämoglobin-Konzentration beim Neugeborenen in der Retrovir AZT-Gruppe unwesentlich niedriger als in der Placebogruppe. Bluttransfusionen waren nicht erforderlich. Nach Beendigung der Therapie verschwand die Anämie innerhalb von 6 Wochen. Die übrigen klinischen Nebenwirkungen und abnormen Laborwerte waren in der Retrovir AZT- und Placebogruppe vergleichbar. Die Langzeitfolgen der Retrovir AZT-Behandlung vor der Geburt und im Säuglingsalter sind nicht bekannt.
Überdosierung
Bei 5 Patienten wurden Dosen von 7,5 mg/kg 4-stündlich als Infusion über 2 Wochen verabreicht. Ein Patient hatte Angstzustände, die 4 anderen zeigten keine Nebenwirkungen.
Sowohl bei Erwachsenen wie bei Kindern gibt es nur wenige Berichte über die Folgen einer akuten Überdosierung, und alle Patienten überlebten. Der höchste gemessene Zidovudinspiegel betrug 185 µmol/l (49,4 µg/ml). Es traten keine spezifischen Symptome auf.
Patienten sollten sorgfältig auf Nebenwirkungen untersucht werden (vgl. «Unerwünschte Wirkungen»), und es sollte ihnen die nötige Behandlung gegeben werden.
Hämodialyse und Peritonealdialyse scheinen nur eine bedingte Wirkung auf die Ausscheidung von Zidovudin zu haben, verbessern jedoch die Ausscheidung des Glucuronidmetaboliten.
Eigenschaften/Wirkungen
ATC-Code: J05AF01 – Nukleosidanalogon
Wirkmechanismus
Zidovudin ist eine antivirale Wirksubstanz mit hoher In-vitro-Aktivität gegen Retroviren, einschliesslich des humanen Immundefizienzvirus (HIV).
Zidovudin wird sowohl in der befallenen wie auch in der nicht befallenen Zelle von der Zellthymidinkinase zum Monophosphat (MP) phosphoryliert. In der Folge wird das Zidovudin-MP durch die Zellthymidinkinase, bzw. durch unspezifische Kinasen zum Diphosphat (DP) und dann zum Triphosphat (TP) phosphoryliert.
Zidovudin-TP wirkt gleichzeitig als Inhibitor und als Substrat für die virale Reverse-Transkriptase.
Die Bildung weiterer proviraler DNS wird durch den Einbau von Zidovudin-MP in die Kette und den nachfolgenden Kettenabbruch blockiert. Die zelluläre Alpha-DNS Polymerase wird erst bei mehr als 100fach höheren Konzentrationen wesentlich gehemmt.
Virologie
Der Zusammenhang zwischen der In-vitro-Empfindlichkeit von HIV gegen Zidovudin und dem klinischen Ansprechen auf die Therapie wird zurzeit noch weiter untersucht.
Die In-vitro-Empfindlichkeitstests sind nicht standardisiert, und somit können die Ergebnisse je nach methodologischen Bedingungen variieren.
Über eine verringerte In-vitro-Empfindlichkeit gegen Zidovudin bei HIV-Isolaten von Patienten, die über einen längeren Zeitraum (im Mittel 1½-2 Jahre) mit Retrovir AZT behandelt wurden, wurde berichtet. Die vorliegenden Ergebnisse lassen darauf schliessen, dass die Häufigkeit und das Ausmass einer verringerten In-vitro-Empfindlichkeit im Frühstadium der HIV-Erkrankung beträchtlich geringer sind als bei fortgeschrittener Erkrankung.
Die Verringerung der Empfindlichkeit und das Auftreten von Zidovudin-resistenten Stämmen wirken sich einschränkend auf die klinische Zweckmässigkeit einer Monotherapie aus. In-vitro-Studien mit Zidovudin in Kombination mit Lamivudin weisen darauf hin, dass die isolierten Zidovudin-resistenten Virusstämme wieder auf Zidovudin ansprechen können, wenn sie gleichzeitig gegen Lamivudin resistent werden. Ausserdem liegen aus In-vivo-Untersuchungen klinische Hinweise vor, denenzufolge die Kombination von Zidovudin und Lamivudin das Auftreten einer Zidovudin-Resistenz bei Patienten, die zuvor keine antiretrovirale Therapie erhalten hatten, verzögert.
Keine antagonistischen Effekte wurden in vitro gesehen mit Zidovudin und anderen antiretroviralen Substanzen (getestete Substanzen: Abacavir, Didanosin, Lamivudin und Interferon-alpha).
Allerdings weisen In-vitro-Studien darauf hin, dass Dreierkombinationen von Nukleosidanaloga oder Kombinationen von zwei Nukleosidanaloga und einem Protease-Inhibitor eine stärkere Wirksamkeit bezüglich der Hemmung der HIV-1 induzierten zellschädigenden Wirkungen aufweisen als Monotherapien oder Zweierkombinationen.
Klinische Studien haben ausserdem gezeigt, dass die Kombination mit einem Protease-Inhibitor zu einer weiteren Erhöhung der Wirkung einer Kombination von Lamivudin und Zidovudin führt.
Klinische Studien
Dem Register zur antiretroviralen Therapie während der Schwangerschaft (APR) wurden Berichte von über 13'000 Schwangerschaften mit Exposition gegenüber Zidovudin, die zu Lebendgeburten führten, gemeldet. Diese Berichte setzten sich aus über 4'100 Expositionen während des 1. Trimesters, die 133 Geburtsdefekte beinhalteten, und über 9‘300 Expositionen während des 2. und 3. Trimesters mit 264 Geburtsdefekten zusammen. Die Prävalenz (95% KI) von Missbildungen im ersten Trimester lag bei 3.2% (2.7, 3.8%) und bei 2.8% (2.5, 3.2%) im 2. und 3. Trimester. Diese Anteile liegen nicht signifikant höher als die entsprechenden Anteile in den beiden bevölkerungsbasierten Überwachungssystemen (2.72 pro 100 Lebendgeburten bzw. 4.17 pro 100 Lebendgeburten). Aus dem APR geht im Vergleich zur Hintergrundinzidenz kein erhöhtes Risiko schwerer Geburtsfehler unter Zidovudin hervor.
Pharmakokinetik
Absorption
Bei Patienten, die 3-6× täglich eine einstündige Infusion von 1-5 mg/kg KG Zidovudin erhielten, wurde eine dosisunabhängige Kinetik beobachtet. Im Mittel schwankte die Plasmakonzentration von Cmax zu Cmin bei Erwachsenen nach einer einstündigen Infusion von 2,5 mg/kg alle 4 Stunden zwischen 4,0 und 0,4 µmol/l (oder 1,1 und 0,1 µg/ml).
Distribution
Beim Erwachsenen betrug der Quotient der Zidovudin-Konzentration zwischen Liquor und Plasma 2-4 Stunden nach oraler Verabreichung 0,15-1,35. Zidovudin passiert die Plazenta und lässt sich im Fruchtwasser und foetalen Blut in ähnlichen Konzentrationen wie im Plasma der Mutter nachweisen. Zidovudin ist ausserdem in der Samenflüssigkeit und in der Muttermilch nachgewiesen worden.
Das Verteilungsvolumen beträgt 1,6 l/kg.
Bei Kindern lag der Quotient für die Verteilung zwischen Liquor und Plasma 1-5 Stunden nach einer 1-stündigen Infusion bei 0,87. Während einer kontinuierlichen intravenösen Infusion betrug der Quotient im Steady-State 0,24.
Die Plasmaproteinbindung beträgt 34-38%.
Metabolismus
Beim Menschen werden ca. 74% einer oralen Dosis im Urin in Form eines Glucuronid-Metaboliten, dem 3'-Azido-3'-Deoxy-5'-O-b-D-Glucopyranuronosylthymidin (GZDV) und 14% als Zidovudin (ZDV) ausgeschieden, was einer Wiederauffindungsrate von ca. 90% entspricht. Zwei weitere, mengenmässig weniger bedeutsame Metaboliten des Zidovudin wurden ebenfalls identifiziert und zwar 3'-Amino-3'-Deoxythymidin (AMT) und sein 5'-O-Glucuronid (GAMT). Es wird angenommen, dass die Umwandlung von ZDV zu AMT via reduktive (nicht oxidative) Biotransformation über das Cytochrom P450 (CYP450)-System erfolgt. Obwohl bisher wenig bekannt ist über die Hemmung oder Förderung der reduktiven Biotransformation über das CYP450-System, kann eine Induktion des CYP450-Systems die Umwandlung zum AMT-Metaboliten erhöhen. Da jedoch die Bildung von AMT einen weniger bedeutenden Stoffwechselweg darstellt, ist eine klinisch signifikante Erhöhung des AMT nach Verabreichung der empfohlenen oralen Dosis von 2× täglich 300 mg Zidovudin unwahrscheinlich.
Elimination
In Studien zur intravenösen Verabreichung von Zidovudin war die terminale Plasmahalbwertszeit 1,1 Stunden. Die mittlere Ganzkörperclearance war 27,1 ml/min/kg. Die Zidovudin-Clearance ist deutlich grösser als die Kreatinin-Clearance, was auf eine erhebliche tubuläre Sekretion hinweist.
Kinetik spezieller Patientengruppen
Kinder
Bei Kindern über 5-6 Monaten gleicht das pharmakokinetische Profil von Zidovudin dem von Erwachsenen.
Nach einer intravenösen Zidovudin-Dosis von 80 mg/m2 KO beträgt die maximale Plasmakonzentration im Steady-State (Cssmax) 1,46 µg/ml, nach 120 mg/m2 2,26 µg/ml und nach 160 mg/m2 2,96 µg/ml.
Nach intravenöser Gabe betrug die terminale Eliminationshalbwertszeit zirka 1,5 Stunden und die Ganzkörperclearance 30,9 ml/min/kg. Die Ausscheidung erfolgte überwiegend über die Metabolisierung zum 5'-Glucuronid. Nach intravenöser Verabreichung wurden 29% der verabreichten Dosis unverändert und 45% als Glucuronid im Urin ausgeschieden. Da die renale Zidovudin-Clearance wesentlich grösser war als die Kreatinin-Clearance, ist eine signifikante tubuläre Sekretion anzunehmen.
Die bis jetzt erhobenen Daten über die Pharmakokinetik bei Neugeborenen und jungen Säuglingen zeigen, dass die Glucuronidierung von Zidovudin reduziert ist. Daraus ergibt sich bei Säuglingen unter 14 Tagen eine höhere absolute Bioverfügbarkeit, eine Reduktion der Clearance und Erhöhung der Halbwertszeit. Bei älteren Säuglingen scheint die Pharmakokinetik vergleichbar mit der eines Erwachsenen zu sein.
Ältere Patienten
Die Pharmakokinetik von Zidovudin wurde bei Patienten über 65 Jahre nicht untersucht.
Schwangerschaft
Die Pharmakokinetik von Zidovudin wurde in einer Studie an acht Frauen im letzten Trimester ihrer Schwangerschaft untersucht. Bei fortschreitender Schwangerschaft ergaben sich keine Hinweise auf eine Anreicherung des Arzneistoffes. Die Pharmakokinetik entsprach weitgehend derjenigen bei nicht schwangeren Erwachsenen. In Übereinstimmung mit einer passiven Plazentapassage des Arzneistoffes entsprachen die Zidovudin-Konzentrationen im Plasma der gerade geborenen Kinder den Plasmawerten der Mütter bei der Geburt.
Patienten mit Nierenfunktionsstörung
Im Vergleich zu Gesunden haben Patienten mit fortgeschrittener Niereninsuffizienz um 50% erhöhte maximale Zidovudin-Plasmakonzentrationen. Die systemisch wirksame Substanzmenge, gemessen als Fläche unter der Zidovudin-Plasmakonzentrations/Zeit-Kurve (AUC) ist um 100% erhöht, die Halbwertszeit ist nicht signifikant verändert. Bei Niereninsuffizienz kumuliert der Hauptmetabolit, das Glucuronid, in erheblichem Masse, aber dies scheint keine Toxizität zu verursachen. Hämodialyse und Peritonealdialyse haben keinen wesentlichen Einfluss auf die Elimination von Zidovudin, während die Elimination des Glucuronidmetaboliten erhöht ist (vgl. «Dosierung/Anwendung»).
Patienten mit Leberfunktionsstörungen
Begrenzte Daten von Patienten mit Leberzirrhose deuten darauf hin, dass es bei Patienten mit eingeschränkter Leberfunktion wegen verminderter Glucuronidierung zu einer Akkumulation des Zidovudin kommen kann. Eine Dosisanpassung kann notwendig sein. Aufgrund der beschränkten Daten können aber keine genauen Dosierungsempfehlungen gemacht werden (vgl. «Dosierung/Anwendung»).
Präklinische Daten
Mutagenität
Zidovudin wirkte in Bakterientests nicht mutagen, zeigte aber in vitro, wie viele andere Nukleosidanaloga, eine Aktivität in Säugetiertests wie dem Maus Lymphom-Assay.
Zidovudin zeigte nach wiederholter oraler Verabreichung im Micronucleus-Test bei der Maus und der Ratte klastogene Effekte. In einer Untersuchung von Lymphozyten aus peripherem Blut von AIDS-Patienten, die Zidovudin erhielten, wurde eine erhöhte Anzahl von Chromosomenbrüchen festgestellt. Die klinische Bedeutung dieser Befunde ist unklar.
Karzinogenität
In Karzinogenitätsstudien bei Mäusen und Ratten wurden nach oraler Verabreichung von Zidovudin spät auftretende Vaginalepitheltumore beobachtet. Andere substanzbedingte Tumore wurden bei beiden Spezies und Geschlechtern nicht gefunden.
Eine anschliessend durchgeführte Intravaginal-Karzinogenitätsstudie bestätigte die Hypothese, wonach die Vaginaltumore das Resultat einer langandauernden, lokalen Einwirkung hoher Konzentrationen von unmetabolisiertem Zidovudin im Urin auf das Vaginalepithel der Nager war. Der Vorhersagewert der Karzinogenitätsstudien an Nagern für den Menschen ist unsicher und daher ist die klinische Bedeutung dieser Befunde unklar.
Zusätzlich wurden zwei transplazentare Karzinogenitätsstudien an Mäusen durchgeführt. In der ersten vom US National Cancer Institute durchgeführten Studie wurde Zidovudin in den maximal tolerierten Dosen an trächtige Mäuse vom Tag 12 bis Tag 18 der Tragzeit verabreicht. Ein Jahr nach der Geburt wurde bei den Nachkommen, welche der höchsten Dosis (420 mg/kg KG) ausgesetzt waren, eine Erhöhung der Inzidenz von Tumoren in der Lunge, der Leber und in den weiblichen Fortpflanzungsorganen festgestellt.
In einer zweiten Studie wurde Zidovudin über 24 Monate in Dosen von bis zu 40 mg/kg an Mäuse verabreicht, wobei mit der Verabreichung am 10. Tag der Tragzeit begonnen worden war. Die auf die Behandlung zurückzuführenden Beobachtungen waren limitiert auf spät auftretende Vaginalepitheltumore, welche mit einer vergleichbaren Inzidenz und zu einem ähnlichen Zeitpunkt auftraten, wie in der Standard-Karzinogenitätsstudie bei oraler Verabreichung. Die zweite Studie lieferte somit keine Anhaltspunkte dafür, dass Zidovudin transplazentar eine karzinogene Wirkung aufweist.
Schlussfolgernd kann festgehalten werden, dass aufgrund der Daten aus der ersten Transplazentar-Karzinogenitätsstudie ein theoretisches Risiko besteht. Im Gegensatz hierzu konnte gezeigt werden, dass durch die Verabreichung von Zidovudin während der Schwangerschaft das Risiko einer HIV-Übertragung von der Mutter auf das Kind vermindert wird.
Teratogenität
Studien mit Zidovudin bei trächtigen Ratten und Kaninchen haben eine Erhöhung der frühen Embryoletalität gezeigt. In einer separat durchgeführten Studie bei der Ratte führten Dosen nahe der mittleren oralen Letaldosis zu einer erhöhten Inzidenz foetaler Missbildungen. Bei niedrigeren Dosen wurden keine Anzeichen von Teratogenität beobachtet.
Fertilität
Zidovudin beeinträchtigte die männliche und weibliche Fertilität bei Ratten nicht. Es gibt keine Daten zur Wirkung von Retrovir AZT auf die weibliche Fertilität. Retrovir AZT hat beim Mann keine Wirkung auf die Zahl, die Morphologie oder die Motilität der Spermien gezeigt.
Sonstige Hinweise
Inkompatibilitäten
Retrovir i.v. darf nur mit den unter «Hinweise für die Handhabung» aufgeführten Infusionslösungen gemischt werden.
Haltbarkeit
Nicht über 30 °C und vor Licht geschützt aufbewahren. Das Arzneimittel darf nur bis zum angegebenen Verfalldatum («EXP») verwendet werden. Ausser Reichweite von Kindern aufbewahren.
Hinweise für die Handhabung
Verdünnung: Retrovir AZT i.v. muss vor der Anwendung verdünnt werden. Die benötigte Menge wird in eine 5%ige Glukose-Infusion gegeben und geschüttelt. Die so erhaltene Konzentration beträgt entweder 2 mg/ml oder 4 mg/ml.
Diese Lösung ist chemisch und physikalisch zwischen 5 °C und 25 °C bis zu 48 Stunden stabil.
Die Lösung sollte unter aseptischen Bedingungen und möglichst unmittelbar vor der Anwendung hergestellt werden, da sie keine Konservierungsmittel enthält, und Reste sollten entsorgt werden. Sollte eine sichtbare Trübung vor oder nach der Verdünnung oder während der Infusion auftreten, sollte die Lösung nicht verwendet werden.
Zulassungsnummer
48917 (Swissmedic).
Zulassungsinhaberin
ViiV Healthcare GmbH, 3053 Münchenbuchsee.
Stand der Information
November 2016.
OEMéd
Composition
Principe actif: zidovudine (3-acido-3-déoxythymidine).
Excipients: acidum hydrochloridum et natrii hydroxidum q.s. ad pH, aqua q.s. ad solutionem pro 1 ml.
Forme galénique et quantité de principe actif par unité
Ampoules de 20 ml, à 200 mg de zidovudine chacune (10 mg/ml).
Indications/Possibilités d’emploi
Retrovir AZT i.v. est indiqué pour le traitement à court terme des manifestations sévères d’une infection symptomatique à VIH chez les patients se trouvant à un stade B et C de la maladie (classification CDC), lorsqu’une administration orale de Retrovir AZT n’est pas possible.
Retrovir AZT i.v. est indiqué pour la réduction de la transmission materno-fœtale du VIH, à partir de la 14e semaine de grossesse.
Posologie/Mode d’emploi
Le traitement par Retrovir AZT doit être instauré par un médecin expérimenté dans le traitement de l’infection à VIH et surveillé par celui-ci.
La dose requise de Retrovir AZT i.v. sera diluée et appliquée en perfusion intraveineuse lente durant une heure (voir «Dilution»).
Retrovir AZT i.v. ne doit pas être administré par voie intramusculaire.
Posologie usuelle
Adultes et adolescents de plus de 12 ans
Une dose de 1 ou 2 mg/kg, administrée toutes les 4 heures, correspond à une dose orale de zidovudine de 1,5 ou 3 mg/kg, toutes les 4 heures (600 ou 1200 mg par jour pour un patient de 70 kg). Les patients ne doivent être maintenus sous Retrovir AZT i.v. que jusqu’au moment où un traitement par voie orale devient possible.
Enfants
3 mois à 12 ans: On ne dispose que de peu de données sur l’emploi de Retrovir AZT i.v. chez l’enfant. Des doses allant de 80 à 160 mg/m2 de surface corporelle et administrées toutes les 6 heures (de 320 à 640 mg/m2/jour), ont été utilisées.
Une dose de 120 mg/m2, toutes les 6 heures, équivaut environ à une dose orale de 720 mg/m2 par jour.
De moins de 3 mois: Les données disponibles ne sont pas suffisantes pour pouvoir proposer une recommandation posologique spécifique (voir «Transmission materno-fœtale du VIH-1»).
Instructions posologiques spéciales
Transmission materno-fœtale du VIH-1
La posologie qui s'est révélée efficace chez la femme enceinte afin de réduire le risque de transmission du VIH-1 est de 500 mg par jour par voie orale (5× 100 mg); elle sera administrée de la 14e semaine de grossesse jusqu'au début du travail. Pendant le travail et l'accouchement, Retrovir AZT doit être appliqué par voie intraveineuse et ce, à une posologie de 2 mg/kg pendant la première heure, puis de 1 mg/kg/h en perfusion continue jusqu'à la section du cordon ombilical.
Le nouveau-né doit recevoir 2 mg/kg toutes les 6 heures par voie orale jusqu'à l'âge de 6 semaines, la première administration dans les 12 premières heures après sa naissance. Les nourrissons pour lesquels un traitement par voie orale n’est pas envisageable, recevront Retrovir AZT en perfusion intraveineuse à une dose de 1,5 mg/kg sur 30 minutes, toutes les 6 heures.
Patients âgés
La pharmacocinétique de la zidovudine chez les patients âgés de plus de 65 ans n’a pas été étudiée et on ne dispose d’aucune donnée spécifique. Etant donné que des altérations dues au vieillissement, telles qu’insuffisance rénale ou modification des paramètres hématologiques, imposent une prudence particulière dans ce groupe d’âge, une surveillance adéquate de ces patients avant et pendant l’administration de Retrovir AZT est recommandée.
Insuffisants rénaux
Chez les patients souffrant d’une insuffisance rénale sévère, une dose de 1 mg/kg de poids corporel, administrée 3 à 4 fois par jour par voie intraveineuse, est préconisée. Une biodisponibilité de 60 à 70% correspond à une dose orale de 300 à 400 mg, prévue pour ce groupe de patients.
Les paramètres hématologiques et l’état clinique peuvent nécessiter un ajustement posologique. L’hémodialyse et la dialyse péritonéale n’ont pas d’influence notable sur l’élimination de la zidovudine, mais augmentent celle de son métabolite (glucuronoconjugé).
Pour les patients souffrant d’une insuffisance rénale terminale, maintenus sous hémodialyse ou sous dialyse péritonéale, on recommande une dose de 100 mg toutes les 6 à 8 heures (voir «Pharmacocinétique»).
Insuffisants hépatiques
Les données obtenues chez des patients cirrhotiques suggèrent une accumulation de zidovudine suite à une diminution de la glucuronoconjugaison lors d’insuffisance hépatique. Un ajustement de la dose peut s’avérer nécessaire; cependant, les informations étant limitées, aucune recommandation posologique précise ne peut être proposée. Si une surveillance de la concentration plasmatique de zidovudine ne peut être pratiquée, le médecin cherchera à dépister tout signe d'intolérance et procédera, le cas échéant, à un ajustement posologique et/ou un espacement des prises.
Patients présentant des anomalies hématologiques
Une réduction posologique ou la suppression de Retrovir AZT peut se révéler nécessaire chez les patients dont le taux d’hémoglobine atteint des valeurs comprises entre 7,5 g/dl (4,65 mmol/l) et 9 g/dl (5,59 mmol/l) ou dont le nombre de neutrophiles se situe entre 0,75 et 1,0× 109/l (voir «Contre-indications» et «Mises en garde et précautions»).
Contre-indications
Retrovir AZT est contre-indiqué chez les patients présentant une hypersensibilité avérée à la zidovudine ou à l’un des excipients de la forme galénique.
Retrovir AZT i.v. ne doit pas être administré aux patients atteints de granulocytopénie (neutrophiles <0,75× 109/l) ou d’anémie (taux d’hémoglobine <7,5 g/dl ou <4,65 mmol/l) (voir «Mises en garde et précautions»).
Mises en garde et précautions
Le patient doit être averti de risques éventuels liés à une automédication simultanée (voir «Interactions»).
Il doit également être informé que le traitement par Retrovir AZT ne diminue pas le risque d’une transmission du VIH à d’autres personnes lors de rapports sexuels non protégés ou de contacts sanguins. Il faut donc continuer à appliquer les mesures de précaution appropriées.
Retrovir AZT ne permet pas de guérir l’infection à VIH et ne prévient pas le risque d’affection due à l’immunosuppression, infections opportunistes ou néoplasies comprises. Une diminution du risque d’infections opportunistes a été constatée, mais les données relatives au développement de néoplasies, y compris celui de lymphomes, sont encore limitées. Le risque de développer un lymphome semble être analogue chez les patients traités dans le cadre d’une affection à VIH avancée ainsi que chez les patients non traités. Aucune donnée n’est disponible sur le développement de lymphomes à un stade précoce de la maladie, même sous traitement à long terme.
Les femmes envisageant de prendre Retrovir AZT pendant la grossesse pour empêcher la transmission du VIH à leur enfant, doivent être informées que, dans certains cas, le virus peut être transmis malgré le traitement.
Effets indésirables hématologiques:
Les modifications de la formule sanguine sous forme
- d’anémie (le plus souvent 6 semaines après le début du traitement par la zidovudine, parfois plus tôt),
- de neutropénie (généralement au bout de 4 semaines, parfois plus tôt) ou
- de leucopénie (habituellement secondaire à la neutropénie)
sont à craindre.
Une surveillance attentive des paramètres hématologiques est donc nécessaire. Chez les patients maintenus sous traitement intraveineux par Retrovir AZT, il est en général conseillé de procéder, au moins une fois par semaine, à des analyses de sang.
Lorsque le taux d’hémoglobine chute entre 7,5 et 9 g/dl (4,65 à 5,59 mmol/l) ou celui des neutrophiles entre 0,75 et 1,0× 109/l, la dose journalière doit être réduite jusqu’à la régénération médullaire. La régénération peut être accélérée par une interruption du traitement par Retrovir AZT de 2 à 4 semaines. D’une manière générale, la régénération médullaire est atteinte au bout de 2 semaines, après quoi l’administration de Retrovir AZT à une posologie réduite peut être reprise. En cas d’anémie sévère, des transfusions sanguines peuvent être requises en dépit d’un ajustement posologique (voir «Contre-indications»).
Acidose lactique et hépatomégalie: Des cas d’acidose lactique, associée en général à une hépatomégalie et une stéatose hépatique, ont été signalés suite à l’administration d’analogues nucléosidiques, dont Retrovir AZT. Ses symptômes précoces (hyperlactatémie symptomatique) comportent: troubles digestifs bénins (nausées, vomissements et douleurs abdominales), malaises non spécifiques, inappétence, perte de poids, troubles respiratoires (respiration accélérée ou/et plus profonde) ou symptômes neurologiques (dont la faiblesse motrice). L’acidose lactique est liée à un taux de mortalité élevé et peut être associée à une pancréatite, une insuffisance hépatique, une insuffisance rénale ou à une paralysie motrice. Le traitement à base d’analogues nucléosidiques doit être arrêté lors d’une hyperlactatémie symptomatique et d’une acidose métabolique/lactique (avec et sans hépatite), d’une hépatomégalie progressive ou d’une élévation rapide des taux de transaminases. Les analogues nucléosidiques seront utilisés avec prudence chez tous les patients, mais notamment chez les femmes obèses, présentant une hépatomégalie, une hépatite ou d’autres facteurs de risque d’une affection et d’une stéatose hépatiques (certains médicaments et alcool compris). Les malades souffrant d’une hépatite C concomitante et traités par l’interféron α et la ribavirine sont exposés à un risque particulier. Les patients présentant un risque élevé doivent faire l’objet d’une surveillance étroite. En général, l’acidose lactique s’est déclarée après plusieurs mois de traitement.
Les patients chez lesquels des symptômes à type pancréatite, acidose lactique symptomatique ou neuropathies sont associés à une faiblesse musculaire, doivent être attentivement surveillés, même après l’arrêt du traitement par Retrovir AZT, pendant au moins un mois, pour dépister toute réapparition éventuelle de ces symptômes.
Lipoatrophie: le traitement par la zidovudine est associé à une perte de graisse sous-cutanée. L’incidence et la sévérité de la lipoatrophie sont en rapport avec l’exposition cumulative au médicament. Il est possible que cette perte de graisse, plus visible au niveau du visage, des extrémités et des fesses, ne soit que partiellement réversible; après le passage à un traitement sans zidovudine, plusieurs mois peuvent s’écouler jusqu’à l’apparition d’une amélioration. Les patients doivent faire l’objet d’un suivi régulier afin de détecter tout signe évocateur d’une lipoatrophie pendant leur traitement par la zidovudine ou par des médicaments contenant de la zidovudine (tels que Combivir et Trizivir). Le traitement par la zidovudine doit être remplacé par un autre traitement en cas de suspicion de développement d’une lipoatrophie.
Lipides sériques et glycémie: un traitement antirétroviral peut s’accompagner d’une augmentation des taux de lipides sériques et de la glycémie. Le contrôle de la maladie et des modifications du mode de vie peuvent aussi y contribuer. Il est donc recommandé de vérifier les taux sériques de lipides et la glycémie. Les troubles du métabolisme lipidique doivent être traités en fonction des nécessités cliniques.
Faiblesse motrice généralisée: Une faiblesse motrice généralisée a été très rarement observée chez les patients recevant un traitement antirétroviral associé, Retrovir AZT compris. De nombreux cas, mais non la totalité, se sont manifestés dans le cadre d’une acidose lactique. Sur le plan clinique, cette faiblesse motrice peut imiter un syndrome de Guillain-Barré, y compris la paralysie respiratoire. Les symptômes peuvent, le cas échéant, subsister lorsque le traitement est terminé, ou continuer à s’aggraver (voir aussi «Effets indésirables»).
Syndrome de Restauration Immunitaire: Chez les patients infectés par le VIH et présentant un déficit immunitaire sévère au moment de l’instauration du traitement par association d’antirétroviraux, une réaction inflammatoire à des infections opportunistes asymptomatiques ou résiduelles peut apparaître et entraîner des manifestations cliniques graves ou une aggravation des symptômes. De telles réactions ont été observées classiquement au cours des premières semaines ou mois suivant l’instauration du traitement par association d’antirétroviraux. Des exemples pertinents sont les rétinites à cytomégalovirus, les infections mycobactériennes généralisées et/ou localisées, et les pneumopathies à Pneumocystis jiroveci (P. carinii). Tout symptôme inflammatoire doit être évalué et un traitement doit être instauré si nécessaire.
Des maladies auto-immunes (par exemple maladie de Basedow, polymyosite et syndrome de Guillain-Barré) ont également été rapportées dans le cadre de la reconstitution immunitaire. Toutefois, le temps écoulé jusqu'à leur apparition est plus variable et peut atteindre de nombreux mois après le début du traitement. De plus, les manifestations de ces maladies peuvent être atypiques.
Patients présentant une hépatite C associée: une aggravation de l’anémie a été observée sous ribavirine quand le traitement contre le VIH comprend de la zidovudine, bien que le mécanisme exact reste encore à élucider. L’administration simultanée de ribavirine et de zidovudine est donc déconseillée et une substitution de la zidovudine au sein du traitement antirétroviral doit être envisagée si une association thérapeutique a déjà été établie. Ceci est particulièrement important chez les patients présentant des antécédents connus d’anémie induite par la zidovudine.
Allergie au latex: le bouchon en caoutchouc des ampoules de Retrovir AZT i.v. contient du latex naturel susceptible de déclencher des réactions allergiques chez les personnes sensibles au latex.
Interactions
La zidovudine est conjuguée essentiellement dans le foie et éliminée sous forme de son métabolite (glucuronide) inactif. Les médicaments éliminés en majeure partie par le biais d’une métabolisation hépatique, en particulier par la glucuronoconjugaison, risquent d’inhiber le métabolisme de la zidovudine.
La liste des interactions répertoriées ci-dessous n’est pas exhaustive, mais représentative des classes thérapeutiques nécessitant une prudence particulière.
En outre, le patient doit être averti de risques éventuels, impliqués par une automédication.
Phénytoïne: Une baisse du taux sanguin de phénytoïne a été constatée chez quelques patients traités par Retrovir AZT; dans un seul cas, il s’agissait au contraire d’une augmentation. Les taux de phénytoïne devraient donc être attentivement surveillés.
Rifampicine: Les données limitées indiquent que l’administration concomitante de rifampicine et de zidovudine a pour conséquence une réduction de l’ASC de la zidovudine de 48% ±34%. La pertinence clinique de ces résultats n’est cependant pas connue.
Stavudine: Lors d'administration concomitante, la zidovudine peut inhiber la phosphorylation intracellulaire de la stavudine. L’association de la stavudine avec la zidovudine n'est donc pas recommandée.
Probénécide: Les données limitées permettent de conclure que le probénécide augmente la demi-vie d’élimination moyenne et l’aire sous la courbe des concentrations/temps (ASC) de la zidovudine, ceci par une réduction de la glucuronoconjugaison. L’élimination rénale du glucuronide (et, éventuellement, celle de la zidovudine elle-même) se trouve réduite en présence du probénécide.
Lamivudine: Une faible augmentation de la Cmax (28%) de zidovudine a été observée lors d’une administration concomitante de lamivudine. Cependant, l’exposition globale (ASC) n’a pas été modifiée de manière significative. La zidovudine n’a aucun impact sur la pharmacocinétique de la lamivudine.
Atovaquone: La zidovudine ne semble pas influencer la pharmacocinétique de l’atovaquone. En revanche, l’atovaquone diminue la transformation de la zidovudine en son métabolite glucuronide. Les études pharmacocinétiques ont montré que l’ASC à l’état d’équilibre de la zidovudine augmentait de 33% et la concentration plasmatique maximale du métabolite glucuronide diminuait de 19%. Il apparaît, lors de prises quotidiennes de 500-600 mg de zidovudine, qu'il est improbable qu'un traitement de 3 semaines d'une pneumopathie à Pneumocystis jiroveci (P. carinii) avec l'atovaquone, conduise à une augmentation du nombre d'effets indésirables qui seraient imputables à une élévation de la concentration plasmatique de zidovudine. Une attention particulière doit être portée aux patients en traitement de longue durée avec l'atovaquone.
Clarithromycine: Les comprimés de clarithromycine réduisent l'absorption de la zidovudine. Ceci peut être évité en espaçant d'au moins deux heures l'administration de zidovudine et celle de clarithromycine.
Tipranavir/ritonavir: tipranavir/ritonavir (750 mg/200 mg deux fois par jour) a réduit l’ASC et la concentration plasmatique Cmax de la zidovudine respectivement de 33% et 56%. Aucun effet sur le taux de la zidovudine glucuronoconjuguée n’a été observé. L’importance clinique de cette interaction n’est pas connue. Aucune recommandation posologique ne peut être formulée sur l’administration concomitante de zidovudine et de tipranavir/ritonavir.
Autres: D’autres principes actifs peuvent modifier le métabolisme de la zidovudine par inhibition compétitive de la glucuronoconjugaison ou par inhibition directe du métabolisme microsomial hépatique. Les médicaments suivants en font partie (mais pas exclusivement): acide acétylsalicylique, codéine, morphine, méthadone, indométacine, kétoprofène, naproxène, oxazépam, lorazépam, phénobarbital, cimétidine, clofibrate, dapsone et isoprinosine. Compte tenu d’éventuelles interactions, l’association de ces médicaments à Retrovir AZT, notamment en traitement prolongé, devrait être bien pesée.
Le risque d’effets indésirables, provoqués par Retrovir AZT, peut également être augmenté par son association à des médicaments potentiellement néphrotoxiques ou myélotoxiques, notamment en traitement aigu. Font partie de ces médicaments: pentamidine (en administration systémique), dapsone, pyriméthamine, co-trimoxazole, amphotéricine, flucytosine, ganciclovir, interféron, vincristine, vinblastine et doxorubicine. Si l’association à l’un de ces médicaments s’avère nécessaire, il convient de soumettre la fonction rénale et les paramètres hématologiques à des contrôles particulièrement rigoureux et de réduire, au besoin, la posologie de l’un ou de plusieurs médicaments.
Etant donné que chez certains patients, des infections opportunistes risquent d’apparaître même sous Retrovir AZT, un traitement antibactérien prophylactique devra être envisagé. A cet effet on a utilisé le co-trimoxazole, la pentamidine sous forme d’aérosol, la pyriméthamine ou l’aciclovir.
Grossesse/Allaitement
Grossesse en général
La zidovudine a été étudiée dans le cadre du registre de grossesse Antiretroviral Pregnancy Registry (APR) chez respectivement plus de 13'000 femmes pendant la grossesse et durant la phase postpartale. Les données disponibles pour l’être humain dans le registre APR ne montrent pas de risque accru d’anomalies congénitales graves sous zidovudine par rapport à l’incidence de base (voir «Études cliniques»).
La sécurité d’emploi de la zidovudine pendant la grossesse n’a pas été examinée dans le cadre d’études sur les anomalies congénitales appropriées et suffisamment contrôlées. Le traitement par la zidovudine pendant la grossesse ne devrait donc être envisagé que si les bénéfices attendus l’emportent sur les risques éventuels pour le fœtus.
Il a été démontré que la zidovudine franchit la barrière placentaire chez la femme (voir «Pharmacocinétique»). Des études de reproduction sur l’animal ont révélé une association entre la zidovudine et des résultats positifs (voir aussi «Données précliniques»). Les femmes enceintes envisageant un traitement par la zidovudine durant leur grossesse doivent en être informées.
Transmission materno-fœtale du VIH-1
Le recours à Retrovir AZT chez les femmes enceintes de plus de 14 semaines, suivi du traitement des nouveau-nés, a révélé que le médicament avait permis d’obtenir une réduction significative du taux de transmission materno-fœtale du VIH (taux d’infection de 23% sous placebo vs 8% sous zidovudine). Les femmes enceintes avaient un nombre de lymphocytes CD4 compris entre 200 et 1’818/mm3 (550/mm3 en moyenne); le traitement par Retrovir AZT, administré par voie orale, a été instauré entre la 14e et la 34e semaine et poursuivi jusqu’au déclenchement du travail. Pendant le travail et l’accouchement, Retrovir AZT a été administré par voie intraveineuse. Les nouveau-nés ont reçu le médicament par voie orale pendant 6 semaines. Les enfants chez lesquels une administration orale n’a pu être réalisée, ont reçu la forme intraveineuse. On ignore si cette exposition pré- ou postnatale comporte des conséquences à long terme pour l’enfant.
Chez des nouveau-nés et enfants exposés à des INTI (inhibiteurs nucléosidiques de la transcriptase inverse) in utero ou à la naissance, on a signalé une augmentation légère et transitoire des taux sériques de lactate, ce qui pourrait être imputable à une perturbation de la fonction des mitochondries. La signification clinique de cette augmentation transitoire des taux sériques de lactate est inconnue. On a aussi signalé, très rarement, des retards de développement, des crises convulsives et d’autres maladies neurologiques. Cependant, il n’est pas démontré qu’il y ait un lien de causalité entre l’administration d’inhibiteurs nucléosidiques de la transcriptase inverse et la survenue de ces troubles. Ces observations n’ont pas d’incidence sur les recommandations en vigueur à propos de l’emploi d’un traitement antirétroviral chez les femmes enceintes pour prévenir une transmission du VIH de la mère à l’enfant.
Allaitement
Les experts de la santé recommandent que dans la mesure du possible, les femmes infectées par le VIH n’allaitent pas leurs enfants, afin d’éviter une transmission du VIH.
Différentes études chez des mères allaitantes traitées par la zidovudine et leurs enfants ont montré que la zidovudine est détectable dans le lait maternel humain à des concentrations similaires ou même supérieures à celles observées dans le sérum. La zidovudine a même été mesurée à de faibles concentrations dans le sérum des enfants allaités.
Les mères doivent donc être informées qu’elles ne doivent pas allaiter pendant le traitement par la zidovudine.
Effet sur l’aptitude à la conduite et l’utilisation de machines
Le traitement par Retrovir i.v. étant en général réservé aux patients hospitalisés, les informations portant sur la capacité de conduite et l’utilisation de machines sont sans intérêt pour cette forme galénique spécifique de Retrovir AZT.
Les effets de Retrovir AZT sur la capacité à conduire un véhicule ou à utiliser une machine n’ont pas encore été étudiés. La pharmacologie du principe actif ne permet pas de faire un pronostic en ce qui concerne le risque potentiel, impliqué par de telles activités.
Toutefois, lorsqu’il s’agit de juger de l’aptitude du patient à conduire un véhicule ou utiliser une machine, il faut toujours tenir compte de son état clinique et du profil d’effets indésirables du médicament.
Effets indésirables
Le profil des effets indésirables semble comparable chez l’adulte et chez l’adolescent. Les effets indiqués ci-après ont été constatés chez les patients traités par la zidovudine.
En raison de leur fréquence d’apparition, les effets indésirables ont été classés de la manière suivante: très fréquents (>1/10), fréquents (>1/100, <1/10), occasionnels (>1/1‘000, <1/100), rares (>1/10‘000, <1/1‘000), très rares (<1/10‘000).
Sang et tissus lymphatiques
Fréquents: anémie (pouvant imposer des transfusions), neutropénie et leucopénie. Ces réactions sont plus fréquentes aux posologies élevées (1200 à 1500 mg/jour) et chez les patients à un stade avancé de la maladie, notamment si la reserve médullaire est diminué avant le début du traitement ou chez les sujets présentant un nombre de lymphocytes CD4 (T auxiliaires) inférieur à 100/mm3. Une réduction posologique ou un arrêt du traitement peuvent être nécessaires (voir «Posologie/Mode d’emploi» et «Mises en garde et précautions»). La neutropénie est également plus fréquente chez les sujets atteints d’anémie ou présentant de faibles taux de neutrophiles ou de vitamine B12.
Occasionnels: thrombocytopénie et pancytopénie avec hypoplasie médullaire.
Rares: aplasie érythrocytaire.
Très rares: anémie aplasique.
Métabolisme et alimentation
Rares: acidose lactique sans hypoxémie et anorexie.
Des cas d’acidose lactique, associée en général à une hépatomégalie sévère et une stéatose hépatique, à l’évolution parfois fatale, ont été signalés après administration d’analogues nucléosidiques (voir «Mises en garde et précautions»).
Le traitement par la zidovudine est associé à une perte de graisse sous-cutanée (voir «Mises en garde et précautions»).
Psychiatrie
Rares: anxiété et dépressions.
Système nerveux
Très fréquents: céphalées.
Fréquents: vertiges.
Rares: insomnies, paresthésies, somnolence, difficultés de concentration, convulsions, rarement faiblesse motrice généralisée.
Dans de très rares cas, une faiblesse motrice généralisée a été observée au cours du traitement par la zidovudine, ressemblant sur le plan clinique au syndrome de Guillain-Barré. Une telle faiblesse motrice peut apparaître avec ou sans hyperlactatémie, y compris une insuffisance respiratoire (voir aussi «Mises en garde et précautions» ainsi que «Acidose lactique»).
Cœur
Rares: cardiomyopathie.
Voies respiratoires
Occasionnels: dyspnée.
Rares: toux.
Appareil gastro-intestinal
Très fréquents: nausées.
Fréquents: vomissements, douleurs abdominales, diarrhées.
Occasionnelle: flatulence.
Rares: pigmentation de la muqueuse buccale, troubles gustatifs, dyspepsie, pancréatite.
Foie/bile
Fréquent: augmentation des taux sanguins des enzymes hépatiques et de la bilirubine.
Rares: affections hépatiques à type hépatomégalie sévère avec stéatose.
Peau et tissu sous-cutanés
Occasionnels: exanthème, prurit.
Rares: pigmentation unguéale ou cutanée, urticaires, sudation.
Appareil locomoteur
Fréquents: myalgies.
Occasionnels: myopathies.
Reins et voies urinaires
Rares: miction fréquente.
Organes sexuels et glandes mammaires
Rares: gynécomastie.
Effets indésirables généraux
Fréquents: malaise.
Occasionnels: fièvre, asthénie, sensation de douleur généralisée.
Rares: frissons, douleurs thoraciques, symptômes grippaux.
L’expérience acquise avec Retrovir AZT i.v. chez les adultes traités au-delà de 2 semaines est limitée, malgré le fait que le traitement s’est prolongé, dans des cas isolés, jusqu’à 12 semaines. Les principaux effets secondaires étaient une anémie, une neutropénie et une leucopénie. Des réactions locales sont apparues rarement.
Les données tirées d’études contrôlées par placebo et d’études ouvertes portant sur les formes orales de Retrovir AZT, révèlent que l’incidence des nausées et d’autres effets indésirables fréquents sur le plan clinique, diminue sans exception au cours des premières semaines du traitement.
Enfants
Le peu de données provenant d’études ouvertes, réalisées chez des enfants traités par Retrovir AZT i.v. montrent le même profil d’effets indésirables que chez l’adulte.
Dans ce cas également, comme chez l’adulte, une anémie (pouvant imposer des transfusions), une neutropénie et une leucopénie comptent parmi les effets indésirables les plus sévères. Un ajustement posologique peut être requis (voir «Posologie/Mode d’emploi»). Les données disponibles relatives à d’autres effets secondaires révèlent que le profil d’effets indésirables de la zidovudine chez l’enfant est analogue à celui de l’adulte.
Grossesse/Accouchement/Nouveau-né
Dans une étude contrôlée par placebo, Retrovir AZT a été utilisé chez des femmes enceintes à la posologie recommandée dans cette indication: les effets secondaires cliniques et les anomalies des paramètres biologiques ont été comparables dans le groupe traité par Retrovir AZT et dans celui maintenu sous placebo.
Dans cette même étude, les taux d’hémoglobine des nouveau-nés traités par Retrovir AZT étaient légèrement plus bas que dans le groupe placebo; aucune transfusion sanguine n'a toutefois été nécessaire. L'anémie a disparu dans les 6 semaines suivant l'arrêt du traitement. Les autres effets indésirables (cliniques et biologiques) ont été similaires au sein des groupes Retrovir AZT et placebo. On ignore si cette exposition, in utero et à la naissance, comporte des conséquences à long terme pour l'enfant.
Surdosage
Des doses de 7,5 mg/kg ont été administrées en perfusion, toutes les 4 heures pendant 2 semaines, à cinq patients. L’un d’entre eux a souffert d’états anxieux, chez les quatre autres patients aucun effet indésirable n’a été signalé.
Il n’y a que peu de rapports sur les suites d’un surdosage aigu chez l’adulte et chez l’enfant. Un tel surdosage n’a jamais provoqué d’issues fatales. Le taux de zidovudine maximal mis en évidence a été de 185 µmol/l (49,4 µg/ml). Aucun symptôme spécifique n’a été relevé.
Les patients doivent être attentivement surveillés pour dépister tout effet indésirable éventuel (voir «Effets indésirables») et bénéficier d’un traitement approprié.
Une hémodialyse ou une dialyse péritonéale ne semblent avoir que peu d’effet sur l’élimination de la zidovudine, mais permettent d’accélérer l’élimination de son métabolite glucuronoconjugué.
Propriétés/Effets
Code ATC: J05AF01 – Analogue nucléosidique
Mécanisme d’action
La zidovudine est un principe actif antiviral, doté d’une puissante activité in vitro sur les rétrovirus, dont le virus de l’immunodéficience humaine (VIH).
La zidovudine est phosphorylée en monophosphate (MP) par la thymidine-kinase cellulaire dans les cellules infectées et non infectées. Après quoi, le MP de zidovudine est phosphorylé en diphosphate (DP), puis en triphosphate (TP) par la thymidine-kinase cellulaire et par des kinases non-spécifiques.
Le TP de zidovudine agit à la fois comme inhibiteur et substrat à l'égard de la transcriptase inverse virale.
L’incorporation de MP de zidovudine dans la chaîne d’ADN proviral provoque une rupture de cette dernière, ce qui empêche son élongation. L'inhibition de la polymérase de l'alpha-ADN cellulaire n'est significative qu'à des concentrations plus de 100 fois supérieures.
Virologie
Des études sont en cours visant à évaluer la relation existant entre la sensibilité in vitro du VIH à l'égard de la zidovudine et la réponse clinique au traitement.
Les tests de sensibilité in vitro n'étant pas standardisés, les résultats peuvent varier selon la méthodologie adoptée.
Des cas de diminution de la sensibilité in vitro à la zidovudine ont été rapportés pour des isolats de VIH issus de patients traités par Retrovir AZT à long terme (en moyenne 1½ à 2 ans). Les résultats obtenus à ce jour semblent indiquer que la fréquence et l'importance de la diminution de la sensibilité in vitro sont nettement plus faibles au stade précoce de l'infection par le VIH que dans les états avancés de la maladie.
La diminution de la sensibilité et l’apparition de souches résistantes à la zidovudine se répercutent de façon limitative sur l’utilité clinique de la monothérapie. Des études in vitro portant sur la zidovudine, associée à la lamivudine, indiquent que les isolats viraux résistants à la zidovudine redeviennent sensibles à ce principe actif à condition d’acquérir en même temps une résistance à la lamivudine. De plus il existe des données cliniques, obtenues à partir de recherches in vivo, selon lesquelles un traitement par la zidovudine, associée à la lamivudine, permet de ralentir le développement d’une résistance à la zidovudine chez des patients n’ayant jamais reçu de traitement antirétroviral.
Aucun effet antagoniste n'a été observé in vitro avec la zidovudine et d'autres substances antirétrovirales (substances testées: abacavir, didanosine, lamivudine et interféron alpha).
Cependant, des études in vitro révèlent que, lorsqu’il s’agit d’inhiber les effets cytotoxiques induits par le VIH-1, une association de trois analogues nucléosidiques ou de deux analogues et d’un inhibiteur de la protéase déploie une action supérieure à celle d’une double association ou d’un produit utilisé en monothérapie.
Des études cliniques ont également révélé que l’association d’un inhibiteur de la protéase au traitement combiné par la lamivudine et la zidovudine fait augmenter encore les effets de celui-ci.
Études cliniques
Des rapports sur plus de 13'000 grossesses exposées à la zidovudine ayant mené à des naissances vivantes ont été portés au registre sur le traitement antirétroviral pendant la grossesse (APR). Ces rapports concernent plus de 4'100 expositions pendant le 1er trimestre dont 133 étaient associées à des anomalies congénitales, et plus de 9'300 expositions pendant le 2e et le 3e trimestres dont 264 étaient associées à des anomalies congénitales. La prévalence (IC à 95%) des malformations au cours du premier trimestre était de 3,2% (2,7, 3,8%) et de 2,8% (2,5, 3,2%) au cours des 2e et 3e trimestres.
Ces proportions ne sont pas significativement plus élevées que les proportions correspondantes relevées dans les deux systèmes de surveillance basés sur la population (respectivement 2,72 sur 100 naissances vivantes et 4,17 sur 100 naissances vivantes).
Les données disponibles dans le registre APR ne montrent pas de risque accru d’anomalies congénitales graves sous zidovudine par rapport à l’incidence de base.
Pharmacocinétique
Absorption
Une cinétique dose-indépendante a été observée chez des patients auxquels une dose de 1 à 5 mg/kg de poids corporel a été perfusée pendant une heure, 3 à 6 fois par jour. Après une perfusion de 2,5 mg/kg, réalisée pendant une heure, toutes les 4 heures, chez l’adulte, la concentration plasmatique a oscillé en moyenne entre la Cmax et la Cmin , c’est-à-dire entre 4,0 et 0,4 µmol/l (ou 1,1 et 0,1 µg/ml).
Distribution
2 à 4 heures après administration orale, le quotient de la concentration de zidovudine dans le liquide céphalo-rachidien par rapport à sa concentration plasmatique a été de 0,15 à 1,35 chez l'adulte. La zidovudine franchit la barrière placentaire; elle peut être décelée dans le liquide amniotique et le sang fœtal à des concentrations comparables à celles du plasma maternel. En outre, la zidovudine a été mise en évidence dans le liquide séminal et dans le lait maternel.
Le volume de distribution est de 1,6 l/kg.
Chez l’enfant, le quotient de distribution entre le liquide céphalo-rachidien et le plasma s’est élevé à 0,87, ceci 1 à 5 heures après une perfusion de 1 heure. Sous perfusion intraveineuse continue, le quotient à l’état d’équilibre a atteint 0,24.
La liaison aux protéines plasmatiques et comprise entre 34 et 38%.
Métabolisme
Chez l’homme, près de 74% d’une dose orale sont éliminés dans les urines sous forme de métabolite glucuronoconjugué, le 3’-acido-3’-désoxy-5’-O-b-D-glucopyranuronosylthymidine (GZDV) et 14% sous forme de zidovudine (ZDV), c’est-à-dire qu’on y retrouve un taux correspondant à environ 90% de la dose administrée. Deux autres métabolites de zidovudine, moins importants sur le plan quantitatif, à savoir le 3’-amino-3’-désoxythymidine (AMT) et son 5’-O-glucuronide (GAMT) ont également été identifiés. Il est supposé que la transformation de la ZDV en AMT s’effectue par le biais d’une biotransformation réductrice (non oxydative) faisant appel au système de cytochrome P450 (CYP450). Bien que l’inhibition ou la stimulation de cette biotransformation réductrice, réalisée par l’intermédiaire du système CYP450, soient encore mal connues, une induction de ce système permet d’augmenter la transformation en métabolite AMT. Cependant, étant donné que la formation de l’AMT représente une voie métabolique moins importante, une augmentation de sa quantité, significative sur le plan clinique, suite à l’administration de la dose préconisée de 300 mg de zidovudine 2 fois par jour, est peu probable.
Elimination
La demi-vie plasmatique terminale, établie dans des études portant sur l’administration intraveineuse de la zidovudine, était de 1,1 heures. La clairance corporelle totale était de 27,1 ml/min/kg en moyenne. La clairance de la zidovudine est nettement supérieure à celle de la créatinine, fait indiquant une sécrétion tubulaire importante.
Cinétique dans des situations cliniques particulières
Enfants
Chez l’enfant de plus de 5 à 6 mois, le profil pharmacocinétique de la zidovudine équivaut à celui de l’adulte.
Les concentrations plasmatiques maximales (Cssmax) à l’état d’équilibre sont de 1,46 µg/ml après une dose intraveineuse de zidovudine de 80 mg/m2 de surface corporelle, de 2,26 µg/ml après 120 mg/m2 et de 2,96 µg/ml après 160 mg/m2.
Après administration intraveineuse, la demi-vie d’élimination terminale a atteint 1,5 heures environ et la clairance corporelle totale 30,9 ml/min/kg. Le produit a en majeure partie été éliminé sous forme métabolisée de 5'-glucuronide. 29% d'une dose administrée par voie intraveineuse ont été éliminés dans les urines sous forme inchangée et 45% sous forme de glucuronide. La clairance rénale de la zidovudine ayant été nettement plus importante que celle de la créatinine, on admet qu'il existe une sécrétion tubulaire significative.
Les données actuellement disponibles sur la pharmacocinétique de la zidovudine chez le nouveau-né et le jeune nourrisson montrent une glucuronoconjugaison réduite. Il en résulte une plus grande biodisponibilité absolue, une réduction de la clairance et une augmentation de la demi-vie, chez le nourrisson de moins de 14 jours. Chez le nourrisson âgé de plus de 14 jours, la pharmacocinétique semble comparable à celle de l'adulte.
Patients âgés
La pharmacocinétique de la zidovudine chez les patients âgés de plus de 65 ans n’a pas été étudiée.
Grossesse
La pharmacocinétique de la zidovudine a été examinée dans une étude réalisée chez huit femmes se trouvant au dernier trimestre de leur grossesse. Avec l’évolution de la grossesse, aucun indice évoquant une accumulation du principe actif n’a été décelé. La pharmacocinétique correspondait, dans une large mesure, à celle chez la femme non enceinte. Conformément à une transmission passive du principe actif à travers le placenta, les concentrations plasmatiques de zidovudine, établies chez les nouveau-nés à la naissance, correspondaient à celles constatées chez leurs mères à l’accouchement.
Insuffisants rénaux
Les patients souffrant d'une insuffisance rénale avancée présentent un pic plasmatique de zidovudine de 50% supérieur à celui des sujets en bonne santé. L’exposition systémique, évaluée d’après l’aire sous la courbe des concentrations plasmatiques de zidovudine/temps (ASC), a augmentée de 100%, la demi-vie n’étant pas modifiée de manière significative. L'insuffisance rénale favorise une accumulation prononcée du métabolite principal (glucuronide), mais il semble que cela ne provoque pas de toxicité. L’hémodialyse et la dialyse péritonéale n’ont aucune influence notable sur l’élimination de la zidovudine, mais font augmenter celle du métabolite glucuronoconjugué (voir «Posologie/Mode d’emploi»).
Insuffisants hépatiques
Les informations étant limitées pour la cirrhose hépatique, une réduction de la posologie peut être nécessaire en raison du risque d'accumulation lié à la diminution de la glucuronoconjugaison. Ces données ne sont cependant pas suffisantes pour permettre de proposer une posologie précise (voir «Posologie/Mode d’emploi»).
Données précliniques
Mutagénicité
La zidovudine n’a provoqué aucun effet mutagène dans des tests bactériens. Comme nombre d’autres analogues nucléosidiques elle a déployé une action in vitro dans des tests effectués chez certains mammifères, le test sur les cellules lymphomateuses chez la souris, par exemple.
Après administration orale de doses répétées, des effets clastogènes ont été observés pour la zidovudine dans le test du micronucleus chez la souris et chez le rat. Dans une étude sur des lymphocytes, provenant du sang périphérique de patients sidéens traités par la zidovudine, un nombre élevé de cassures chromosomiques a été constaté. L’intérêt clinique de ces résultats est incertain.
Carcinogenèse
Dans les études de carcinogenèse, effectuées sur la souris et le rat, des tumeurs vaginales d’apparition tardive ont été observées après administration orale de zidovudine. Aucune autre tumeur, pouvant être imputée à la substance, n’a été retrouvée quel que soit le sexe, chez ces 2 espèces.
Une étude consécutive portant sur la carcinogenèse intravaginale a corroboré l’hypothèse postulant que les tumeurs vaginales résultent d’une action locale prolongée de la zidovudine, non métabolisée et fortement concentrée dans les urines, sur l’épithélium vaginal de ces rongeurs. La valeur prédictive des études de carcinogenèse sur les rongeurs est incertaine pour l’homme; la portée clinique de ces résultats est donc encore incertaine.
Deux études de carcinogenèse transplacentaire ont en outre été effectuées sur la souris. Dans la première d’entre elles, réalisée par le US National Cancer Institute, la zidovudine a été administrée aux doses maximales tolérées à des souris gestantes entre le 12e et le 18e jour de la gestation. Chez la progéniture ayant été exposée à la dose maximale (420 mg/kg de poids corporel), une augmentation de l’incidence de tumeurs au niveau des poumons, du foie et des organes génitaux femelles a été établie un an après la naissance.
Dans la deuxième étude, la zidovudine a été administrée, pendant 24 mois, à des doses allant jusqu’à 40 mg/kg à des souris, l’administration ayant débuté le 10e jour de la gestation. Les effets observés, imputables au traitement, sont restés limités à des tumeurs vaginales d’apparition tardive. Ces dernières ont été identifiées avec une fréquence et à un moment comparables comme dans l’étude de carcinogenèse standard portant sur l’administration orale. Ainsi la deuxième étude n’a fourni aucun indice suggérant que la zidovudine présente une action carcinogène lors de son passage transplacentaire.
Les données obtenues à partir de la première étude de carcinogenèse transplacentaire permettent de conclure à un risque théorique, alors qu’il a été démontré que l’administration de la zidovudine au cours de la grossesse réduit le risque d’une transmission du VIH de la mère à l’enfant.
Tératogénicité
Les études portant sur l’emploi de la zidovudine chez la rate et la lapine gestantes ont révélé une augmentation du taux de létalité embryonnaire précoce. Dans une étude effectuée séparément chez la rate, le recours à des posologies voisines de la dose létale orale moyenne a provoqué un accroissement de l’incidence de malformations fœtales. Aucun effet tératogène n’a été observé à des doses plus faibles.
Fertilité
La zidovudine n’a pas modifié la fertilité chez le rat mâle ou femelle. Il n’existe aucune donnée relative aux effets de Retrovir AZT sur la fertilité de la femme. Retrovir AZT n’a eu aucun impact sur le nombre, la morphologie ou la motilité des spermatozoïdes chez l’homme.
Remarques particulières
Incompatibilités
Retrovir i.v. ne doit pas être mélangé avec des solutions perfusables autres que celles spécifiées sous «Instructions concernant la manipulation».
Conservation
Conserver en dessous de 30 °C et à l’abri de la lumière. Le médicament ne doit pas être utilisé au-delà de la date de péremption («EXP»). Tenir hors de portée des enfants.
Instructions concernant la manipulation
Dilution: Retrovir AZT i.v. doit être dilué avant son usage. Ajouter la quantité requise à une solution perfusable de glucose à 5% et bien agiter. La concentration qui en résulte s’élève à 2 mg/ml ou 4 mg/ml.
Cette solution est chimiquement et physiquement stable pendant 48 heures entre 5 °C et 25 °C.
La solution doit être préparée dans des conditions aseptiques et, dans la mesure du possible, immédiatement avant son application, car elle ne contient aucun conservateur. Les restes doivent être éliminés dans les règles. A l’apparition d’une turbidité avant ou après la dilution ou bien pendant la perfusion, la solution ne doit pas être utilisée.
Numéro d’autorisation
48917 (Swissmedic).
Titulaire de l’autorisation
ViiV Healthcare GmbH, 3053 Münchenbuchsee.
Mise à jour de l’information
Novembre 2016.
Reviews (0)
Recently Viewed

Free consultation with an experienced pharmacist
Describe the symptoms or the right drug - we will help you choose its dosage or analogue, place an order with home delivery or just consult.
We are 14 pharmacists and 0 bots. We will always be in touch with you and will be able to communicate at any time.

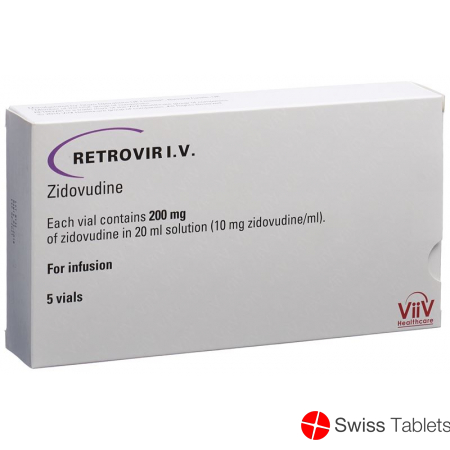
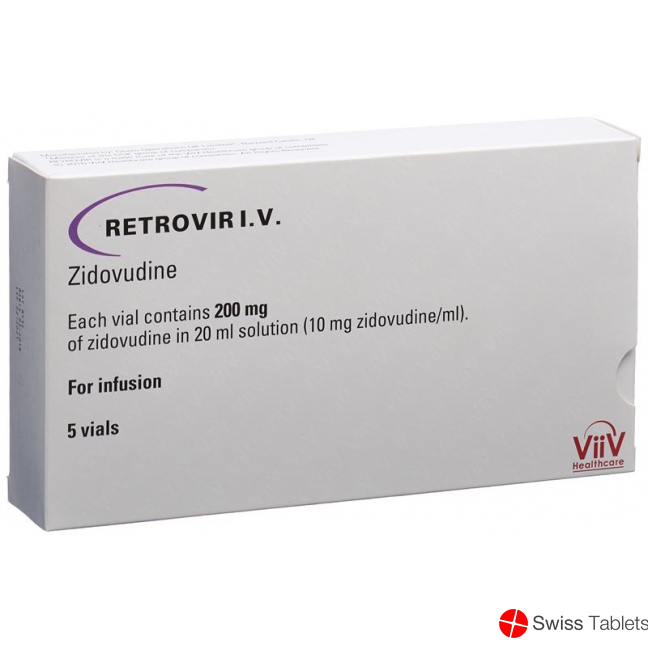
 Deutsch
Deutsch French
French