Depo Provera 150 Suspension 150mg/ml Einwegspr 1ml buy online
Depo Provera Inj Susp 150 mg/ml Einwegspr 1 ml
-
68.53 CHF
- Price in reward points: 3131

Ingredients:
Medroxyprogesteron, Natriumchlorid, Methylparaben (E218) 1.35 mg, Propylparahydroxybenzoat (E216) 0.15 mg, Medroxyprogesteron acetat 150 mg , Polysorbat 80, Macrogol 3350.

Description
Zusammensetzung
Wirkstoffe
Medroxyprogesteroni acetas.
Hilfsstoffe
Polysorbatum 80, Macrogolum 3350, Natrii chloridum, Methylis parahydroxybenzoas, Propylis parahydroxybenzoas, Aqua ad iniectabilia q.s. ad suspensionem pro 1 ml.
Darreichungsform und Wirkstoffmenge pro Einheit
Injektionssuspension
Einwegspritzen zu 150 mg/1 ml.
Indikationen/Anwendungsmöglichkeiten
- Kontrazeption; Depo-Provera 150 soll langfristig (d.h. länger als zwei Jahre) nur zur Empfängnisverhütung eingesetzt werden, wenn die Verwendung anderer Kontrazeptiva nicht möglich ist.
- Menopausale vasomotorische Störungen bei Patientinnen, bei denen Östrogene kontraindiziert sind.
Da bei Frauen, die langfristig mit Medroxyprogesteronacetat-Injektionen behandelt werden, die Gefahr einer Verringerung der Knochenmineraldichte (BMD = Bone Mineral Density) besteht (siehe Rubrik «Warnhinweise und Vorsichtsmassnahmen»), müssen die Risiken und der Nutzen der Behandlung sorgfältig abgewogen werden.
Dosierung/Anwendung
Die Depo-Provera 150 Injektionssuspension wird direkt tief i.m. üblicherweise in den M. gluteus oder M. deltoideus injiziert. Sie muss vor Gebrauch kräftig geschüttelt werden, um eine gleichmässige Verteilung des Wirkstoffes in der Suspension sicherzustellen.
Kontrazeption
1 Einwegspritze Depo-Provera 150 (150 mg) wird alle 12 Wochen verabreicht.
Beginn der Verabreichung:
Wenn vorgängig (im letzten Monat) kein hormonales Kontrazeptivum angewendet wurde:
Die Depo-Provera 150 Injektion sollte am Tag 1 des natürlichen Zyklus der Frau vorgenommen werden, wobei als Tag 1 der erste Tag ihrer Menstruation gezählt wird. Die Injektion kann auch an den Tagen 2 bis 5 erfolgen; in diesem Fall empfiehlt es sich jedoch, während 7 Tagen ein zusätzliches barrierebildendes Kontrazeptivum zu benutzen.
Wechsel von einem kombinierten hormonalen Kontrazeptivum (d.h. kombiniertem oralem Kontrazeptivum, Vaginalring oder transdermalem Patch):
Die Depo-Provera 150 Injektion sollte am Tag nach der Einnahme der letzten wirkstoffhaltigen Tablette des kombinierten oralen Kontrazeptivums erfolgen. In diesem Fall ist kein zusätzliches barrierebildendes Kontrazeptivum notwendig. Wenn ein Vaginalring oder ein transdermaler Patch angewendet wurde, sollte die Injektion am Tag der Entfernung erfolgen.
Wechsel von einem Gestagen-Mono-Kontrazeptivum (Minipille, Implantat, gestagenabgebendes IUD):
Bei Einnahme der Minipille kann die Injektion von Depo-Provera 150 an jedem beliebigen Tag erfolgen. Bei Wechsel von einem Injektionspräparat, Implantat oder Gestagen-abgebenden IUD sollte dies am Tage der Fälligkeit der nächsten Injektion bzw. des Entfernens des bisherigen Implantates bzw. des Gestagen-abgebenden IUD erfolgen. In all diesen Fällen ist während 7 Tagen zusätzlich ein barrierebildendes Kontrazeptivum zu benutzen.
Anwendung nach Abort im ersten Trimenon:
Depo-Provera 150 sollte unverzüglich injiziert werden.
Anwendung nach der Entbindung oder Abort im zweiten Trimenon:
Depo-Provera 150 sollte 21-28 Tage nach der Geburt oder dem Abort im zweiten Trimester injiziert werden. Wird die Injektion später verabreicht, sollte die Frau dazu angehalten werden, während der ersten 7 Tage nach der Injektion zusätzlich ein barrierebildendes Kontrazeptivum zu benutzen. Hat bereits Geschlechtsverkehr stattgefunden, sollte vor der Injektion eine Schwangerschaft ausgeschlossen oder die erste natürliche Menstruation der Frau abgewartet werden.
Vorgehen bei Vergessen der Injektion:
Wurde der Zeitraum zwischen den Injektionen über 3 Monate (>13 Wochen) hinaus verlängert und fand in der Zwischenzeit keine spontane Menstruation statt, so muss vor der nächsten Injektion ein Schwangerschaftstest durchgeführt werden.
Dauer der kontrazeptiven Wirkung:
Die Frauen sollen darüber aufgeklärt werden, dass auf Grund der langanhaltenden Wirkung von Depo‑Provera 150 eine Schwangerschaft in vielen Fällen erst mehrere Monate nach Absetzen der Behandlung zu erwarten ist. Etwa die Hälfte der Frauen mit Kinderwunsch wurden innerhalb von 10 Monaten, etwa zwei Drittel innerhalb von 12 Monaten, etwa 83% innerhalb von 15 Monaten und etwa 93% innerhalb von 18 Monaten nach der letzten Injektion schwanger. Dabei tritt eine Schwangerschaft bei Frauen mit normalem Körpergewicht im Allgemeinen rascher ein als bei solchen mit Übergewicht.
Menopausale vasomotorische Störungen bei Kontraindikation für Östrogene
Es wird alle 12 Wochen 1 Einwegspritze Depo-Provera 150 (150 mg) verabreicht.
Bei der Behandlung von postmenopausalen Frauen mit Östrogen/Gestagen soll abhängig von Nutzen und Risiko für die Patientin immer die niedrigste wirksame Dosierung angewendet und so kurz als möglich behandelt werden (siehe «Warnhinweise und Vorsichtsmassnahmen»). Die Anwendung soll regelmässig neu beurteilt werden.
Spezielle Dosierungsanweisungen
Patientinnen mit Leberfunktionsstörungen
Depo-Provera 150 darf bei Frauen mit Leberfunktionsstörungen nicht angewendet werden (siehe «Kontraindikationen»).
Patientinnen mit Nierenfunktionsstörungen
Depo-Provera 150 ist bei Frauen mit Niereninsuffizienz nicht untersucht. Da Medroxyprogesteron nur zu einem geringen Anteil renal eliminiert wird, ist bei leicht- bis mässiggradiger Niereninsuffizienz wahrscheinlich keine Dosisanpassung erforderlich. Bei schwerer Niereninsuffizienz sollte die Behandlung mit Vorsicht erfolgen.
Ältere Patientinnen
Eine Dosisanpassung in Abhängigkeit vom Alter ist nicht erforderlich.
Kinder und Jugendliche
Für eine Anwendung von Depo-Provera vor der Menarche besteht keine Indikation. Depo-Provera sollte bei Jugendlichen und jungen Frauen aufgrund der unbekannten Langzeitfolgen der unter Medroxyprogesteronacetat beobachteten BMD-Reduktion nicht angewendet werden. Es ist nicht bekannt, ob die Anwendung von Depot-Medroxyprogesteronacetat bei jugendlichen Frauen zu einer Verringerung des Knochenhöchstwertes und zu einem Risikoanstieg für osteoporotische Frakturen im späteren Leben führen könnte.
Kontraindikationen
- Thrombophlebitis, thromboembolische Störungen sowie Erkrankungen mit erhöhtem Risiko für solche Ereignisse wie Herzklappenerkrankungen, Endokarditis, Herzinsuffizienz, cerebrale Durchblutungsstörungen, Apoplexie (aktiv oder in der Anamnese), Artherosklerose und Langzeit-Immobilisation (durch Operation oder Krankheit)
- nachgewiesene oder vermutete Neoplasien der Brust oder der Geschlechtsorgane (gestagenabhängige Tumore)
- Vaginalblutungen ungeklärter Ursache
- Leberfunktionsstörungen
- Porphyrie
- vermutete oder bestehende Schwangerschaft
- Fehlgeburt oder unvollständiger Abort
- Überempfindlichkeit gegenüber Medroxyprogesteronacetat oder einem der Hilfsstoffe.
Warnhinweise und Vorsichtsmassnahmen
Anamnese und medizinische Untersuchung
Vor der ersten Anwendung sowie regelmässig während der Anwendung sollten Nutzen und Risiko der Therapie für die Patientin gegeneinander abgewogen werden. Hierzu gehört eine umfassende Anamnese (einschliesslich Familienanamnese) und eine allgemeine und gynäkologische Untersuchung. Die Frequenz und Art dieser Untersuchungen sollten gemäss den schweizerischen gynäkologischen Guidelines und unter Berücksichtigung individueller Gesichtspunkte erfolgen. Diese sollten im Allgemeinen die Untersuchung von Blutdruck, Mammae, Abdomen und Beckenorganen einschliesslich routinemässiger Zervixzytologie umfassen.
Insbesondere sind die Kontraindikationen und Vorsichtsmassnahmen zu beachten.
Störungen im Blutungsmuster, wie z.B. Oligomenorrhoe oder Amenorrhoe, sollten vor der Verschreibung von Depo-Provera 150 abgeklärt werden.
Beim Vorliegen eines der im Folgenden beschriebenen Umstände muss der Nutzen der Anwendung von Gestagenen individuell gegen die möglichen Risiken abgewogen und mit der Frau vor deren Entscheid zur Verwendung von Depo-Provera 150 besprochen werden. Die Frau muss dazu aufgefordert werden, ihren Arzt zu unterrichten, falls einer oder mehrere der nachstehend aufgeführten Umstände erstmalig auftreten oder sich verschlimmern sollten.
Einfluss auf den Knochen
Medroxyprogesteronacetat (MPA)-Injektionen verringern den Östrogenspiegel im Serum. Mehrere klinische und epidemiologische Studien fanden sowohl bei Erwachsenen als auch bei jugendlichen Anwenderinnen von Depot-MPA einen statistisch signifikanten Knochenmineraldichte (BMD)-Verlust (siehe «Eigenschaften/Wirkungen»). Dieser war nicht in allen Fällen nach dem Absetzen vollständig reversibel. Während der Anwendung von MPA und in den ersten Jahren danach ging die Reduktion der BMD nicht mit einer erhöhten Frakturrate einher. Es ist jedoch nicht bekannt, ob die beobachtete Reduktion der BMD langfristig ein erhöhtes Risiko für Frakturen zur Folge haben könnte.
Der BMD-Verlust ist in der Adoleszenz und dem frühen Erwachsenenalter von besonderer Bedeutung, da dies die entscheidende Phase für das Knochenwachstum ist. Es ist nicht bekannt, ob MPA-Injektionen bei Jugendlichen und jungen Erwachsenen die maximale Knochenmasse verringern und das Risiko für spätere osteoporotische Frakturen erhöhen können.
Der BMD-Verlust nimmt mit der Dauer der Behandlung zu. Depo-Provera 150 soll daher langfristig (d.h. länger als zwei Jahre) nur zur Empfängnisverhütung eingesetzt werden, wenn die Verwendung anderer Kontrazeptiva nicht möglich ist. Bei einer Langzeitbehandlung mit MPA-Injektionen sollte die Knochenmineraldichte gemessen werden. Die Auswertung der BMD-Messung bei Jugendlichen sollte das Alter und die Skelettreife miteinbeziehen.
Bei Frauen mit Risikofaktoren für eine Osteoporose (z.B. Knochenstoffwechselerkrankungen, chronischer Alkohol- bzw. Nikotinabusus, Anorexia nervosa, ausgeprägtes Osteoporoserisiko in der Familienanamnese oder Langzeitbehandlung mit anderen Arzneimitteln, die die Knochendichte verringern können, z.B. Antikonvulsiva oder Kortikosteroide) können MPA-Injektionen das Risiko zusätzlich erhöhen, und es sollte die Anwendung anderer Kontrazeptiva in Betracht gezogen werden.
Es wird empfohlen, bei allen Frauen auf eine ausreichende Kalzium- und Vitamin-D-Versorgung zu achten.
Die erwähnten Vorsichtsmassnahmen gelten auch für Frauen, die Depo-Provera 150 zur Behandlung von menopausalen vasomotorischen Störungen erhalten, da eine negative Wirkung von MPA auf den Knochenmineralstoffwechsel auch in dieser Altersgruppe anzunehmen ist.
Thromboembolische Erkrankungen
Epidemiologische Studien über den Langzeiteffekt einer kombinierten Hormonersatztherapie bei postmenopausalen Frauen zeigen ein erhöhtes Risiko für venöse und arterielle thromboembolische Ereignisse wie tiefe Venenthrombose, Lungenembolie, Myokardinfarkt und Schlaganfall. Die Übertragbarkeit der Befunde der nachfolgend genannten Studien mit Östrogen-Gestagen-Kombinationen auf eine Monotherapie mit Medroxyprogesteronacetat ist unbekannt.
- Koronare Herzkrankheit: Zwei grosse klinische Studien zeigten insgesamt keinen günstigen Effekt in der Primärprophylaxe (WHI CEE/MPA Substudy) und Sekundärprophylaxe (HERS: Heart and Estrogen/Progestin Replacement Study) kardiovaskulärer Ereignisse und ein möglicherweise erhöhtes Risiko für kardiovaskuläre Ereignisse gegenüber Placebo im ersten Jahr der Anwendung.
Der WHI Studienarm «CEE/MPA» zeigte ein erhöhtes Risiko für kardiovaskuläre Ereignisse (definiert als nichttödliche Myokardinfarkte und Tod durch koronare Herzkrankheit) bei Frauen, welche mit konjugierten Östrogenen (CEE) und Medroxyprogesteronacetat (MPA) behandelt wurden gegenüber Placebo (37 gegenüber 30 pro 10'000 Lebensjahre).
- Schlaganfall: Der WHI-Studienarm mit CEE/MPA zeigte ein erhöhtes Risiko für einen Schlaganfall bei Frauen, welche mit konjugierten Östrogenen (CEE) und Medroxyprogesteronacetat (MPA) behandelt wurden, gegenüber Placebo (29 gegenüber 21 pro 10'000 Lebensjahre). Ein erhöhtes Risiko wurde vom ersten Jahr der Behandlung an beobachtet und bestand über die gesamte Beobachtungsdauer.
- Venöse thromboembolische Erkrankungen: Der WHI-Studienarm mit CEE/MPA zeigte gegenüber Placebo bei Frauen, welche mit konjugierten Östrogenen (CEE) und Medroxyprogesteronacetat (MPA) behandelt wurden, eine Verdopplung der Zahl venöser thromboembolischer Ereignisse. Das erhöhte Risiko wurde vom ersten Jahr der Behandlung an beobachtet und dauerte über die gesamte Beobachtungsdauer.
Aus diesen Gründen sollte Depo-Provera 150 beim Auftreten einer Thrombose nicht mehr angewendet werden. Ebenso sollte Depo-Provera 150 während einer Langzeit-Immobilisation, bedingt durch Operation oder Krankheit, nicht verabreicht werden. Frauen, die in der Anamnese thromboembolische Erkrankungen aufweisen, sollten über die Möglichkeit des Wiederauftretens dieser Komplikationen informiert werden.
Brustkrebs
Das Risiko für Mammakarzinome steigt mit dem Alter. Die Anwendung kombinierter Östrogene/Gestagene durch postmenopausale Frauen erhöht das Risiko der Diagnose eines Mammakarzinoms. Die WHI-Studie (Studienarm mit CEE/MPA) zeigte, dass das Risiko, an Brustkrebs zu erkranken, mit der Dauer der Hormontherapie zunimmt und nach Absetzen der Hormonpräparate kontinuierlich innerhalb von 10 Jahren abnimmt.
Frauen, welche ein kombiniertes hormonales Kontrazeptivum (CHC) anwenden, haben einer Metaanalyse von 54 epidemiologischen Studien zufolge im Vergleich zu Nicht-Anwenderinnen ein geringfügig erhöhtes relatives Risiko (RR=1.24) für die Diagnose eines Mammakarzinoms. Nach Absetzen der CHC nimmt das erhöhte Risiko graduell ab und ist nach 10 Jahren nicht mehr nachweisbar. Da Mammakarzinome vor dem 40. Lebensjahr selten sind, ist bei Frauen, die ein CHC anwenden oder bis vor kurzem angewendet haben, die zusätzlich diagnostizierte Anzahl an Mammakarzinomen im Verhältnis zum Lebensrisiko, ein Mammakarzinom zu entwickeln, gering. Diese Studien liefern keine Hinweise auf eine Kausalität. Bei Frauen, die ein CHC angewendet haben, waren die Mammakarzinome zum Zeitpunkt der Diagnosestellung tendenziell weniger weit fortgeschritten als bei Frauen, die nie ein CHC angewendet hatten. Der Grund für das erhöhte Risiko bei den Hormon-Anwenderinnen könnte eine frühzeitige Diagnose, biologische Effekte der Präparate oder eine Kombination von beidem sein.
Das Risiko für Anwenderinnen von Gestagen-Mono-Präparaten ist möglicherweise jenem bei Anwenderinnen kombinierter Östrogen-Gestagen-Präparate vergleichbar, die zurzeit vorhandenen Daten lassen jedoch keine abschliessende Risiko-Beurteilung zu, und die vorliegenden epidemiologischen Studien lieferten widersprüchliche Resultate. Bei Frauen, welche aktuell oder in den letzten Jahren mit Depot-MPA behandelt worden waren, wurde ein erhöhtes relatives Risiko (2.0) für Mammakarzinome gezeigt.
Solange ein biologischer Effekt als mögliche Ursache für die beobachtete Risikoerhöhung nicht ausgeschlossen werden kann, sollte bei Frauen mit Vorliegen von Risikofaktoren für ein Mammakarzinom (z.B. entsprechender Familienanamnese) eine individuelle Nutzen-Risiko-Analyse durchgeführt werden.
Ovarialkarzinom
Mehrere epidemiologische Studien deuten darauf hin, dass eine menopausale Hormontherapie mit einem erhöhten Risiko für die Entwicklung eines epithelialen Ovarialkarzinomes verbunden sein könnte. Eine Risikoerhöhung wurde sowohl für eine Östrogen-Monotherapie als auch für eine kombinierte Hormonersatztherapie gefunden. Während die meisten Studien eine Risikoerhöhung erst bei einer Langzeitanwendung (d.h. mindestens 5 Jahre) zeigten, fand sich in einer 2015 publizierten Metaanalyse (unter Berücksichtigung von insgesamt 17 prospektiven und 35 retrospektiven Studien) kein solcher Zusammenhang mit der Anwendungsdauer.
In der prospektiven, randomisierten, Placebo-kontrollierten WHI-Studie fand sich eine statistisch nicht signifikante Risikoerhöhung (HR 1.41; 95%-KI 0.75-2.66).
Da Ovarialkarzinome sehr viel seltener sind als Brustkrebs, ist die absolute Risikoerhöhung bei Frauen, welche eine menopausale Hormontherapie anwenden oder bis vor kurzem angewendet haben, gering.
In wie weit diese Ergebnisse auch auf eine Gestagen-Monotherapie übertragbar sind, ist nicht bekannt.
Depressive Störungen
Depressionen bzw. depressive Verstimmungen sind als mögliche unerwünschte Wirkungen bei der Anwendung von Sexualhormonen, einschliesslich hormonaler Kontrazeptiva, bekannt (s.a. Rubrik «Unerwünschte Wirkungen»). Solche Störungen können bereits kurz nach Beginn der Behandlung auftreten. Eine Depression kann schwerwiegend verlaufen und stellt einen Risikofaktor für Suizide bzw. suizidales Verhalten dar. Anwenderinnen hormonaler Kontrazeptiva sollen daher über mögliche Symptome depressiver Störungen informiert werden. Der Anwenderin soll dringend geraten werden, sich umgehend an einen Arzt/eine Ärztin zu wenden, falls sie unter der Anwendung des Kontrazeptivums Stimmungsschwankungen oder andere Symptome einer Depression bemerkt. Patientinnen mit Depressionen in der Anamnese müssen während der Behandlung sorgfältig beobachtet werden. Sollten unter der Behandlung mit Depo‑Provera 150 schwere Depressionen auftreten, so ist das Präparat abzusetzen.
Demenz
Die WHIMS (Women's Health Initiative Memory Study, ein Studienarm der WHI) zeigte unter konjugiertem Östrogen (CEE) alleine oder in Kombination mit Medroxyprogesteronacetat (MPA) für postmenopausale Frauen ab dem Alter 65 von Jahren ein erhöhtes Risiko für das Auftreten einer wahrscheinlichen Demenz oder einer milden kognitiven Beeinträchtigung.
Die Anwendung einer Hormontherapie zur Prävention einer Demenz bzw. von kognitiven Beeinträchtigungen wird daher nicht empfohlen. Es ist nicht bekannt, in wie weit diese unter einer kombinierten HRT beobachteten Befunde auch für eine Monotherapie mit Medroxyprogesteronacetat relevant sind.
Diabetes
Gestagene können die periphere Insulinresistenz und die Glukosetoleranz beeinflussen. Die vorliegenden Daten ergeben aber keine Hinweise, dass bei Diabetikerinnen unter Anwendung eines Gestagen-Monopräparates eine Änderung des Therapieschemas erforderlich ist. Trotzdem sollten Diabetikerinnen in den ersten Monaten nach der Injektion von Depo-Provera 150 sorgfältig überwacht werden.
Flüssigkeitsretention
Die Behandlung mit Gestagenen kann zu Flüssigkeitsretention und Gewichtszunahme führen. Patientinnen mit vorbestehenden Erkrankungen, die dadurch verschlimmert werden können (wie z.B. Asthma, Migräne, Herz- oder Nierenfunktionsstörungen, Epilepsie), müssen sorgfältig überwacht werden.
Weitere Vorsichtsmassnahmen
- Kontrollierte Langzeitbeobachtungen von Anwenderinnen von Depo‑Provera 150 zur Kontrazeption ergaben kein erhöhtes Risiko für Leber- oder Zervix-Karzinome sowie einen verlängerten, protektiven Effekt für eine Reduktion des Risikos für ein Endometriumkarzinom.
- Die Behandlung mit Depo-Provera 150 kann bei prämenopausalen Frauen das Eintreten des Klimakteriums verschleiern.
- Wie bei allen niedrigdosierten hormonalen Kontrazeptiva kann eine Follikelreifung auftreten, und der Follikel kann gelegentlich grösser werden, als dies bei einem normalen Zyklus der Fall ist. Im Allgemeinen verschwinden diese vergrösserten Follikel spontan. Sie sind oft asymptomatisch, werden jedoch in einigen Fällen mit leichten Abdominalschmerzen in Verbindung gebracht und bedingen in seltenen Fällen einen chirurgischen Eingriff.
- Der Einfluss einer Langzeitbehandlung mit Medroxyprogesteronacetat auf die Funktion von Hypophyse, Ovarien, Uterus, Nebennieren und Leber wurde nicht systematisch untersucht.
- Während der Verwendung von Gestagen-Mono-Präparaten kann es zu häufigeren oder länger anhaltenden Blutungen kommen. Blutungen können aber auch nur noch gelegentlich oder gar nicht mehr auftreten (siehe «Unerwünschte Wirkungen»). Dies kann die Frauen dazu veranlassen, diese Kontrazeptionsmethode abzulehnen. Die Akzeptanz der veränderten Blutungen kann verbessert werden, indem Frauen, die sich für Depo-Provera 150 entscheiden, diesbezüglich sorgfältig aufgeklärt werden. Falls sehr häufige oder unregelmässige Blutungen auftreten, sollte eine andere Kontrazeptionsmethode in Betracht gezogen werden. Bei persistierenden unregelmässigen Vaginalblutungen sollte eine Untersuchung zum Ausschluss maligner Erkrankungen erfolgen. Bei Amenorrhoe sollte ein Schwangerschaftstest durchgeführt werden.
- Über folgende Symptome bzw. Erkrankungen wurde sowohl während der Schwangerschaft als auch während der Anwendung von Sexualsteroiden berichtet, wobei ein Zusammenhang mit einer Gestagenanwendung nicht erwiesen ist: Ikterus und/oder Pruritus in Verbindung mit Cholestase, Cholelithiasis; Porphyrie; systemischer Lupus erythematodes; hämolytisch-urämisches Syndrom; Sydenham'sche Chorea; Herpes gestationis; otosklerosebedingter Gehörverlust.
- Gelegentlich kann ein Chloasma auftreten, speziell bei Frauen, die ein Chloasma gravidarum hatten. Frauen, die dazu neigen, sollten während der Verwendung von Depo-Provera 150 Sonnenlichtexposition und andere ultraviolette Strahlung meiden.
- Frauen, die gleichzeitig wegen Hyperlipidämie behandelt werden, sollten sorgfältig überwacht werden.
- Anwenderinnen von Depo-Provera 150 sollte empfohlen werden, auf übermässigen Alkohol‑ und Nikotinkonsum zu verzichten.
Alle Patientinnen, welchen ein hormonales Kontrazeptivum wie Depot-MPA verordnet wird, sollten darauf hingewiesen werden, dass dieses keinen Schutz vor einer HIV-Infektion oder vor anderen sexuell übertragbaren Infektionen bietet. Patientinnen aus entsprechenden Risikogruppen sollte zusätzlich zu Depo-Provera zu einem konsequenten Gebrauch von Kondomen geraten werden.
Es ist erwiesen, dass die regelmässige Einnahme von Folsäure vor und während einer Schwangerschaft zur Verhinderung von Neuralrohrdefekten (Spina bifida, Anencephalie) beiträgt. Deshalb wird bei Absetzen der hormonalen Kontrazeption allen Frauen, bei welchen eine Schwangerschaft möglich oder gewünscht ist, zusätzlich zu einer folsäurereichen Ernährung die kontinuierliche Einnahme von 0.4 mg Folsäure pro Tag (z.B. in Form eines Multivitaminpräparates) empfohlen.
Interaktionen
Pharmakokinetische Interaktionen
Einfluss anderer Arzneimittel auf die Pharmakokinetik von Medroxyprogesteronacetat
Medroxyprogesteronacetat wird in-vitro hauptsächlich mittels Hydroxylierung durch CYP3A4 metabolisiert.
CYP3A4-Induktoren: Die gleichzeitige Verabreichung von CYP3A4-Induktoren kann zu einer Reduktion der Plasmaspiegel von Medroxyprogesteronacetat und möglicherweise zu Durchbruchblutungen und/oder Schwangerschaften führen. Bei gleichzeitiger Verabreichung von Medroxyprogesteronacetat und Aminoglutethimid (Induktor von CYP3A4, CYP2C8/9 und CYP2C19) wurden die Medroxyprogesteronacetat-Plasmaspiegel um ca. 70% reduziert. Weitere Beispiele für CYP3A4-Induktoren sind Barbiturate, Bosentan, Carbamazepin, Felbamat, Modafinil, Oxcarbazepin, Phenytoin, Primidon, Rifabutin, Rifampicin, Topiramat und Johanniskraut-Präparate (Hypericum perforatum).
Proteaseinhibitoren wie Ritonavir oder Nelfinavir (einschliesslich deren Kombinationen) sind zwar als starke Inhibitoren von CYP3A4 bekannt, können jedoch bei gleichzeitiger Anwendung mit Steroidhormonen enzyminduzierende Eigenschaften aufweisen und dadurch die Plasmaspiegel von Östrogenen und Gestagenen ebenfalls reduzieren.
Darüber hinaus können auch Hemmer der nicht-nukleosidalen Reverse-Transkriptase (z.B. Efavirenz, Nevirapin) den Metabolismus von Gestagenen induzieren. Insbesondere wurde für Efavirenz eine entsprechende Interaktion mit verschiedenen Gestagenen gefunden, mit einer Reduktion der AUC um ≥50%. Auch für Inhibitoren der HIV/HCV-Protease (z.B. Boceprevir, Nelfinavir, Telaprevir) wurden Interaktionen mit Gestagenen beschrieben. Bei gleichzeitiger Gabe dieser Wirkstoffe kann es zu einer Erniedrigung oder Erhöhung der Gestagenspiegel kommen. Für Medroxyprogesteronacetat liegen zwar keine entsprechenden Daten vor; es muss jedoch mit ähnlichenen Interaktionen gerechnet werden.
Frauen, die kurzfristig mit einem der oben genannten oder einem anderen leberenzyminduzierenden Arzneimittel behandelt werden, sollten dazu angewiesen werden, zusätzlich zu Depo-Provera 150 vorübergehend, d.h. während der Verwendung der Begleitmedikation sowie während 28 Tagen nach deren Absetzen, ein barrierebildendes Kontrazeptivum zu verwenden.
Bei einer Langzeittherapie mit leberenzyminduzierenden Arzneimitteln sollten andere, nicht hormonale Kontrazeptionsmethoden gewählt werden.
CYP3A4-Inhibitoren: Auch wenn keine formalen Interaktionsstudien durchgeführt wurden, wird davon ausgegangen, dass die gleichzeitige Verabreichung von starken CYP3A4-Inhibitoren die Konzentration von Medroxyprogesteronacetat erhöht. Gleichzeitige Verabreichung mit starken CYP3A4-Inhibitoren (wie z.B. Itraconazol, Voriconazol, Clarithromycin, Atazanavir, Indinavir, Nelfinavir, Ritonavir, Saquinavir) soll deshalb vermieden werden.
Einfluss von Medroxyprogesteronacetat auf die Pharmakokinetik anderer Arzneimittel
Über eine leichte Reduktion der Plasma-Clearance von Warfarin, einem Substrat von CYP1A2, CYP2C9 und CYP3A4 nach wiederholten Dosen von 1000 mg Medroxyprogesteronacetat wurde berichtet. Die klinische Relevanz dieser Beobachtung ist für Depo-Provera 150 nicht bekannt.
Pharmakodynamische Interaktionen
Die gleichzeitige Gabe von Depo-Provera 150 und nicht-steroidalen antiinflammatorischen Arzneimitteln sowie Vasodilatatoren sollte wegen verstärkter Ödembildung überwacht werden.
Schwangerschaft/Stillzeit
Schwangerschaft
Depo-Provera ist bei schwangeren Frauen kontraindiziert. Vor Beginn der Behandlung ist eine Schwangerschaft auszuschliessen. Tritt unter der Anwendung eine Schwangerschaft ein oder wird eine solche vermutet, ist sofort der Arzt/die Ärztin zu konsultieren.
Einige Berichte deuten auf einen Zusammenhang zwischen einer Gestagen-Exposition im ersten Trimenon der Schwangerschaft und Missbildungen der Genitalien männlicher und weiblicher Feten hin. Ausserdem zeigte Medroxyprogesteronacetat im Tierversuch unerwünschte Wirkungen auf die Reproduktion (siehe «Präklinische Daten»).
Bei Kindern aus Schwangerschaften, die 1 bis 2 Monate nach Injektion von 150 mg Medroxyprogesteronacetat i.m. eintraten, wurde über ein reduziertes Geburtsgewicht berichtet. Das absolute Risiko ist jedoch gering, da Schwangerschaften unter Anwendung von 150 mg Medroxyprogesteronacetat i.m. ungewöhnlich sind. Untersuchungen an Kindern, die einer Medroxyprogesteronacetat-Exposition in-utero ausgesetzt waren und bis ins Jugendlichenalter nachverfolgt wurden, ergaben keine Hinweise auf Beeinträchtigungen ihrer Gesundheit oder ihrer physischen, intellektuellen, sexuellen oder sozialen Entwicklung.
In einer kontrollierten prospektiven Studie fand sich bei Neugeborenen, deren Mütter vor oder während der Schwangerschaft Depot-Medroxyprogesteronacetat erhalten hatten, eine leicht erhöhte Inzidenz von chromosomalen Defekten und Polydaktylie im Vergleich zu Neugeborenen, deren Mütter orale Kontrazeptiva oder keinerlei Kontrazeptiva verwendeten. Andere Studien konnten diesen Befund nicht bestätigen. Andere kongenitale Anomalien, die typischerweise mit einer Gestagenexposition assoziiert werden (wie Neuralrohrdefekte, Herzfehler oder Fehlbildungen der Extremitäten), wurden nicht beobachtet.
Bei Anwendung von Depo-Provera während der Schwangerschaft oder im Falle, dass die Patientin während der Anwendung schwanger wird, muss sie umgehend über das potentielle Risiko für den Foetus aufgeklärt werden.
Stillzeit
Bei stillenden Müttern, die mit 150 mg Medroxyprogesteronacetat i.m. behandelt wurden, waren Zusammensetzung, Qualität und Menge der Milch nicht beeinträchtigt. Geringe Mengen des Wirkstoffes und seiner Metaboliten wurden in der Muttermilch nachgewiesen. Neugeborene und Kinder, die Medroxyprogesteronacetat über die Muttermilch ausgesetzt waren, wurden bezüglich Entwicklung und Verhalten bis zur Pubertät untersucht. Es wurden keine negativen Effekte festgestellt. Depo-Provera kann daher während der Stillzeit angewendet werden. In diesem Fall sollten Wachstum und Entwicklung des Kindes jedoch sorgfältig beobachtet werden.
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von Maschinen
Es wurden keine diesbezüglichen Studien durchgeführt. Bei einer Behandlung mit Medroxyprogesteronacetat können Schläfrigkeit, Müdigkeit und Schwindel auftreten (vgl. «Unerwünschte Wirkungen»), daher ist beim Lenken von Fahrzeugen und Bedienen von Maschinen Vorsicht geboten.
Unerwünschte Wirkungen
Die schwerwiegendsten unerwünschten Wirkungen im Zusammenhang mit der Anwendung hormonaler Kontrazeptiva sind in der Rubrik «Warnhinweise und Vorsichtsmassnahmen» beschrieben (siehe dort).
Nachfolgend sind die unerwünschten Wirkungen nach Organsystem (MedDRA) und Häufigkeit aufgeführt, welche in klinischen Studien mit MPA-Injektionen oder während der Marktüberwachung von Depo-Provera 150 beobachtet wurden. Die in den Studien am häufigsten gemeldeten unerwünschten Wirkungen waren Gewichtszunahme, Blutungsstörungen und Kopfschmerzen.
Reaktionen an der Applikationsstelle wurden insgesamt bei ca. 0.1% der Patientinnen berichtet.
Häufigkeitsangaben
«Sehr häufig» (≥1/10), «häufig» (≥1/100, <1/10), «gelegentlich» (≥1/1000, <1/100), «selten» (≥1/10'000, <1/1000), «sehr selten» (<1/10'000), «nicht bekannt» (basierend überwiegend auf Spontanmeldungen aus der Marktüberwachung, genaue Häufigkeit kann nicht abgeschätzt werden).
Erkrankungen des Immunsystems
Gelegentlich: Überempfindlichkeitsreaktionen.
Selten: anaphylaktische Reaktionen, anaphylaktoide Reaktionen, Angioödem.
Endokrine Erkrankungen
Selten: cushingoide Symptomatik.
Stoffwechsel- und Ernährungsstörungen
Sehr häufig: Gewichtszunahme (69%).
Häufig: Flüssigkeitsretention.
Psychiatrische Erkrankungen
Sehr häufig: Nervosität (10.8%).
Häufig: verminderte Libido, Depression.
Gelegentlich: gesteigerte Libido.
Erkrankungen des Nervensystems
Sehr häufig: Kopfschmerzen (16.5%).
Häufig: Schwindel, Schlaflosigkeit.
Gelegentlich: Schläfrigkeit, Krampfanfall.
Herz- und Gefässerkrankungen
Häufig: Hitzewallungen.
Selten: venöse und arterielle thromboembolische Ereignisse (wie tiefe Venenthrombose, Lungenembolie, Koronararterienverschluss, zerebrovaskuläre Ereignisse, Thrombosen von Retinagefässen, Thrombosen von Mesenterialgefässen), Thrombophlebitis.
Erkrankungen des Gastrointestinaltrakts
Sehr häufig: Abdominale Schmerzen/Beschwerden (11.2%).
Häufig: Übelkeit, aufgeblähtes Abdomen.
Gelegentlich: Erbrechen.
Affektionen der Leber und Gallenblase
Selten: Cholestatischer Ikterus.
Erkrankungen der Haut und des Unterhautzellgewebes
Häufig: Rash, Akne, Alopezie.
Gelegentlich: Pruritus, Chloasma, Hirsutismus, Urtikaria.
Skelettmuskulatur-, Bindegewebs- und Knochenerkrankungen
Sehr häufig: Verringerung der Knochenmineraldichte (15.1%).
Häufig: Rückenschmerzen, Muskelkrämpfe.
Selten: Arthralgien, Osteoporose.
Erkrankungen der Geschlechtsorgane und der Brustdrüse
Sehr häufig: Amenorrhoe (>50%), Durchbruchblutungen (25.9%), unregelmässige Blutungen (25.9%).
Häufig: Fluor vaginalis, Spannungsgefühl in der Brust bzw. vermehrte Brustempfindlichkeit.
Gelegentlich: Unterleibsschmerzen, Galaktorrhoe.
Selten: Vaginitis, verlängerte Anovulation, Erosion der Cervix uteri, histologische Veränderungen an Uterus und Ovar.
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort
Häufig: Asthenie, Ödeme.
Gelegentlich: Schmerzen.
Selten: Reaktionen an der Injektionsstelle (wie Hautverfärbung, Schmerzen/Empfindlichkeit, Knötchen/Beule oder persistierende Atrophie/Dellen- und Grübchenbildung), Lipodystrophie an der Injektionsstelle, Müdigkeit, Fieber.
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von grosser Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdacht einer neuen oder schwerwiegenden Nebenwirkung über das Online-Portal ElViS (Electronic Vigilance System) anzuzeigen. Informationen dazu finden Sie unter www.swissmedic.ch.
Überdosierung
Bisher wurden keine Symptome einer akuten Überdosierung mit Depo‑Provera 150 beobachtet. Bei Patienten unter oralen Medroxyprogesteronacetat‑Dosen, wie sie zur Behandlung von Neoplasmen eingesetzt werden (über 400 mg/Tag), traten gelegentlich cushingoide Symptome auf.
Eigenschaften/Wirkungen
ATC-Code
G03AC06/G03DA02
Wirkungsmechanismus
Der Wirkstoff von Depo‑Provera 150 ist Medroxyprogesteronacetat, ein Derivat des endogenen Gestagens Progesteron. Medroxyprogesteronacetat hat neben gestagenen auch androgene, antiöstrogene, antigonadotrope und adrenokortikoide Eigenschaften.
Pharmakodynamik
Medroxyprogesteronacetat hemmt die Hypothalamus-Hypophysen-Gonaden-Achse und verhindert dadurch die Follikelreifung und Ovulation. Gleichzeitig wird der Zervixschleim so verändert, dass keine Spermienpenetration und –aszension mehr möglich ist.
Bei Frauen mit adäquater Östrogenproduktion wandelt Medroxyprogesteronacetat das Endometrium von der proliferativen in die sekretorische Phase um.
Klinische Wirksamkeit
Bei kontinuierlicher Verabreichung von Medroxyprogesteronacetat als intramuskuläre Injektionssuspension zur Kontrazeption beträgt der Pearl-Index 0.3.
Medroxyprogesteronacetat hat einen günstigen Einfluss auf vasomotorische Störungen wie Hitzewallungen und Schweissausbrüche im Klimakterium.
Klinische Sicherheit
Die Langzeitanwendung von Depo-Provera 150 kann die Entwicklung einer Osteoporose begünstigen (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Der Einfluss von Depot-MPA (150 mg i.m. alle 12 Wochen) auf die Knochenmineraldichte (BMD) wurde in zwei klinischen Studien untersucht.
In einer prospektiven, nicht-randomisierten Studie an insgesamt n=608 erwachsenen Frauen im gebärfähigen Alter wurde die BMD an Lendenwirbelsäule (LWS) und Femur zu verschiedenen Zeitpunkten bestimmt und verglichen zwischen Anwenderinnen von Depot-MPA und Frauen ohne hormonale Kontrazeption. Nur 42 Frauen im Depot-MPA-Arm wurden dabei über die gesamte vorgesehene Dauer von 5 Jahren behandelt. Unter Depot-MPA fand sich eine durchschnittliche Reduktion der BMD um 5-6%, während in der Kontrollgruppe keine statistisch signifikanten Veränderungen der BMD beobachtet wurden. Eine Reduktion der BMD wurde insbesondere während der ersten beiden Anwendungsjahre nachgewiesen, während die Knochendichte danach nur noch geringfügig weiter abnahm. So lag die Reduktion der mittleren BMD an der LWS nach 1, 2, 3, 4 und 5 Jahren bei 2.86%, 4.11%, 4.89%, 4.93% bzw. 5.38%. Die Befunde an Oberschenkelhals und gesamter Hüfte waren ähnlich.
Nach dem Absetzen von Depot-MPA kam es zu einer teilweisen Erholung der BMD. Zwei Jahre nach Behandlungsende war sie an LWS und Hüfte gegenüber dem Ausgangswert vor Therapiebeginn noch um 2.1% reduziert. Eine längere Behandlungsdauer wurde mit einer langsameren Erholung der BMD in Zusammenhang gebracht.
In einer offenen klinischen Studie an insgesamt n=389 Jugendlichen im Alter von 12-18 Jahren wurde ebenfalls die BMD an LWS, Hüfte und Schenkelhals bestimmt und verglichen zwischen Anwenderinnen von Depot-MPA und Jugendlichen ohne hormonale Kontrazeption. Die Mädchen im Depot-MPA-Arm erhielten durchschnittlich 9 Injektionen. 114 Jugendliche wurden dabei über die gesamte vorgesehene Dauer von 240 Wochen kontinuierlich mit Depot-MPA behandelt. Auch hier fand sich eine signifikante Abnahme der BMD gegen über dem Ausgangswert, während bei unbehandelten Jugendlichen die Knochendichte im selben Zeitraum erwartungsgemäss zunahm. Wie bei Erwachsenen fand sich die stärkste Reduktion während der ersten beiden Anwendungsjahre, während die BMD danach nur noch geringfügig weiter abnahm, wobei die Reduktion an Hüfte und Schenkelhals stärker war als an der LWS. An der Hüfte lag die Reduktion der mittleren BMD nach 60, 120 und 240 Wochen bei 2.8%, 5.4% bzw. 6.4%.
Die Probandinnen wurden nach Absetzen von Depot-MPA über bis zu 240 Wochen nachbeobachtet. Während des Follow-up kam es zu einer Erholung der BMD. Die durchschnittliche Zeitdauer, bis der jeweilige Ausgangswert wieder erreicht war, lag dabei zwischen 1.2 Jahren an der LWS und 4.6 Jahren an der Hüfte. Wie bei Erwachsenen, so wurde auch hier eine längere Anwendungsdauer mit einer langsameren Regeneration in Verbindung gebracht. Ausserdem erfolgte die Erholung der BMD bei Raucherinnen langsamer als bei Nichtraucherinnen.
In einer retrospektiven Kohortenstudie (n=41'876) an Daten der «General Practice Research Database» (GPRD) war während der im Durchschnitt fünfjährigen Beobachtungsdauer das Risiko von Knochenfrakturen bei Anwenderinnen von Depot-MPA höher als bei Nicht-Anwenderinnen (incidence rate ratio 1.41; 95%-Konfidenzintervall 1.35-1.47). Es ist nicht bekannt, ob das erhöhte Risiko auf Depot-MPA oder aber auf Unterschiede in Lebensstil-Faktoren zurückzuführen ist, welche ebenfalls einen Einfluss auf das Frakturrisiko haben. Innerhalb der Gruppe der Anwenderinnen von Depot-MPA war das Frakturrisiko nach Beginn der Anwendung nicht signifikant höher als vor Behandlungsbeginn (RR 1.08; 95%-KI: 0.92, 1.26). Die Studie ermöglicht keine Aussage darüber, ob die Anwendung von Depot-MPA einen Einfluss auf die Frakturrate später im Leben haben könnte.
In einer publizierten Querschnitts-Studie (Watson et al. 2006) wurde das Frakturrisiko unter Depot-MPA spezifisch in einer Population von Frauen im gebärfähigen Alter mit «developmental disabilities» (z.B. Zerebralparese, mentale Retardierung, Epilepsie, Autismus) untersucht (d.h. einer Population mit bereits erhöhtem Frakturrisiko). In dieser Studie fand sich für (aktuelle oder frühere) Anwenderinnen von Depot-MPA ein signifikant erhöhtes Risiko für osteoporotische Frakturen (OR=2.4; 95%-KI 1.3-4.4).
Pharmakokinetik
Absorption
Nach intramuskulärer Verabreichung wird Medroxyprogesteronacetat langsam aus dem Gewebe absorbiert und erreicht Plasmaspiegel-Spitzenwerte nach durchschnittlich 4 bis 20 Tagen. Der Serumspiegel von Medroxyprogesteronacetat nimmt dann allmählich ab und bleibt nach Verabreichung einer Dosis von 150 mg während zwei bis drei Monaten relativ konstant bei 1 ng/ml. Nach einmaliger Verabreichung kann der Wirkstoff noch während 7-9 Monaten in der Zirkulation nachgewiesen werden.
Distribution
Medroxyprogesteronacetat wird zu etwa 90-95% an Plasmaproteine gebunden. Das Verteilungsvolumen beträgt 20±3 l. Medroxyprogesteronacetat passiert die Blut-Hirn-Schranke und die Plazentaschranke und tritt in die Muttermilch über.
Metabolismus
Medroxyprogesteronacetat wird in der Leber weitgehend metabolisiert. Die Bildung von hydroxylierten und demethylierten Metaboliten erfolgt über CYP3A. Ferner findet eine Konjugation mit Glucuronsäure und Sulfat statt.
Elimination
Die Elimination erfolgt vorwiegend in Form von Konjugaten mit dem Urin. Nur ca. 1% der Dosis wird unverändert eliminiert.
Die terminale Halbwertszeit nach einmaliger intramuskulärer Verabreichung beträgt ca. 6 Wochen. Es besteht ein unbedeutender enterohepatischer Kreislauf.
Kinetik spezieller Patientengruppen
Pharmakokinetische Daten bei Kindern und Jugendlichen, bei älteren Patientinnen oder bei Patientinnen mit Leber- und/oder Nierenfunktionsstörungen liegen nicht vor.
Präklinische Daten
Präklinische Untersuchungen mit Medroxyprogesteronacetat zur Toxizität nach wiederholter Gabe, zur Genotoxizität und zum karzinogenen Potential ergaben keine eindeutigen Hinweise auf besondere Risiken für den Menschen.
Gestagenartige Substanzen zeigten in Reproduktionsstudien bei Tieren einen embryoletalen Effekt. In Tierversuchen zeigten hohen Dosen von Medroxyprogesteronacetat eine virilisierende Wirkung auf weibliche Foeten und eine feminisierende Wirkung auf männliche Foeten.
Reproduktionstoxikologische Studien in Ratten, Mäusen und Kaninchen ergaben keinen Hinweis auf eine teratogene Wirkung. Für Risiken beim Menschen siehe Rubrik «Schwangerschaft/Stillzeit».
Sonstige Hinweise
Beeinflussung diagnostischer Methoden
Die folgenden Labortests können durch die Anwendung von Depo‑Provera 150 beeinträchtigt werden:
Gonadotropin-, Progesteron-, Östrogen-, Hydrocortison-Plasmakonzentrationen, Pregnandiol-Urinspiegel, Glukosetoleranz-, Schilddrüsenfunktions-, Metyrapon-Test, Prothrombin sowie Gerinnungsfaktoren VII, VIII, IX und X.
Bei der Einsendung von Mamma-Biopsien sowie endometrialer oder endozervikaler Gewebsproben muss der Pathologe über die Gestagenbehandlung informiert werden.
Haltbarkeit
Das Arzneimittel darf nur bis zu dem auf der Packung mit «EXP» bezeichneten Datum verwendet werden.
Das Präparat ist zur einmaligen Entnahme vorgesehen. Nach Öffnen des Behältnisses ist der Inhalt sofort zu verwenden, allfällige Reste sind zu verwerfen.
Besondere Lagerungshinweise
Nicht über 25 °C lagern. Nicht im Kühlschrank lagern, nicht einfrieren. Ausser Reichweite von Kindern aufbewahren.
Zulassungsnummer
30774 (Swissmedic).
Zulassungsinhaberin
Pfizer AG, Zürich.
Stand der Information
Juni 2020.
LLD V024
Composizione
Principi attivi
Medroxyprogesteroni acetas.
Sostanze ausiliarie
Polysorbatum 80, macrogolum 3350, natrii chloridum, methylis parahydroxybenzoas, propylis parahydroxybenzoas, aqua ad iniectabilia q.s. ad suspensionem pro 1 ml.
Forma farmaceutica e quantità di principio attivo per unità
Sospensione iniettabile
Siringhe monouso da 150 mg/1 ml.
Indicazioni/Possibilità d'impiego
- Contraccezione; Depo-Provera 150 deve essere impiegato a lungo termine (ossia per più di due anni) per la contraccezione solo se l'utilizzo di altri contraccettivi non è possibile.
- Disturbi vasomotori della menopausa in pazienti nelle quali l'uso di estrogeni è controindicato.
Poiché nelle donne trattate a lungo termine con iniezioni di medrossiprogesterone acetato sussiste il rischio di una riduzione della densità minerale ossea (BMD = Bone Mineral Density) (cfr. la rubrica «Avvertenze e misure precauzionali»), occorre valutare attentamente i rischi e i benefici del trattamento.
Posologia/Impiego
La sospensione iniettabile di Depo-Provera 150 deve essere iniettata direttamente per via i.m profonda, solitamente nel m. gluteo o nel m. deltoide. Agitare vigorosamente prima dell'uso per assicurare una ripartizione omogenea del principio attivo nella sospensione.
Contraccezione
Somministrare 1 siringa monouso di Depo-Provera 150 (150 mg) ogni 12 settimane.
Inizio della somministrazione:
Se precedentemente (nell'ultimo mese) non è stato utilizzato un contraccettivo ormonale:
L'iniezione di Depo-Provera 150 deve essere effettuata il giorno 1 del ciclo naturale della donna, contando come giorno 1 il primo giorno delle mestruazioni. L'iniezione può essere effettuata anche nei giorni dal 2 al 5; in questo caso tuttavia si raccomanda di utilizzare un contraccettivo di barriera aggiuntivo per 7 giorni.
Passaggio da un contraccettivo ormonale combinato (ossia contraccettivo orale combinato, anello vaginale o cerotto transdermico):
L'iniezione di Depo-Provera 150 deve essere effettuata il giorno successivo all'assunzione dell'ultima compressa contenente principio attivo del contraccettivo orale combinato. In questo caso non è necessario alcun contraccettivo di barriera aggiuntivo. Se è stato utilizzato un anello vaginale o un cerotto transdermico, l'iniezione deve essere effettuata il giorno della sua rimozione.
Passaggio da un contraccettivo a base di solo progestinico (minipillola, impianto, IUD a rilascio di progestinico):
In caso di assunzione della minipillola, l'iniezione di Depo-Provera 150 può essere effettuata in qualsiasi giorno. Per il passaggio da una preparazione iniettabile, da un impianto o da uno IUD a rilascio di progestinico, il passaggio deve essere effettuato il giorno in cui è prevista l'iniezione successiva o la rimozione dell'impianto precedente o dello IUD a rilascio di progestinico. In tutti questi casi, deve essere utilizzato un contraccettivo di barriera aggiuntivo per 7 giorni.
Uso dopo un aborto nel primo trimestre:
Depo-Provera 150 deve essere iniettato immediatamente.
Uso dopo il parto o un aborto nel secondo trimestre:
Depo-Provera 150 deve essere iniettato 21-28 giorni dopo il parto o l'aborto avvenuto nel secondo trimestre. Se l'iniezione viene effettuata in un momento successivo, la donna deve essere esortata ad utilizzare un contraccettivo di barriera aggiuntivo nei primi 7 giorni dopo l'iniezione. Se vi sono già stati rapporti sessuali, prima dell'iniezione occorre escludere una gravidanza oppure attendere la prima mestruazione naturale della donna.
Come procedere se è stata dimenticata l'iniezione:
Se l'intervallo di tempo intercorso tra le iniezioni si è prolungato oltre i 3 mesi (>13 settimane) e in questo periodo non sono comparse mestruazioni spontanee, prima dell'iniezione successiva deve essere eseguito un test di gravidanza.
Durata dell'effetto contraccettivo:
Le donne devono essere informate che a causa dell'effetto prolungato di Depo‑Provera 150 in molti casi è improbabile che si verifichi una gravidanza per diversi mesi dopo l'interruzione del trattamento. Circa metà delle donne che desideravano un figlio hanno iniziato una gravidanza entro 10 mesi, circa un terzo entro 12 mesi, circa l'83% entro 15 mesi e circa il 93% entro 18 mesi dopo l'ultima iniezione. Generalmente, la gravidanza si verifica più rapidamente in donne con peso corporeo normale rispetto a quelle in sovrappeso.
Disturbi vasomotori della menopausa in presenza di controindicazioni all'uso di estrogeni
Somministrare 1 siringa monouso di Depo-Provera 150 (150 mg) ogni 12 settimane.
Nel trattamento di donne in post-menopausa con estroprogestinici, a seconda del beneficio e del rischio per la paziente, deve sempre essere utilizzato il dosaggio minimo efficace e il trattamento deve essere proseguito per il periodo più breve possibile (cfr. «Avvertenze e misure precauzionali»). L'uso deve essere periodicamente rivalutato.
Istruzioni posologiche speciali
Pazienti con disturbi della funzionalità epatica
Depo-Provera 150 non deve essere utilizzato in donne con disturbi della funzionalità epatica (cfr. «Controindicazioni»).
Pazienti con disturbi della funzionalità renale
Depo-Provera 150 non è stato valutato in donne con insufficienza renale. Poiché il medrossiprogesterone è eliminato solo in minima parte per via renale, probabilmente non è necessario alcun aggiustamento della dose in caso di insufficienza renale da lieve a moderata. In caso di insufficienza renale grave, il trattamento deve essere effettuato con cautela.
Pazienti anziane
Non è necessario alcun aggiustamento della dose in base all'età.
Bambine e adolescenti
Non esistono indicazioni per l'uso di Depo-Provera prima del menarca. Poiché non si conoscono gli effetti a lungo termine della riduzione della BMD osservata durante il trattamento con medrossiprogesterone acetato, Depo-Provera non deve essere utilizzato nelle adolescenti e nelle giovani donne. Non è noto se l'uso del medrossiprogesterone acetato depot nelle giovani donne possa portare ad una riduzione della massa ossea massima e ad un aumento del rischio di fratture osteoporotiche in età più avanzata.
Controindicazioni
- Tromboflebite, disturbi tromboembolici nonché patologie con rischio aumentato di tali eventi, come disturbi delle valvole cardiache, endocardite, insufficienza cardiaca, alterazioni vascolari cerebrali, apoplessia (attiva o all'anamnesi), aterosclerosi e immobilizzazione prolungata (dovuta ad interventi chirurgici o malattia)
- Neoplasie accertate o sospette della mammella o degli organi riproduttivi (tumori progestinico-dipendenti)
- Emorragie vaginali di origine non chiara
- Disturbi della funzionalità epatica
- Porfiria
- Gravidanza sospetta o in atto
- Aborto spontaneo o incompleto
- Ipersensibilità al medrossiprogesterone acetato o a una qualsiasi delle sostanze ausiliarie.
Avvertenze e misure precauzionali
Anamnesi ed esami diagnostici
Prima del primo utilizzo e periodicamente durante il trattamento occorre valutare il rapporto rischio-beneficio della terapia per la paziente. Tale valutazione comprende l'anamnesi completa (inclusa l'anamnesi familiare) e una visita generale e ginecologica. La frequenza e la natura di questi esami devono basarsi sulle linee guida ginecologiche svizzere e tener conto della situazione individuale della paziente. In generale, tali valutazioni devono comprendere l'esame della pressione arteriosa, delle mammelle, dell'addome e degli organi pelvici, incluso l'esame citologico di routine della cervice.
In particolare, occorre prestare attenzione alle controindicazioni e alle misure precauzionali.
Eventuali disturbi nel profilo di sanguinamento, come ad es. oligomenorrea o amenorrea, devono essere chiariti prima di prescrivere Depo-Provera 150.
In presenza di una qualsiasi delle situazioni di seguito descritte, il beneficio dell'uso di progestinici deve essere valutato caso per caso a fronte dei potenziali rischi e discusso con la donna prima che questa opti per l'utilizzo di Depo-Provera 150. La donna deve essere istruita a informare il medico in caso di prima comparsa o peggioramento di una o più delle situazioni elencate di seguito.
Effetti sulle ossa
Le iniezioni di medrossiprogesterone acetato (MPA) riducono i livelli di estrogeno nel siero. Diversi studi clinici ed epidemiologici hanno riscontrato una perdita statisticamente significativa della densità minerale ossea (BMD) sia nelle pazienti adulte sia nelle adolescenti che usano MPA depot (cfr. «Proprietà/effetti»). Tale riduzione non è risultata in tutti i casi completamente reversibile dopo l'interruzione del trattamento. Durante l'uso di MPA e nei primi anni successivi, la riduzione della BMD non è stata accompagnata da un aumento del tasso di fratture. Tuttavia, non è noto se la riduzione osservata per la BMD possa comportare un aumento del rischio di fratture nel lungo periodo.
La perdita di BMD è di particolare rilievo nell'adolescenza e nella prima età adulta, trattandosi di fasi decisive per la crescita ossea. Non è noto se le iniezioni di MPA nelle adolescenti e nelle giovani adulte possano ridurre la massa ossea massima e aumentare il rischio di fratture osteoporotiche future.
La perdita di BMD aumenta con la durata del trattamento. Pertanto, Depo-Provera 150 deve essere impiegato a lungo termine (ossia per più di due anni) per la contraccezione solo se l'utilizzo di altri contraccettivi non è possibile. In caso di trattamento a lungo termine con iniezioni di MPA deve essere misurata la densità minerale ossea. Le misure della BMD nelle adolescenti devono essere interpretate tenendo conto dell'età e della maturità scheletrica.
Nelle donne che presentano fattori di rischio per l'osteoporosi (ad es. malattie del metabolismo osseo, abuso cronico di alcol o nicotina, anoressia nervosa, rischio marcato di osteoporosi nell'anamnesi familiare o trattamento a lungo termine con altri medicamenti che possono ridurre la densità ossea, ad es. anticonvulsivanti o corticosteroidi), le iniezioni di MPA possono ulteriormente aumentare tale rischio e deve essere considerato l'uso di altri contraccettivi.
Si raccomanda di assicurarsi che tutte le donne ricevano un adeguato apporto di calcio e vitamina D.
Le suddette misure precauzionali valgono anche per le donne che ricevono Depo-Provera 150 per il trattamento di disturbi vasomotori della menopausa, in quanto un effetto negativo dell'MPA sul metabolismo minerale osseo è prevedibile anche in questa fascia d'età.
Malattie tromboemboliche
Studi epidemiologici sull'effetto a lungo termine di una terapia ormonale sostitutiva combinata in donne in post-menopausa mostrano un aumento del rischio di eventi tromboembolici venosi e arteriosi come trombosi venosa profonda, embolia polmonare, infarto miocardico e ictus. Non è noto se i risultati degli studi sulle combinazioni estroprogestiniche menzionati di seguito siano trasferibili ad una monoterapia con medrossiprogesterone acetato.
- Malattia coronarica: due studi clinici di grandi dimensioni non hanno evidenziato complessivamente alcun effetto favorevole nella profilassi primaria (sottostudio CEE/MPA dello studio WHI) e nella profilassi secondaria (HERS: Heart and Estrogen/Progestin Replacement Study) degli eventi cardiovascolari e hanno mostrato un potenziale aumento del rischio di eventi cardiovascolari rispetto al placebo nel primo anno di utilizzo.
Il braccio «CEE/MPA» dello studio WHI ha evidenziato un aumento del rischio di eventi cardiovascolari (definito come infarti miocardici non fatali e morte per malattia coronarica) in donne trattate con estrogeni coniugati (CEE) e medrossiprogesterone acetato (MPA) rispetto al placebo (37 contro 30 ogni 10'000 anni di vita).
- Ictus: il braccio CEE/MPA dello studio WHI ha evidenziato un aumento del rischio di ictus in donne trattate con estrogeni coniugati (CEE) e medrossiprogesterone acetato (MPA) rispetto al placebo (29 contro 21 ogni 10'000 anni di vita). Un aumento del rischio è stato osservato a partire dal primo anno di trattamento e si è mantenuto per l'intera durata dell'osservazione.
- Malattie tromboemboliche venose: il braccio CEE/MPA dello studio WHI ha evidenziato un numero di eventi tromboembolici venosi raddoppiato rispetto al placebo nelle donne trattate con estrogeni coniugati (CEE) e medrossiprogesterone acetato (MPA). L'aumento del rischio è stato osservato a partire dal primo anno di trattamento e si è protratto per l'intera durata dell'osservazione.
Per questi motivi, l'uso di Depo-Provera 150 deve essere interrotto in caso di comparsa di trombosi. Allo stesso modo, Depo-Provera 150 non deve essere somministrato durante un'immobilizzazione prolungata dovuta ad interventi chirurgici o malattia. Le donne con un'anamnesi di malattie tromboemboliche devono essere informate della possibilità di ricomparsa di tali complicazioni.
Cancro della mammella
Il rischio di carcinomi della mammella aumenta con l'età. L'uso di estroprogestinici combinati da parte di donne in post-menopausa aumenta il rischio di diagnosi di carcinoma della mammella. Lo studio WHI (braccio CEE/MPA dello studio) ha evidenziato che il rischio di sviluppare un cancro della mammella aumenta con la durata della terapia ormonale e diminuisce costantemente entro 10 anni dopo l'interruzione dei preparati ormonali.
Secondo una metanalisi di 54 studi epidemiologici, le donne che utilizzano un contraccettivo ormonale combinato (COC) presentano un rischio relativo leggermente aumentato (RR=1.24) di ricevere una diagnosi di carcinoma della mammella rispetto alle donne che non lo usano. Dopo l'interruzione del COC, il rischio aumentato diminuisce gradualmente e non è più presente dopo 10 anni. Poiché i carcinomi della mammella sono rari prima dei 40 anni, il numero di carcinomi della mammella diagnosticati in più nelle donne che utilizzano o hanno recentemente utilizzato un COC è basso in relazione al rischio di sviluppare un carcinoma della mammella nel corso della vita. Questi studi non forniscono alcuna prova di causalità. Al momento della diagnosi, i carcinomi della mammella nelle donne che hanno utilizzato un COC erano tendenzialmente meno avanzati rispetto alle donne che non avevano mai fatto uso di un COC. I motivi dell'aumento del rischio nelle utilizzatrici di ormoni potrebbero essere la diagnosi precoce, gli effetti biologici dei preparati o una combinazione di entrambi.
Il rischio per le donne che usano preparati a base di solo progestinico potrebbe essere paragonabile a quello osservato nelle donne che usano preparati estroprogestinici combinati, ma i dati attualmente esistenti non consentono una valutazione definitiva del rischio e gli studi epidemiologici disponibili hanno fornito risultati contrastanti. Nelle donne trattate attualmente o negli ultimi anni con MPA depot è stato riscontrato un aumento del rischio relativo (2.0) di carcinomi della mammella.
Fin quando non può essere escluso un effetto biologico come possibile causa dell'aumento del rischio osservato, nelle donne che presentano fattori di rischio per un carcinoma della mammella (ad es. anamnesi familiare corrispondente) deve essere condotta un'analisi individuale del rapporto rischio-beneficio.
Cancro dell'ovaio
Diversi studi epidemiologici suggeriscono che la terapia ormonale menopausale potrebbe essere associata ad un aumento del rischio di sviluppare un cancro epiteliale dell'ovaio. È stato riscontrato un aumento del rischio sia con la monoterapia estrogenica sia con la terapia ormonale sostitutiva combinata. Mentre la maggior parte degli studi ha evidenziato un aumento del rischio solo in caso di uso a lungo termine (ossia per almeno 5 anni), una metanalisi pubblicata nel 2015 (che teneva conto di un totale di 17 studi prospettici e 35 studi retrospettivi) non ha riscontrato una tale correlazione con la durata d'uso.
Nello studio WHI prospettico, randomizzato, controllato verso placebo, è stato riscontrato un aumento non statisticamente significativo del rischio (HR 1.41; IC 95% 0.75-2.66).
Poiché il cancro dell'ovaio è molto più raro del cancro della mammella, l'aumento del rischio assoluto è minimo nelle donne che vengono trattate, o che sono state trattate di recente, con una terapia ormonale menopausale.
Non è noto in che misura questi risultati siano trasferibili alla monoterapia progestinica.
Disturbi depressivi
Le depressioni o l'umore depresso sono noti come possibili effetti indesiderati dell'uso di ormoni sessuali, compresi i contraccettivi ormonali (cfr. anche la rubrica «Effetti indesiderati»). Tali disturbi possono presentarsi già poco dopo l'inizio del trattamento. La depressione può avere un decorso grave e rappresenta un fattore di rischio per il suicidio o il comportamento suicidario. Le donne che usano contraccettivi ormonali devono quindi essere informate dei possibili sintomi di disturbi depressivi. Alla donna deve essere vivamente consigliato di consultare immediatamente un medico in caso di sbalzi di umore o altri sintomi di depressione che si manifestano durante l'uso del contraccettivo. Le pazienti con anamnesi di depressione devono essere tenute sotto stretta osservazione durante il trattamento. Se durante il trattamento con Depo‑Provera 150 dovesse svilupparsi una grave depressione, il preparato deve essere interrotto.
Demenza
Lo studio WHIMS (Women's Health Initiative Memory Study, un braccio dello studio WHI) ha evidenziato un aumento del rischio di comparsa di una probabile demenza o di una lieve compromissione cognitiva durante il trattamento con estrogeno coniugato (CEE) da solo o in combinazione con medrossiprogesterone acetato (MPA) per le donne in post-menopausa di età superiore a 65 anni.
Pertanto, l'uso di una terapia ormonale per la prevenzione di una demenza o di compromissioni cognitive non è consigliato. Non è noto fino a che punto questi risultati, osservati durante una HRT combinata, siano rilevanti anche per una monoterapia con medrossiprogesterone acetato.
Diabete
I progestinici possono influire sulla resistenza insulinica periferica e sulla tolleranza al glucosio. I dati disponibili tuttavia non indicano la necessità di una modifica dello schema terapeutico nelle pazienti diabetiche durante l'uso di un preparato a base di solo progestinico. Ciò nonostante, le pazienti diabetiche devono essere attentamente monitorate nei primi mesi dopo l'iniezione di Depo-Provera 150.
Ritenzione idrica
Il trattamento con progestinici può portare a ritenzione di liquidi e ad aumento ponderale. Le pazienti con malattie preesistenti che di conseguenza potrebbero aggravarsi (come ad es. asma, emicrania, disturbi della funzionalità cardiaca o renale, epilessia) devono essere attentamente monitorate.
Altre misure precauzionali
- Le osservazioni controllate a lungo termine di donne che usavano Depo‑Provera 150 per la contraccezione non hanno evidenziato un aumento del rischio di carcinomi del fegato o della cervice nonchè un effetto protettivo prolungato per quanto riguarda la riduzione del rischio di cancro endometriale.
- Il trattamento con Depo-Provera 150 può mascherare l'inizio del climaterio nelle donne in pre-menopausa.
- Come con tutti i contraccettivi ormonali a basso dosaggio può verificarsi una maturazione del follicolo e occasionalmente il follicolo potrebbe diventare più grosso di quanto avviene in un ciclo normale. Generalmente, questi follicoli ingrossati scompaiono spontaneamente. Sono spesso asintomatici, ma in alcuni casi sono associati a lievi dolori addominali e, in casi rari, richiedono un intervento chirurgico.
- Gli effetti di un trattamento a lungo termine con medrossiprogesterone acetato sulla funzionalità dell'ipofisi, delle ovaie, dell'utero, delle ghiandole surrenali e del fegato non sono stati studiati sistematicamente.
- Durante l'uso di preparati a base di solo progestinico possono verificarsi mestruazioni più frequenti o di maggiore durata. Le mestruazioni possono però comparire anche solo occasionalmente o non presentarsi affatto (cfr. «Effetti indesiderati»). Ciò può portare le donne a rifiutare questo metodo contraccettivo. L'accettazione del cambiamento delle mestruazioni può essere migliorata informando accuratamente a questo proposito le donne che optano per Depo-Provera 150. In caso di mestruazioni molto frequenti o irregolari, deve essere preso in considerazione un altro metodo contraccettivo. Se le emorragie vaginali irregolari persistono, deve essere effettuato un esame per escludere la presenza di malattie maligne. In caso di amenorrea, deve essere eseguito un test di gravidanza.
- Sia durante la gravidanza sia durante l'uso di steroidi sessuali sono stati riportati i seguenti sintomi o le seguenti malattie, anche se non è stata dimostrata una correlazione con l'uso di progestinici: ittero e/o prurito associati a colestasi, colelitiasi; porfiria; lupus eritematoso sistemico; sindrome uremica emolitica; corea di Sydenham; herpes gestationis; perdita dell'udito dovuta ad otosclerosi.
- Occasionalmente può manifestarsi un cloasma, soprattutto nelle donne con antecedenti di cloasma gravidico. Le donne predisposte devono evitare l'esposizione alla luce solare e altre radiazioni ultraviolette durante l'uso di Depo-Provera 150.
- Le donne in trattamento concomitante per un'iperlipidemia devono essere attentamente monitorate.
- Alle donne che usano Depo‑Provera 150 deve essere raccomandato di astenersi da un consumo eccessivo di alcol e nicotina.
Tutte le pazienti a cui viene prescritto un contraccettivo ormonale come MPA depot devono essere avvisate del fatto che tale contraccettivo non offre alcuna protezione contro le infezioni da HIV o altre infezioni sessualmente trasmissibili. Alle pazienti appartenenti ai gruppi di rischio corrispondenti deve essere consigliato, in aggiunta a Depo-Provera, l'uso costante del profilattico.
È dimostrato che l'assunzione regolare di acido folico prima e durante la gravidanza contribuisce a prevenire i difetti del tubo neurale (spina bifida, anencefalia). Pertanto, in caso di interruzione della contraccezione ormonale, a tutte le donne che possono iniziare o che desiderano una gravidanza si raccomanda, oltre ad un'alimentazione ricca di acido folico, l'assunzione continua di 0.4 mg di acido folico al giorno (ad es. sotto forma di un preparato multivitaminico).
Interazioni
Interazioni farmacocinetiche
Effetti di altri medicamenti sulla farmacocinetica del medrossiprogesterone acetato
In vitro, il medrossiprogesterone acetato è metabolizzato principalmente per idrossilazione dal CYP3A4.
Induttori del CYP3A4: la somministrazione concomitante di induttori del CYP3A4 può portare ad una riduzione dei livelli plasmatici di medrossiprogesterone acetato ed eventualmente a spotting e/o gravidanze. Con la somministrazione concomitante di medrossiprogesterone acetato e aminoglutetimide (induttore di CYP3A4, CYP2C8/9 e CYP2C19), i livelli plasmatici del medrossiprogesterone acetato sono stati ridotti ca. del 70%. Altri esempi di induttori del CYP3A4 sono i barbiturici, bosentan, carbamazepina, felbamato, modafinil, oxcarbazepina, fenitoina, primidone, rifabutina, rifampicina, topiramato e preparati a base di erba di San Giovanni (Hypericum perforatum).
Gli inibitori della proteasi come il ritonavir o il nelfinavir (incluse le rispettive combinazioni) sono sì noti per essere dei forti inibitori del CYP3A4, ma possono anche avere proprietà di induzione enzimatica, se usati in concomitanza con ormoni steroidei, e quindi anche ridurre i livelli plasmatici di estrogeni e progestinici.
Inoltre, anche gli inibitori non nucleosidici della trascrittasi inversa (ad es. efavirenz, nevirapina) possono indurre il metabolismo dei progestinici. Un'interazione corrispondente con diversi progestinici è stata riscontrata in particolare per efavirenz, con una riduzione dell'AUC ≥50%. Anche per gli inibitori della proteasi dell'HIV/HCV (ad es. boceprevir, nelfinavir, telaprevir) sono state descritte interazioni con i progestinici. In caso di somministrazione concomitante di questi principi attivi può verificarsi una riduzione o un aumento dei livelli di progestinico. Non esistono dati corrispondenti per il medrossiprogesterone acetato, ma occorre prevedere interazioni simili.
Le donne trattate per brevi periodi di tempo con uno dei medicamenti summenzionati o con altri medicamenti che inducono gli enzimi epatici devono essere istruite ad utilizzare temporaneamente, ossia durante l'uso del medicamento concomitante nonché per 28 giorni dopo la sua interruzione, un contraccettivo di barriera in aggiunta a Depo-Provera 150.
In caso di terapia a lungo termine con medicamenti che inducono gli enzimi epatici, si deve optare per altri metodi contraccettivi non ormonali.
Inibitori del CYP3A4: anche se non sono stati effettuati studi di interazione formali, si presuppone che la somministrazione concomitante di forti induttori del CYP3A4 aumenti la concentrazione di medrossiprogesterone acetato. Pertanto, la somministrazione concomitante con forti inibitori del CYP3A4 (come ad es. itraconazolo, voriconazolo, claritromicina, atazanavir, indinavir, nelfinavir, ritonavir, saquinavir) dovrebbe essere evitata.
Effetti del medrossiprogesterone acetato sulla farmacocinetica di altri medicamenti
È stata riportata una lieve riduzione della clearance plasmatica del warfarin, un substrato di CYP1A2, CYP2C9 e CYP3A4, dopo dosi ripetute da 1'000 mg di medrossiprogesterone acetato. La rilevanza clinica di questa osservazione per Depo-Provera 150 non è nota.
Interazioni farmacodinamiche
Data l'aumentata formazione di edemi, la somministrazione concomitante di Depo-Provera 150 e medicamenti antinfiammatori non steroidei come pure di vasodilatatori deve essere monitorata.
Gravidanza/Allattamento
Gravidanza
Depo-Provera è controindicato in donne in gravidanza. Prima dell'inizio del trattamento si deve escludere una gravidanza. In caso di gravidanza o di sospetta gravidanza durante l'uso, è necessario consultare immediatamente il medico.
Alcuni dati indicano una correlazione tra l'esposizione ai progestinici nel primo trimestre di gravidanza e malformazioni degli organi genitali di feti di sesso maschile e femminile. Inoltre, il medrossiprogesterone acetato ha evidenziato effetti indesirati sulla riproduzione negli studi sugli animali (cfr. «Dati preclinici»).
In bambini nati da gravidanze instauratesi 1-2 mesi dopo l'iniezione di 150 mg di medrossiprogesterone acetato per via i.m. è stato riportato un ridotto peso alla nascita. Il rischio assoluto è tuttavia basso, in quanto le gravidanze durante l'uso di 150 mg di medrossiprogesterone acetato per via i.m sono insolite. Studi condotti in bambini esposti in utero al medrossiprogesterone acetato e seguiti fino all'adolescenza non hanno mostrato alcuna compromissione dello stato di salute né dello sviluppo fisico, intellettivo, sessuale o sociale.
In uno studio prospettico controllato, l'incidenza di difetti cromosomici e polidattilia riscontrata nei neonati le cui madri avevano ricevuto medrossiprogesterone acetato depot prima o durante la gravidanza è risultata lievemente aumentata rispetto ai neonati le cui madri avevano utilizzato contraccettivi orali o non avevano utilizzato alcun contraccettivo. Altri studi non hanno potuto confermare questo risultato. Non sono state osservate altre anomalie congenite tipicamente associate ad un'esposizione ai progestinici (come difetti del tubo neurale, difetti cardiaci o malformazioni degli arti).
Qualora Depo-Provera venga utilizzato durante la gravidanza o si instauri una gravidanza durante l'uso, la paziente deve essere immediatamente informata del potenziale rischio per il feto.
Allattamento
La composizione, la qualità e la quantità del latte non sono risultate alterate in madri trattate con 150 mg di medrossiprogesterone acetato per via i.m. in fase di allattamento. Piccole quantità del principio attivo e dei suoi metaboliti sono state rilevate nel latte materno. Lo sviluppo e il comportamento di neonati e i bambini esposti al medrossiprogesterone acetato attraverso il latte materno sono stati valutati fino alla pubertà. Non sono stati riscontrati effetti negativi. Pertanto, Depo-Provera può essere utilizzato durante l'allattamento. In tal caso, tuttavia, devono essere attentamente monitorati la crescita e lo sviluppo del bambino.
Effetti sulla capacità di condurre veicoli e sull'impiego di macchine
Non sono stati effettuati studi in merito. Durante un trattamento con medrossiprogesterone acetato possono manifestarsi sonnolenza, stanchezza e vertigini (cfr. «Effetti indesiderati»), pertanto si raccomanda cautela nella guida di veicoli o nell'impiego di macchine.
Effetti indesiderati
Gli effetti indesiderati più gravi associati all'uso di contraccettivi ormonali sono descritti nella rubrica «Avvertenze e misure precauzionali» (cfr. la rubrica).
Gli effetti indesiderati osservati negli studi clinici con iniezioni di MPA o durante il periodo di sorveglianza post-marketing di Depo-Provera 150 sono elencati di seguito per classe sistemica organica (MedDRA) e frequenza. Gli effetti indesiderati più comunemente segnalati negli studi sono stati aumento ponderale, disturbi emorragici e cefalea.
Reazioni in sede di applicazione sono state riportate complessivamente in ca. lo 0.1% delle pazienti.
Indicazioni della frequenza
«Molto comune» (≥1/10); «comune» (≥1/100, <1/10); «non comune» (≥1/1'000, <1/100); «raro» (≥1/10'000, <1/1'000); «molto raro» (<1/10'000), «non nota» (la frequenza esatta non può essere stimata sulla base delle segnalazioni perlopiù spontanee provenienti dalla sorveglianza post-marketing).
Disturbi del sistema immunitario
Non comune: reazioni da ipersensibilità.
Raro: reazioni anafilattiche, reazioni anafilattoidi, angioedema.
Patologie endocrine
Raro: sintomatologia cushingoide.
Disturbi del metabolismo e della nutrizione
Molto comune: aumento ponderale (69%).
Comune: ritenzione di liquidi.
Disturbi psichiatrici
Molto comune: nervosismo (10.8%).
Comune: libido diminuita, depressione.
Non comune: libido aumentata.
Patologie del sistema nervoso
Molto comune: cefalea (16.5%).
Comune: vertigini, insonnia.
Non comune: sonnolenza, crisi convulsiva.
Patologie cardiovascolari
Comune: vampate di calore.
Raro: eventi tromboembolici venosi e arteriosi (come trombosi venosa profonda, embolia polmonare, occlusione dell'arteria coronaria, eventi cerebrovascolari, trombosi dei vasi retinici, trombosi dei vasi mesenterici), tromboflebite.
Patologie gastrointestinali
Molto comune: dolori/fastidi addominali (11.2%).
Comune: nausea, distensione addominale.
Non comune: vomito.
Patologie epatobiliari
Raro: ittero colestatico.
Patologie della cute e del tessuto sottocutaneo
Comune: eruzione cutanea, acne, alopecia.
Non comune: prurito, cloasma, irsutismo, orticaria.
Patologie del sistema muscoloscheletrico e del tessuto connettivo
Molto comune: riduzione della densità minerale ossea (15.1%).
Comune: dolore dorsale, crampi muscolari.
Raro: artralgie, osteoporosi.
Patologie dell'apparato riproduttivo e della mammella
Molto comune: amenorrea (>50%), spotting (25.9%), mestruazioni irregolari (25.9%).
Comune: secrezione vaginale, tensione mammaria o aumentata sensibilità mammaria.
Non comune: dolore al basso ventre, galattorrea.
Raro: vaginite, anovulazione prolungata, erosione della cervice uterina, alterazioni istologiche dell'utero e dell'ovaio.
Patologie generali e condizioni relative alla sede di somministrazione
Comune: astenia, edemi.
Non comune: dolore.
Raro: reazioni in sede di iniezione (come alterazione del colore della pelle, dolore/sensibilità, noduli/bozzi o atrofia persistente/formazione di rientranze e fossette), lipodistrofia in sede di iniezione, stanchezza, febbre.
La notifica di effetti collaterali sospetti dopo l'omologazione del medicamento è molto importante. Consente una sorveglianza continua del rapporto rischio-benefico del medicamento. Chi esercita una professione sanitaria è invitato a segnalare qualsiasi nuovo o grave effetto collaterale sospetto attraverso il portale online ElViS (Electronic Vigilance System). Maggiori informazioni sul sito www.swissmedic.ch.
Posologia eccessiva
Ad oggi non sono stati osservati sintomi di sovradosaggio acuto con Depo‑Provera 150. Nei pazienti trattati con dosi orali di medrossiprogesterone acetato come quelle impiegate per il trattamento delle neoplasie (oltre i 400 mg/giorno), occasionalmente si sono manifestati sintomi cushingoidi.
Proprietà/Effetti
Codice ATC
G03AC06/G03DA02
Meccanismo d'azione
Il principio attivo di Depo‑Provera 150 è il medrossiprogesterone acetato, un derivato del progesterone, un progestinico endogeno. Oltre alle sue proprietà progestiniche, il medrossiprogesterone acetato presenta anche proprietà androgene, antiestrogeniche, antigonadotrope e adrenocorticoidi.
Farmacodinamica
Il medrossiprogesterone acetato inibisce l'asse ipotalamo-ipofisi-gonadi, impedendo in tal modo la maturazione del follicolo e l'ovulazione. Allo stesso tempo, la mucosa cervicale viene alterata in modo tale da rendere impossibile la penetrazione e la risalita degli spermatozoi.
In donne con una produzione di estrogeni adeguata, il medrossiprogesterone acetato fa passare l'endometrio dalla fase proliferativa a quella secretoria.
Efficacia clinica
Quando il medrossiprogesterone acetato viene somministrato in modo continuativo come sospensione iniettabile intramuscolare per la contraccezione, l'indice di Pearl è pari a 0.3.
Il medrossiprogesterone acetato ha un effetto favorevole sui disturbi vasomotori come le vampate di calore e gli attacchi di sudorazione nel climaterio.
Sicurezza clinica
L'uso a lungo termine di Depo-Provera 150 può favorire lo sviluppo di osteoporosi (cfr. «Avvertenze e misure precauzionali»).
Gli effetti di MPA depot (150 mg i.m. ogni 12 settimane) sulla densità minerale ossea (BMD) sono stati studiati in due studi clinici.
In uno studio prospettico, non randomizzato, condotto su un totale di n=608 donne adulte in età fertile, la BMD è stata determinata a livello della colonna lombare e del femore in diversi punti temporali e confrontata tra donne che usavano MPA depot e donne che non ricorrevano alla contraccezione ormonale. Solo 42 donne del braccio con MPA depot sono state trattate per l'intera durata prevista di 5 anni. Durante il trattamento con MPA depot è stata riscontrata una riduzione media della BMD del 5-6%, mentre nel gruppo di controllo non sono state osservate alterazioni statisticamente significative della BMD. Una riduzione della BMD è stata dimostrata soprattutto nei primi due anni di utilizzo, dopodiché la densità ossea ha continuato a ridursi solo lievemente. La riduzione della BMD media a livello della colonna lombare dopo 1, 2, 3, 4 e 5 anni era quindi del 2.86%, 4.11%, 4.89%, 4.93% e 5.38%. I risultati a livello del collo del femore e di tutta l'anca erano simili.
Dopo l'interruzione di MPA depot vi è stato un parziale recupero della BMD. Due anni dopo la fine del trattamento, questa risultava ancora ridotta del 2.1% rispetto al valore basale precedente l'inizio della terapia a livello della colonna lombare e dell'anca. Una durata maggiore del trattamento è stata associata a un più lento recupero della BMD.
La BMD è stata determinata a livello di colonna lombare, anca e collo del femore anche in uno studio clinico in aperto condotto su un totale di n=389 adolescenti di età compresa tra i 12 e i 18 anni e confrontata tra adolescenti che usavano MPA depot e adolescenti che non ricorrevano alla contraccezione ormonale. Le ragazze nel braccio con MPA depot hanno ricevuto una media di 9 iniezioni. Centoquattordici (114) adolescenti sono state trattate in modo continuativo con MPA depot per l'intera durata prevista di 240 settimane. Anche in questo caso è stata riscontrata una riduzione significativa della BMD rispetto al valore basale, mentre nello stesso periodo la densità ossea è aumentata secondo le attese nelle adolescenti non trattate. Come nelle pazienti adulte, la riduzione più consistente è stata riscontrata nei primi due anni di utilizzo, dopodiché la BMD ha continuato a ridursi solo lievemente, con una riduzione più marcata a livello di anca e collo del femore rispetto alla colonna lombare. A livello dell'anca, la riduzione della BMD media dopo 60, 120 e 240 settimane era pari rispettivamente al 2.8%, 5.4% e 6.4%.
Le probande in studio sono state seguite fino a 240 settimane dopo l'interruzione di MPA depot. Durante il follow-up è stato osservato un recupero della BMD. Il tempo medio al recupero del rispettivo valore basale è stato di 1.2 anni per la colonna lombare e di 4.6 anni per l'anca. Come nelle pazienti adulte, anche in questo caso una durata maggiore del trattamento è stata associata ad una più lenta rigenerazione. Inoltre, il recupero della BMD è risultato più lento nelle fumatrici rispetto alle non fumatrici.
In uno studio di coorte retrospettivo (n=41'876) condotto sui dati del «General Practice Research Database» (GPRD), il rischio di fratture ossee durante il periodo medio di osservazione di cinque anni è risultato maggiore nelle donne che usavano MPA depot rispetto a quelle che non lo usavano (rapporto tra i tassi di incidenza 1.41, intervallo di confidenza al 95% 1.35-1.47). Non è noto se l'aumento del rischio sia da ricondursi a MPA depot o piuttosto a differenze nei fattori legati allo stile di vita, che ugualmente influiscono sul rischio di fratture. All'interno del gruppo delle donne che usavano MPA depot, il rischio di fratture dopo l'inizio del trattamento non era significativamente più alto rispetto a prima dell'inizio del trattamento (RR 1.08, IC 95%: 0.92, 1.26). Lo studio non consente di stabilire se l'uso di MPA depot possa o meno influire sul tasso di fratture futuro.
In uno studio trasversale pubblicato (Watson et al. 2006), il rischio di fratture durante il trattamento con MPA depot è stato valutato specificamente in una popolazione di donne in età fertile con «developmental disabilities» (ad es. paresi cerebrale, ritardo mentale, epilessia, autismo) (ossia una popolazione con rischio di fratture già aumentato). In questo studio è stato riscontrato un aumento significativo del rischio di fratture osteoporotiche per le donne utilizzatrici (attuali o passate) di MPA depot (OR=2.4, IC 95% 1.3-4.4).
Farmacocinetica
Assorbimento
Dopo somministrazione intramuscolare, il medrossiprogesterone acetato è lentamente assorbito dai tessuti e raggiunge valori plasmatici di picco dopo una media di 4-20 giorni. Successivamente, i livelli sierici di medrossiprogesterone acetato diminuiscono gradualmente, rimanendo relativamente costanti a 1 ng/ml per due-tre mesi dopo la somministrazione di una dose da 150 mg. Dopo una singola somministrazione, il principio attivo è riscontrabile nella circolazione ancora per 7-9 mesi.
Distribuzione
Il medrossiprogesterone acetato si lega alle proteine plasmatiche per circa il 90-95%. Il volume di distribuzione è di 20±3 l. Il medrossiprogesterone acetato attraversa la barriera ematoencefalica e la barriera placentare ed è escreto nel latte materno.
Metabolismo
Il medrossiprogesterone acetato è ampiamente metabolizzato nel fegato. Il legame dei metaboliti idrossilati e demetilati avviene tramite il CYP3A. Si verifica inoltre una coniugazione con l'acido glucuronico e il solfato.
Eliminazione
L'eliminazione avviene prevalentemente con le urine sotto forma di coniugati. Solo ca. l'1% della dose è eliminata in forma immodificata.
L'emivita terminale dopo una singola somministrazione intramuscolare è di ca. 6 settimane. Il ricircolo enteroepatico è trascurabile.
Cinetica di gruppi di pazienti speciali
Non sono disponibili dati farmacocinetici nelle bambine e nelle adolescenti, nelle pazienti anziane o nelle pazienti con disturbi della funzionalità epatica e/o renale.
Dati preclinici
Gli studi preclinici con il medrossiprogesterone acetato su tossicità per somministrazione ripetuta, genotossicità e potenziale cancerogeno non hanno fornito prove chiare di rischi particolari per l'essere umano.
Le sostanze di tipo progestinico hanno mostrato un effetto embrioletale in studi sulla funzione riproduttiva condotti negli animali. Negli studi sugli animali, dosi elevate di medrossiprogesterone acetato hanno evidenziato un effetto virilizzante sui feti di sesso femminile e un effetto femminilizzante sui feti di sesso maschile.
Studi di tossicologia riproduttiva condotti su ratti, topi e conigli non hanno fornito alcuna evidenza di un effetto teratogeno. Per i rischi nell'uomo, cfr. la rubrica «Gravidanza, allattamento».
Altre indicazioni
Influenza su metodi diagnostici
I seguenti test di laboratorio possono risultare alterati dall'uso di Depo‑Provera 150:
concentrazioni plasmatiche di gonadotropine, progesterone, estrogeno, idrocortisone, livelli di pregnandiolo nelle urine, test di tolleranza al glucosio, prove della funzionalità tiroidea e test al metirapone, protrombina e fattori VII, VIII, IX e X della coagulazione.
Quando si inviano biopsie mammarie nonché campioni di tessuto endometriale o endocervicale, il patologo deve essere informato del trattamento con progestinico.
Stabilità
Il medicamento non deve essere utilizzato oltre la data indicata con «EXP» sulla confezione.
Il preparato è destinato ad un singolo prelievo. Il contenuto deve essere utilizzato subito dopo l'apertura del contenitore. Gli eventuali residui devono essere eliminati.
Indicazioni particolari concernenti l'immagazzinamento
Non conservare a temperature superiori a 25 °C. Non conservare in frigorifero, non congelare. Conservare fuori dalla portata dei bambini.
Numero dell'omologazione
30774 (Swissmedic).
Titolare dell’omologazione
Pfizer AG, Zürich.
Stato dell'informazione
Giugno 2020.
LLD V024
Composition
Principes actifs
Medroxyprogesteroni acetas.
Excipients
Polysorbatum 80, Macrogolum 3350, Natrii chloridum, Methylis parahydroxybenzoas, Propylis parahydroxybenzoas, Aqua ad iniectabilia q.s. ad suspensionem pro 1 ml.
Forme pharmaceutique et quantité de principe actif par unité
Suspension injectable
Seringues à usage unique à 150 mg/1 ml.
Indications/Possibilités d’emploi
- Contraception; Depo-Provera 150 ne peut être employé à long terme comme contraceptif (soit pendant plus de deux ans) que lorsque l'usage d'autres contraceptifs est impossible.
- Troubles vasomoteurs dus à la ménopause chez des patientes qui présentent une contre-indication aux estrogènes.
En raison du danger de baisse de la densité minérale osseuse (BMD = Bone Mineral Density) chez la femme traitée à long terme par des injections d'acétate de médroxyprogestérone (voir rubrique «Mises en garde et précautions»), une évaluation soigneuse du rapport bénéfices/risques doit être réalisée.
Posologie/Mode d’emploi
Injecter Depo-Provera 150 suspension injectable directement en intramusculaire profonde, en général dans le muscle fessier ou deltoïde. Secouer vigoureusement avant l'utilisation pour assurer une répartition homogène du principe actif dans la suspension.
Contraception
Administrer 1 seringue à usage unique de Depo-Provera 150 (150 mg) toutes les 12 semaines.
Début de l'administration:
En l'absence de contraception hormonale antérieure (durant le dernier mois passé):
Injecter Depo-Provera 150 au jour 1 du cycle naturel de la femme, soit le premier jour de ses menstruations. L'injection peut également avoir lieu aux jours 2 jusqu'à 5. Toutefois, dans un tel cas, l'utilisation additionnelle pendant 7 jours d'un contraceptif mécanique est recommandée.
Remplacement d'un contraceptif hormonal estro-progestatif (c.-à-d. un contraceptif oral estro-progestatif, un anneau vaginal ou un patch transdermique):
L'injection de Depo-Provera 150 aura lieu le lendemain de la prise du dernier comprimé du contraceptif oral combiné contenant un principe actif. Dans ce cas, l'utilisation additionnelle d'un contraceptif mécanique n'est pas nécessaire. Lorsqu'un anneau vaginal ou un patch transdermique a été utilisé, l'injection devrait avoir lieu le jour où le dispositif est retiré.
Remplacement d'un contraceptif purement progestatif (minipilule, implant, DIU libérant un progestatif):
En cas du remplacement de la minipilule, l'injection de Depo-Provera 150 peut avoir lieu à n'importe quel jour. En cas de remplacement d'une préparation injectable, d'un implant ou d'un DIU libérant un progestatif, l'injection aura lieu le jour prévu pour la prochaine injection ou le retrait de l'implant ou du DIU libérant un progestatif. Dans tous ces cas, un contraceptif mécanique additionnel doit être utilisé pendant 7 jours.
Utilisation après un avortement survenu au cours du premier trimestre:
Depo-Provera 150 doit être injecté immédiatement.
Utilisation après un accouchement ou un avortement survenu pendant le deuxième trimestre:
Depo-Provera 150 doit être injecté 21-28 jours après la naissance ou l'avortement survenu pendant le deuxième trimestre. Si l'injection a lieu plus tard, la femme doit être incitée à utiliser en plus un contraceptif mécanique pendant les 7 premiers jours suivant l'injection. Si un rapport sexuel a déjà eu lieu, il faudra exclure l'éventualité d'une grossesse avant l'injection ou attendre les premières règles naturelles de la femme.
Mesures à suivre lorsque l'injection est omise:
Un test de grossesse devra être effectué avant la prochaine injection si l'intervalle entre les injections dépasse 3 mois (>13 semaines) et si aucune hémorragie spontanée n'a eu lieu durant ce laps de temps.
Durée de la protection contraceptive:
Les femmes doivent être informées de l'effet prolongé de Depo-Provera 150 qui implique la possibilité de débuter une grossesse, dans la plupart des cas uniquement plusieurs mois après l'arrêt du traitement. Parmi les femmes qui souhaitaient un enfant, la moitié environ a débuté une grossesse dans les 10 mois suivant la dernière injection, environ 2/3 dans les 12 mois suivant, environ 83% dans les 15 mois suivant et environ 93% dans les 18 mois. En outre, les femmes dont le poids corporel est normal débutent une grossesse généralement plus tôt que les femmes présentant un surpoids pondéral.
Troubles vasomoteurs dus à la ménopause lors d'une contre-indication aux estrogènes
Administrer 1 seringue à usage unique de Depo-Provera 150 (150 mg) toutes les 12 semaines.
Lors du traitement de femmes postménopausées par des estro-progestatifs, il faut toujours utiliser la posologie efficace la plus faible, en fonction du bénéfice et du risque pour la patiente, et traiter pendant une durée aussi courte que possible (voir «Mises en garde et précautions»). L'utilisation doit être régulièrement réévaluée.
Instructions posologiques particulières
Patientes présentant des troubles de la fonction hépatique
Depo-Provera 150 ne doit pas être administré à la femme présentant des troubles de la fonction hépatique (cf «Contre-indications»).
Patientes présentant des troubles de la fonction rénale
Il n'existe pas d'études concernant l'emploi de Depo-Provera 150 chez la femme avec insuffisance rénale. Comme la médroxyprogestérone n'est éliminée qu'en faible partie par voie rénale, une adaptation posologique n'est probablement pas nécessaire en cas d'insuffisance rénale légère à modérée. En cas d'insuffisance rénale sévère, le traitement doit être effectué avec précaution.
Patientes âgées
Une adaptation posologique en fonction de l'âge n'est pas nécessaire.
Enfants et adolescents
Il n'existe pas d'indication pour l'utilisation de Depo-Provera avant les premières règles. En raison des effets à long terme inconnus de la réduction de la densité minérale osseuse (DMO) observée sous acétate de médroxyprogestérone, Depo-Provera ne devrait pas être utilisé chez l'adolescente et la jeune femme. On ignore si l'utilisation d'acétate de médroxyprogestérone-dépôt chez l'adolescente pourrait entraîner une réduction de la masse osseuse maximale et une augmentation du risque de fractures ostéoporotiques à un âge plus avancé.
Contre-indications
- Thrombophlébite, troubles thromboemboliques ainsi qu'affections avec un risque accru pour de tels événements, telles qu'affections des valves cardiaques, endocardite, insuffisance cardiaque, troubles de la circulation cérébrale, apoplexie (active ou dans l'anamnèse), artériosclérose et immobilisation prolongée (suite à une opération ou une maladie)
- Néoplasie ou suspicion de néoplasie du sein ou des organes génitaux (tumeur dépendante des progestatifs)
- Saignements vaginaux d'origine inexpliquée
- Troubles de la fonction hépatique
- Porphyrie
- Suspicion de grossesse ou grossesse confirmée
- Fausse couche ou avortement incomplet
- Hypersensibilité à l'acétate de médroxyprogestérone ou à l'un des excipients.
Mises en garde et précautions
Anamnèse et examen médical
Le rapport bénéfice/risque du traitement pour la patiente doit être évalué avant la première utilisation puis régulièrement au cours de l'utilisation. Cette évaluation comprend une anamnèse approfondie (y compris familiale) et un examen général et gynécologique. La fréquence et la nature de ces examens auront lieu conformément aux recommandations suisses en matière de gynécologie et en tenant compte de la situation individuelle de la patiente. Ces examens doivent généralement comprendre une mesure de la pression artérielle, un examen des seins, de l'abdomen et des organes pelviens, y compris frottis cervical systématique.
Il faut en particulier tenir compte des contre-indications et des précautions.
Avant de prescrire Depo-Provera 150, il faut éclaircir les troubles de la menstruation, comme par exemple une oligoménorrhée ou une aménorrhée.
S'il existe l'une des situations décrites ci-après, il faudra peser, au cas par cas, le bénéfice attendu du progestatif par rapport aux risques possibles et en discuter avec la femme avant que celle-ci opte pour Depo-Provera 150. Il faudra dire à la femme de consulter son médecin si l'une ou plusieurs des situations énumérées ci-dessous survient/surviennent pour la première fois ou s'aggrave/s'aggravent.
Influence sur les os
Les injections d'acétate de médroxyprogestérone (MPA) baissent les taux sériques d'estrogènes. Plusieurs études cliniques et épidémiologiques ont montré une perte statistiquement significative de la densité minérale osseuse (DMO) tant chez les utilisatrices adultes qu'adolescentes de Depo-MPA (voir «Propriétés/Effets»). Celle-ci n'était pas entièrement réversible dans tous les cas après l'arrêt du traitement. Pendant l'utilisation de MPA et les premières années suivantes, la réduction de la DMO ne s'accompagnait pas d'un taux accru de fractures. On ignore toutefois si la réduction observée de la DMO pourrait à long terme entraîner une élévation du risque de fractures.
La perte de DMO revêt une importance particulière pendant l'adolescence et au début de l'âge adulte, car il s'agit d'une phase cruciale de la croissance osseuse. On ignore si les injections de MPA sont susceptibles de réduire la masse osseuse maximale chez l'adolescente et la jeune femme et d'augmenter le risque de fracture ostéoporotique future.
La perte de DMO s'accroît avec la durée du traitement. Par conséquent, Depo-Provera 150 ne peut être employé à long terme comme contraceptif (soit pendant plus de deux ans) que lorsque l'usage d'autres contraceptifs est impossible. Il convient d'effectuer une mesure de la densité minérale osseuse lors d'un traitement à long terme par injections de MPA. L'interprétation de cette mesure doit tenir compte chez l'adolescente de l'âge et de la maturation du squelette.
D'autres méthodes contraceptives doivent être prises en considération chez la femme présentant des facteurs de risque ostéoporotique (par ex. maladies métaboliques osseuses, abus chronique d'alcool ou de nicotine, anorexie nerveuse, risque marqué d'ostéoporose dans l'anamnèse familiale ou traitement à long terme par d'autres médicaments pouvant réduire la densité osseuse comme par ex. anticonvulsivants et corticoïdes) car les injections de MPA peuvent accroître encore plus ce risque.
Il est recommandé de veiller chez toutes les femmes à un apport suffisant de calcium et de vitamine D.
Les précautions mentionnées ci-dessus sont également valables pour les femmes recevant Depo-Provera 150 pour le traitement des troubles vasomoteurs liés à la ménopause, car il faut partir du principe que l'effet du MPA sur le métabolisme osseux est également négatif dans cette tranche d'âge.
Affections thromboemboliques
Les études épidémiologiques sur l'effet à long terme d'un traitement hormonal combiné substitutif chez les femmes postménopausées révèlent un risque accru d'événements thromboemboliques veineux et artériels, tels que thromboses veineuses profondes, embolies pulmonaires, infarctus du myocarde et accidents vasculaires cérébraux. On ignore si les résultats des études citées ci-après, menées avec des associations estro-progestatives, sont transposables à l'acétate de médroxyprogestérone en monothérapie.
- Cardiopathie coronarienne: Deux études cliniques à grande échelle n'ont montré globalement aucun effet favorable dans la prévention primaire (WHI CEE/MPA Substudy) et la prévention secondaire (HERS: Heart and Estrogen/Progestin Remplacement Study) des événements cardiovasculaires et un risque éventuellement accru d'événements cardiovasculaires par rapport au placebo dans la première année d'utilisation.
Le bras «CEE/MPA» de l'étude WHI a montré un risque accru d'événements cardiovasculaires (définis comme des infarctus du myocarde non mortels et un décès par cardiopathie coronarienne) chez les femmes traitées par des estrogènes conjugués (CEE) et l'acétate de médroxyprogestérone (MPA) par rapport au placebo (37 versus 30 pour 10'000 années de vie).
- Accident vasculaire cérébral: Le bras recevant les CEE/MPA de l'étude WHI a montré un risque accru d'accident vasculaire cérébral chez les femmes traitées par des estrogènes conjugués (CEE) et l'acétate de médroxyprogestérone (MPA), par rapport au placebo (29 versus 21 pour 10'000 années de vie). Une augmentation du risque a été observée dès la première année du traitement et s'est maintenue pendant toute la durée de l'observation.
- Affections thromboemboliques veineuses: Le bras recevant les CEE/MPA de l'étude WHI a montré un doublement du nombre d'événements thromboemboliques par rapport au placebo chez les femmes qui ont été traitées par des estrogènes conjugués (CEE) et de l'acétate de médroxyprogestérone. Cette augmentation du risque a été observée dès la première année du traitement et s'est maintenue pendant toute la durée de l'observation.
C'est pourquoi il faudra arrêter l'administration Depo-Provera 150 en cas de survenue d'une thrombose. De même, Depo-Provera 150 ne sera pas administré en cas d'immobilisation prolongée occasionnée par une opération ou une maladie. Il faudra avertir les femmes qui ont des antécédents de maladies thromboemboliques du risque de réapparition de ces complications.
Cancer du sein
Le risque de cancer du sein augmente avec l'âge. L'utilisation d'associations estro-progestatives par des femmes postménopausées augmente le risque de diagnostic de cancer du sein. L'étude WHI (bras recevant les CEE/MPA de l'étude) a révélé que le risque de souffrir d'un cancer du sein augmente avec la durée de l'hormonothérapie et diminue de manière continue au cours des 10 ans suivant l'arrêt des préparations hormonales.
Les femmes qui utilisent un contraceptif hormonal estro-progestatif ont, d'après une métaanalyse de 54 études épidémiologiques, un risque relatif faiblement accru (RR=1.24) de diagnostic de cancer du sein en comparaison des non utilisatrices. Après l'arrêt du contraceptif hormonal estro-progestatif, le risque accru diminue progressivement et n'est plus détectable après 10 ans. Puisque les cancers du sein sont rares avant l'âge de 40 ans, chez les femmes qui utilisent un contraceptif hormonal estro-progestatif ou l'ont utilisé jusqu'à récemment, le nombre de diagnostics supplémentaires de cancer du sein, par rapport au risque total de développer un cancer du sein, est faible. Ces études n'apportent aucune preuve de causalité. Chez les femmes qui avaient utilisé un contraceptif hormonal estro-progestatif, les cancers du sein étaient généralement moins évolués au moment du diagnostic que chez les femmes qui n'avaient jamais utilisé de contraceptif hormonal estro-progestatif. Cette augmentation du risque chez les utilisatrices d'hormones pourrait s'expliquer par un diagnostic précoce, des effets biologiques des préparations ou une association des deux facteurs.
Il se peut que le risque encouru par les utilisatrices de produits purement progestatifs soit comparable au risque encouru par les utilisatrices de préparations estro-progestatives, mais les données actuellement disponibles ne permettent pas d'évaluer le risque de façon conclusive et les études épidémiologiques disponibles ont donné des résultats contradictoires. Chez les femmes traitées actuellement ou ayant été traitées ces dernières années par Depo-MPA, un risque relatif augmenté (2.0) de cancer du sein a été démontré.
Tant qu'un effet biologique ne peut pas être exclu comme cause potentielle de l'augmentation observée du risque, chez les femmes qui ont des facteurs de risque préexistants de cancer du sein (p.ex. anamnèse familiale correspondante), il faut évaluer individuellement le rapport bénéfices/risques.
Carcinome ovarien
Plusieurs études épidémiologiques indiquent qu'un traitement hormonal au cours de la ménopause pourrait être associé à une augmentation du risque de développer un cancer ovarien épithélial. Une augmentation du risque a été constatée tant pour la monothérapie par un estrogène que pour un traitement hormonal combiné. Bien que la plupart des études n'aient démontré une augmentation du risque que dans le cadre d'une utilisation au long cours (au moins 5 ans), une méta-analyse (portant sur la revue de 17 études prospectives et 35 études rétrospectives au total) publiée en 2015 n'a révélé aucune relation de ce type avec la durée d'utilisation.
Dans l'étude prospective, randomisée, contrôlée par placebo menée par la WHI, une augmentation du risque statistiquement non significative a été constatée (HR 1.41; IC à 95% 0.75-2.66).
Etant donné que les carcinomes ovariens sont beaucoup plus rares que les cancers du sein, l'augmentation du risque absolu est faible chez les femmes utilisant ou ayant récemment utilisé un traitement hormonal au cours de la ménopause.
On ignore dans quelle mesure ces résultats sont applicables à une monothérapie par un progestatif.
Troubles dépressifs
Les dépressions et humeurs dépressives sont connues comme étant des effets indésirables potentiels lors de l'utilisation d'hormones sexuelles, y compris de contraceptifs hormonaux (voir aussi la rubrique «Effets indésirables»). De tels troubles peuvent survenir peu de temps après le début du traitement. La dépression peut être grave et représente un facteur de risque de suicide ou de comportement suicidaire. Les utilisatrices de contraceptifs hormonaux doivent donc être informées des symptômes éventuels des troubles dépressifs. Il faut impérativement conseiller à l'utilisatrice de s'adresser sans délai à un médecin si elle remarque des sautes d'humeur ou d'autres symptômes de dépression au cours de l'utilisation du contraceptif. Les patientes ayant des antécédents de dépression doivent être surveillées attentivement pendant le traitement. En cas d'apparition de dépressions graves pendant le traitement par Depo-Provera 150, interrompre le traitement.
Démence
La WHIMS (Women's Health Initiative Memory Study, un bras de l'étude WHI) a montré sous un estrogène conjugué (CEE) seul ou en association avec l'acétate de médroxyprogestérone (MPA) un risque accru de survenue d'une démence probable ou de troubles cognitifs légers chez les femmes postménopausées de plus de 65 ans.
L'utilisation d'une hormonothérapie en prévention d'une démence ou de troubles cognitifs n'est donc pas recommandée. On ignore dans quelle mesure ces résultats observés sous un THS combiné sont aussi pertinents pour l'acétate de médroxyprogestérone en monothérapie.
Diabète
Les progestatifs peuvent influencer la résistance périphérique à l'insuline et la tolérance au glucose. Les données disponibles ne donnent toutefois aucun indice montrant qu'il faille modifier le schéma thérapeutique chez les diabétiques qui utilisent un produit purement progestatif. Il faut néanmoins étroitement surveiller les diabétiques pendant les premiers mois suivant l'injection de Depo-Provera 150.
Rétention liquidienne
Le traitement par les progestatifs peut provoquer une rétention liquidienne et une prise de poids. Il faut étroitement surveiller les patientes présentent des maladies préexistantes (par exemple asthme, migraine, troubles de la fonction cardiaque ou rénale, épilepsie) susceptibles de s'aggraver par suite d'une rétention liquidienne.
Autres précautions
- Les observations contrôlées à long terme où des femmes utilisaient une contraception par Depo-Provera 150 n'ont pas mis en évidence de risque élevé de tumeur hépatique ou cervicale, mais par contre un effet prolongé et protecteur sur une réduction du risque de tumeur de l'endomètre.
- Le traitement par Depo-Provera 150 chez la femme en préménopause peut masquer l'apparition de la ménopause.
- Comme avec tous les contraceptifs hormonaux faiblement dosés, une maturation folliculaire est possible, et le follicule peut parfois devenir plus gros que lors d'un cycle normal. En général, ces follicules hypertrophiques disparaissent spontanément. Ils sont souvent asymptomatiques, mais sont parfois tenus pour responsables de douleurs abdominales légères et exigent, rarement, une intervention chirurgicale.
- L'influence d'un traitement au long cours par l'acétate de médroxyprogestérone sur le fonctionnement de l'hypophyse, des ovaires, de l'utérus, des glandes surrénales et du foie n'a pas été analysée systématiquement.
- Pendant l'utilisation de produits purement progestatifs, les menstruations peuvent devenir plus fréquentes ou plus longues, mais il se peut également que les menstruations ne surviennent plus qu'occasionnellement ou disparaissent totalement (voir «Effets indésirables»). Cela peut inciter les femmes à refuser cette méthode contraceptive. Pour améliorer l'acceptabilité de ces modifications des menstruations, il faut soigneusement informer à ce propos les femmes qui optent pour Depo-Provera 150. Si des menstruations très fréquentes ou irrégulières apparaissent, il faudra envisager d'adopter une autre méthode contraceptive. La persistance d'hémorragies vaginales irrégulières impose un examen pour exclure des affections malignes. En cas d'aménorrhée, il faudra effectuer un test de grossesse.
- Pendant la grossesse comme pendant l'utilisation de stéroïdes sexuels, on a décrit les symptômes et maladies suivants, pour lesquels une relation avec l'utilisation d'un progestatif n'est pas démontrée: ictère et/ou prurit liés à une cholestase, lithiase biliaire; porphyrie; lupus érythémateux disséminé; syndrome hémolytique et urémique; chorée de Sydenham; herpes gestationis; perte d'audition due à une otospongiose.
- Occasionnellement, il peut survenir un chloasma, en particulier chez les femmes qui ont des antécédents de chloasma gravidique. Les femmes prédisposées doivent éviter l'exposition à la lumière solaire et à d'autres rayons ultraviolets pendant l'utilisation de Depo-Provera 150.
- Il faut étroitement surveiller les femmes qui sont simultanément traitées pour une hyperlipidémie.
- La patiente doit être incitée à ne pas consommer d'alcool ou de nicotine de manière abusive.
Il faudra signaler à toutes les patientes auxquelles un contraceptif hormonal tel que Depo-MPA est prescrit que celui-ci n'offre aucune protection contre une infection à VIH ou contre d'autres infections sexuellement transmissibles. Il faut conseiller l'usage cohérent de préservatifs, en plus de Depo-Provera, aux femmes issues des groupes à risque correspondants.
Il est prouvé que la prise régulière d'acide folique avant et pendant une grossesse contribue à prévenir les défauts de fermeture du tube neural (spina bifida, anencéphalie). C'est pourquoi lors de l'arrêt de la contraception hormonale, on recommande la prise continue de 0.4 mg d'acide folique par jour (p.ex. sous forme d'une préparation multivitaminique) en plus d'une alimentation riche en acide folique, à toutes les femmes chez lesquelles une grossesse est possible ou est souhaitée.
Interactions
Interactions pharmacocinétiques
Effet d'autres médicaments sur la pharmacocinétique de l'acétate de médroxyprogestérone
In vitro, l'acétate de médroxyprogestérone est principalement métabolisé par hydroxylation via le CYP3A4.
Inducteurs du CYP3A4: L'administration concomitante d'inducteurs du CYP3A4 peut induire une réduction des taux plasmatiques d'acétate de médroxyprogestérone et potentiellement des métrorragies et/ou une grossesse. En cas d'administration concomitante d'acétate de médroxyprogestérone et d'aminoglutéthimide (inducteur du CYP3A4, du CYP2C8/9 et du CYP2C19), les taux plasmatiques d'acétate de médroxyprogestérone ont été réduits de 70% environ. Il existe d'autres exemples d'inducteurs du CYP3A4: barbituriques, bosentan, carbamazépine, felbamate, modafinil, oxcarbazépine, phénytoïne, primidone, rifabutine, rifampicine, topiramate et produits à base de millepertuis (hypericum perforatum).
Les inhibiteurs de la protéase tels que le ritonavir ou le nelfinavir (y compris les combinaisons de ces substances) sont connus comme de puissants inhibiteurs du CYP3A4. Co-administrés avec des hormones stéroïdiennes, ils peuvent toutefois avoir des propriétés d'induction enzymatique et ainsi aussi réduire les taux plasmatiques d'estrogènes et de progestatifs.
En outre, les inhibiteurs non nucléosidiques de la transcriptase inverse (p.ex. éfavirenz, névirapine) peuvent induire le métabolisme des progestatifs. En particulier, avec éfavirenz, on a découvert une interaction correspondante avec différents progestatifs, accompagnée d'une diminution de l'AUC de ≥50%. Des interactions avec les progestatifs ont également été décrites avec les inhibiteurs de la protéase du VIH/VHC (p.ex. bocéprévir, nelfinavir, télaprévir). L'administration concomitante de ces principes actifs peut se traduire par une baisse ou une augmentation de la concentration des progestatifs. Il n'existe aucune donnée correspondante pour l'acétate de médroxyprogestérone. Toutefois, il faut s'attendre à des interactions similaires.
Quand des femmes sont traitées pendant une courte durée par l'un des médicaments susmentionnés ou par un autre médicament inducteur des enzymes hépatiques, elles seront incitées à utiliser un contraceptif mécanique en plus de Depo-Provera 150, de façon temporaire, soit pendant l'utilisation du traitement concomitant et pendant les 28 jours suivant la fin de ce traitement.
En cas de traitement prolongé par des médicaments qui induisent les enzymes hépatiques, il faudra choisir d'autres méthodes contraceptives non hormonales.
Inhibiteurs du CYP3A4: bien qu'aucune étude d'interaction formelle n'ait été réalisée, on suppose que l'administration concomitante d'inhibiteurs puissants du CYP3A4 augmente la concentration d'acétate de médroxyprogestérone. La co-administration avec des inhibiteurs puissants du CYP3A4 (tels que l'itraconazole, le voriconazole, la clarithromycine, l'atazanavir, l'indinavir, le nelfinavir, le ritonavir, le saquinavir) devrait donc être évitée.
Effet de l'acétate de médroxyprogestérone sur la pharmacocinétique d'autres médicaments
Une légère baisse de la clairance plasmatique de la warfarine, un substrat des CYP1A2, CYP2C9 et CYP3A4 a été rapportée après l'administration répétée de 1000 mg d'acétate de médroxyprogestérone. La pertinence clinique de ces observations n'est pas établie pour Depo-Provera 150.
Interactions pharmacodynamiques
A cause d'une formation accentuée d'oedèmes liée à leur association, l'administration de Depo-Provera 150 et de médicaments anti-inflammatoires non stéroïdiens ainsi que de vasodilatateurs fera l'objet d'une surveillance.
Grossesse/Allaitement
Grossesse
Depo-Provera est contre-indiqué chez la femme enceinte. Il faut exclure l'éventualité d'une grossesse avant le début du traitement. En cas de début ou de suspicion de grossesse durant le traitement, un médecin devra être immédiatement consulté.
Certains rapports indiquent un lien entre une exposition aux progestatifs au cours du premier trimestre de la grossesse et des malformations des organes génitaux du fœtus de sexe masculin et féminin. Par ailleurs, l'acétate de médroxyprogestérone a entraîné des effets indésirables sur la reproduction dans les expérimentations animales (voir «Données précliniques»).
Chez les enfants issus de grossesses survenues 1 à 2 mois après l'injection i.m. de 150 mg d'acétate de médroxyprogestérone, une réduction du poids de naissance a été rapportée. Le risque absolu est cependant faible, car les grossesses sont inhabituelles lors de l'utilisation de 150 mg d'acétate de médroxyprogestérone. Les études réalisées chez des enfants exposés in utero à l'acétate de médroxyprogestérone et suivis jusqu'à l'adolescence n'ont montré aucune altération de la santé de ceux-ci, ni de leur développement physique, intellectuel, sexuel ou social.
Dans une étude prospective contrôlée, l'incidence des anomalies chromosomiques et de la polydactylie a été légèrement plus élevée chez des nouveau-nés dont les mères avaient reçu de l'acétate de médroxyprogestérone-dépôt avant ou pendant la grossesse que chez les nouveau-nés dont les mères avaient utilisé des contraceptifs oraux ou n'avaient utilisé aucun contraceptif. D'autres études n'ont pas permis de confirmer ces résultats. Les autres anomalies congénitales, typiquement associées à l'exposition aux progestatifs (telles qu'anomalies de fermeture du tube neural, malformations cardiaques ou malformations des extrémités), n'ont pas été observées.
En cas d'utilisation de Depo-Provera pendant la grossesse ou en cas d'une grossesse pendant l'utilisation, la patiente doit être immédiatement informée du risque potentiel encouru par le fœtus.
Allaitement
La composition, la qualité et la quantité de lait n'ont pas été altérées chez des femmes traitées par 150 mg d'acétate de médroxyprogestérone par voie i. m. pendant l'allaitement. De faibles quantités de principe actif et de ses métabolites ont été détectées dans le lait maternel. Le développement et le comportement de nouveau-nés et d'enfants exposés à l'acétate de médroxyprogestérone par l'intermédiaire du lait maternel ont été surveillés jusqu'à la puberté. Aucun effet défavorable n'a été constaté. Depo-Provera peut donc être utilisé pendant l'allaitement. Dans ce cas, la croissance et le développement de l'enfant devront cependant être attentivement surveillés.
Effet sur l’aptitude à la conduite et l’utilisation de machines
Aucune étude correspondante n'a été effectuée. Une somnolence, une fatigue et des vertiges peuvent apparaître pendant le traitement par l'acétate de médroxyprogestérone (comparer «Effets indésirables»). C'est pourquoi la prudence est recommandée lors de la conduite de véhicules ou de l'utilisation de machines.
Effets indésirables
Les effets indésirables les plus graves associés à l'utilisation de contraceptifs hormonaux sont décrits dans la rubrique «Mises en garde et précautions» (voir dans cette rubrique).
Les effets indésirables qui ont été observés au cours d'études cliniques sur des injections de MPA ou après commercialisation de Depo-Provera 150 sont indiqués ci-dessous par système d'organes (MedDRA) et par fréquence. Les effets indésirables les plus fréquemment rapportés dans les études étaient une prise de poids, des troubles hémorragiques et des céphalées.
Des réactions au site d'administration ont été rapportées chez environ 0.1% des patientes au total.
Indications de fréquence
«Très fréquents» (≥1/10), «fréquents» (≥1/100, <1/10), «occasionnels» (≥1/1'000, <1/100), «rares» (≥1/10'000, <1/1'000), «très rares» (<1/10'000), «fréquence inconnue» (basée principalement sur les rapports spontanés de pharmacovigilance, la fréquence spécifique ne peut être estimée).
Affections du système immunitaire
Occasionnels: réactions d'hypersensibilité.
Rares: réactions anaphylactiques, réactions anaphylactoïdes, angiooedème.
Affections endocriniennes
Rares: symptomatologie cushingoïde.
Troubles métaboliques et nutritionnels
Très fréquents: prise de poids (69%).
Fréquents: rétention liquidienne.
Affections psychiatriques
Très fréquents: nervosité (10.8%).
Fréquents: diminution de la libido, dépression.
Occasionnels: augmentation de la libido.
Affections du système nerveux
Très fréquents: céphalées (16.5%).
Fréquents: vertige, insomnie.
Occasionnels: somnolence, convulsions.
Affections cardiaques et vasculaires
Fréquents: bouffées de chaleur.
Rares: événements thromboemboliques veineux et artériels (tels que la thrombose veineuse profonde, l'embolie pulmonaire, la sténose des artères coronaires, les accidents vasculaires cérébraux, les thromboses des vaisseaux de la rétine, les thromboses des vaisseaux mésentériques), thrombophlébite.
Affections gastro-intestinales
Très fréquents: douleurs/gêne abdominales (11.2%).
Fréquents: nausée, distension abdominale.
Occasionnels: vomissement.
Affections hépatobiliaires
Rares: ictère cholestatique.
Affections de la peau et du tissu sous-cutané
Fréquents: rash, acné, alopécie.
Occasionnels: prurit, chloasma, hirsutisme, urticaire.
Affections musculo-squelettiques et du tissu conjonctif
Très fréquents: diminution de la densité minérale osseuse (15.1%).
Fréquents: douleurs dorsales, crampes musculaires.
Rares: arthralgies, ostéoporose.
Affections des organes de reproduction et du sein
Très fréquents: aménorrhée (>50%), métrorragies (25.9%), hémorragies irrégulières (25.9%).
Fréquents: écoulement vaginal, tension mammaire et sensibilité accrue des seins.
Occasionnels: douleurs du bas ventre, galactorrhée.
Rares: vaginite, anovulation prolongée, érosion cervicale utérine, modifications histologiques de l'utérus et des ovaires.
Troubles généraux et anomalies au site d'administration
Fréquents: asthénie, œdème.
Occasionnels: douleurs.
Rares: réactions au site d'injection (telles que couleur anormale de la peau, douleurs/sensibilité, nodule/bosse ou atrophie persistante/formation de creux et de fossettes), lipodystrophie au site d'injection, fatigue, fièvre.
L'annonce d'effets secondaires présumés après l'autorisation est d'une grande importance. Elle permet un suivi continu du rapport bénéfice-risque du médicament. Les professionnels de santé sont tenus de déclarer toute suspicion d'effet secondaire nouveau ou grave via le portail d'annonce en ligne ElViS (Electronic Vigilance System). Vous trouverez des informations à ce sujet sur www.swissmedic.ch.
Surdosage
Jusqu'à présent, aucun symptôme de surdosage aigu de Depo-Provera 150 n'a été observé. Chez les patientes recevant des doses orales d'acétate de médroxyprogestérone telles qu'elles sont utilisées dans le traitement des tumeurs (plus de 400 mg/jour), des symptômes cushingoïdes sont survenus occasionnellement.
Propriétés/Effets
Code ATC
G03AC06/G03DA02
Mécanisme d'action
Le principe actif de Depo-Provera 150 est l'acétate de médroxyprogestérone, un dérivé de la progestérone, un progestatif naturel. A côté de ses propriétés progestatives, l'acétate de médroxyprogestérone déploie également des effets androgéniques, antiestrogéniques, antigonadotrophiques et adrénocorticoïdes.
Pharmacodynamique
L'acétate de médroxyprogestérone inhibe l'axe hypothalamo-hypophyso-ovaires et empêche ainsi la maturation des follicules et l'ovulation. En même temps, la glaire cervicale est modifiée de telle sorte qu'une pénétration et une ascension du sperme ne sont plus possibles.
Chez les femmes qui ont une sécrétion normale d'estrogènes, l'acétate de médroxyprogestérone fait passer l'endomètre de la phase folliculaire à la phase lutéale.
Efficacité clinique
L'index de Pearl s'élève à 0.3 lors de l'administration continue d'acétate de médroxyprogestérone sous forme de suspension injectable intramusculaire à titre contraceptif.
L'acétate de médroxyprogestérone a un effet bénéfique sur les troubles vasomoteurs de la ménopause tels que les bouffées de chaleur et l'apparition soudaine de sueurs.
Sécurité clinique
L'utilisation au long cours de Depo-Provera 150 peut favoriser le développement d'une ostéoporose (voir «Mises en garde et précautions»).
L'effet de Depo-MPA (150 mg en i.m. toutes les 12 semaines) sur la densité minérale osseuse (DMO) a été étudié dans deux études cliniques.
Dans une étude prospective, non randomisée portant sur des femmes adultes en âge de procréer (n=608 au total), la DMO a été déterminée à différents moments au niveau de la colonne lombaire et du fémur et elle a été comparée entre utilisatrices de Depo-MPA et femmes n'utilisant pas de contraception hormonale. Seules 42 femmes dans le bras Depo-MPA ont été traitées pendant toute la durée prévue de 5 ans. Sous Depo-MPA, la diminution de la DMO était en moyenne de 5-6%, tandis que dans le groupe témoin, aucune modification statistiquement significative de la DMO n'a été observée. Une réduction de la DMO a été en particulier démontrée pendant les deux premières années d'utilisation, après quoi la DMO n'a continué de baisser que légèrement. Ainsi, la diminution moyenne de la DMO au niveau de la colonne lombaire après 1, 2, 3, 4, et 5 ans était de respectivement 2.86%, 4.11%, 4.89%, 4.93% et 5.38%. Les résultats au niveau du col du fémur et de la hanche totale étaient similaires.
La récupération partielle de la DMO est survenue après l'arrêt de Depo-MPA. Deux ans après la fin du traitement, la DMO de la colonne lombaire et des hanches était encore inférieure de 2.1% par rapport à la valeur initiale avant traitement. Une durée de traitement plus longue a été mise en relation avec une convalescence plus lente de la DMO.
Dans une étude clinique en ouvert chez des adolescentes (n=389 au total) âgées de 12-18 ans, la DMO de la colonne lombaire, des hanches et du col du fémur a également été déterminée et comparée entre des utilisatrices de Depo-MPA et des adolescentes n'utilisant pas de contraception hormonale. Les jeunes filles dans le bras Depo-MPA ont reçu en moyenne 9 injections. 114 adolescentes ont été traitées en continu avec Depo-MPA pendant toute la durée prévue de 240 semaines. Une diminution significative de la DMO par rapport à la valeur initiale a également été constatée dans cette étude, alors que chez les adolescentes non traitées, la densité osseuse avait augmenté comme prévu au cours de la même période. Comme chez l'adulte, la réduction la plus forte a été observée pendant les deux premières années d'utilisation, après quoi la DMO n'a continué de baisser que légèrement. La diminution au niveau de la hanche et du col du fémur était plus importante qu'au niveau de la colonne lombaire. Au niveau de la hanche, la diminution moyenne de la DMO après 60, 120 et 240 semaines était de respectivement 2.8%, 5.4% et 6.4%.
Les sujets ont fait l'objet d'un suivi jusqu'à 240 semaines après l'arrêt de Depo-MPA. Une récupération de la DMO est survenue au cours du suivi. La durée moyenne jusqu'à un retour à la valeur initiale se situait entre 1.2 ans pour la colonne lombaire et 4.6 ans pour la hanche. Comme chez l'adulte, une durée d'utilisation plus longue a également été mise en relation avec une régénération plus lente dans cette étude. Par ailleurs, la récupération de la DMO était plus lente chez les fumeuses que chez les non-fumeuses.
Dans une étude de cohorte rétrospective (n=41'876) reposant sur des données du «General Practice Research Database» (GPRD), le risque de fractures osseuses pendant la durée moyenne de suivi de 5 ans était supérieur chez les utilisatrices de Depo-MPA par rapport aux non-utilisatrices (taux d'incidence de 1.41; intervalle de confiance à 95%: 1.35-1.47). On ignore si le risque accru est imputable à Depo-MPA ou à des différences de facteurs liés au mode de vie, qui exercent également une influence sur le risque de fractures. Dans le groupe des utilisatrices de Depo-MPA, le risque de fractures n'était pas significativement supérieur après le début de l'utilisation, par rapport au risque avant le début du traitement (RR 1.08; IC à 95%: 0.92, 1.26). L'étude ne permet pas de conclure si l'utilisation de Depo-MPA pourrait avoir une influence sur le taux de fractures ultérieur.
Dans une étude croisée publiée (Watson et al. 2006), le risque de fractures sous Depo-MPA a été spécifiquement examiné dans une population de femmes en âge de procréer présentant des «developmental disabilities» (p.ex. paralysie cérébrale, arriération mentale, épilepsie, autisme) (c'est-à-dire une population dont le risque de fractures était déjà accru). Dans cette étude, on a retrouvé un risque significativement augmenté de fractures ostéoporotiques pour les utilisatrices (actuelles ou passées) de Depo-MPA (OR=2.4; IC à 95% 1.3-4.4).
Pharmacocinétique
Absorption
Après administration intramusculaire, l'acétate de médroxyprogestérone est lentement libéré hors des tissus, et atteint des valeurs maximales plasmatiques après en moyenne 4 à 20 jours. Le taux sérique d'acétate de médroxyprogestérone diminue ensuite progressivement et reste relativement constant pendant 2 ou 3 mois à 1 ng/ml après l'administration d'une dose de 150 mg. Après l'administration d'une dose unique, la substance active peut être mise en évidence dans la circulation pendant 7 à 9 mois.
Distribution
Le taux de liaison aux protéines plasmatiques de l'acétate de médroxyprogestérone est d'environ 90 à 95%. Le volume de distribution est de 20±3 l. L'acétate de médroxyprogestérone traverse la barrière hémato‑encéphalique ainsi que la barrière placentaire et passe dans le lait maternel.
Métabolisme
L'acétate de médroxyprogestérone est largement métabolisé dans le foie. La formation de métabolites hydroxylés et déméthylés a lieu via le CYP3A. Une conjugaison à l'acide glucuronique et au sulfate a lieu également.
Élimination
L'élimination a lieu principalement sous forme de conjugués dans l'urine. Seul 1% environ de la dose est éliminé sous forme inchangée.
La demi-vie terminale après administration intramusculaire unique s'élève à 6 semaines environ. Le cycle entérohépatique est négligeable.
Cinétique pour certains groupes de patients
Aucune donnée pharmacocinétique n'est disponible sur les enfants et les adolescentes, sur les patientes âgées ou sur les patients ayant des troubles des fonctions hépatique et/ou rénale.
Données précliniques
Les études précliniques menées avec l'acétate de médroxyprogestérone pour évaluer la toxicité après administration répétée, la génotoxicité et la cancérogénicité n'ont pas montré de signes nets de risques particuliers pour l'être humain.
Dans des études de reproduction menées chez l'animal, des substances de type progestatif ont montré un effet embryolétal. Dans des expériences menées chez l'animal, des doses élevées d'acétate de médroxyprogestérone ont montré un effet virilisant sur les fœtus femelles et un effet féminisant sur les fœtus mâles.
Les études menées chez le rat, la souris et le lapin pour évaluer la toxicité sur la reproduction n'ont pas montré de signe d'effet tératogène. Pour les risques chez l'être humain, voir le paragraphe «Grossesse/Allaitement».
Remarques particulières
Influence sur les méthodes de diagnostic
Les tests de laboratoires suivants peuvent être faussés par l'utilisation de Depo-Provera 150:
Les concentrations plasmatiques de gonadotrophines, de progestérone, d'estrogènes, d'hydrocortisone, le taux de prégnandiol dans l'urine, les tests de la tolérance au glucose, du fonctionnement de la glande thyroïde, le test à la métyrapone, la prothrombine et les facteurs de coagulation VII, VIII, IX et X.
Lorsque des biopsies mammaires, endométriales ou endocervicales sont envoyées à l'anatomopathologiste, celui-ci doit être informé du traitement par progestatifs.
Stabilité
Le médicament ne doit pas être utilisé au-delà de la date figurant après la mention «EXP» sur l'emballage.
La préparation est destinée à un prélèvement unique. Après l'ouverture du récipient le contenu doit être utilisé immédiatement, jeter les restes éventuels.
Remarques particulières concernant le stockage
Ne pas conserver au-dessus de 25 °C. Ne pas conserver au réfrigérateur. Ne pas congeler.
Conserver hors de portée des enfants.
Numéro d’autorisation
30774 (Swissmedic).
Titulaire de l’autorisation
Pfizer AG, Zürich.
Mise à jour de l’information
Juin 2020.
LLD V024
Reviews (0)
Recently Viewed

Free consultation with an experienced pharmacist
Describe the symptoms or the right drug - we will help you choose its dosage or analogue, place an order with home delivery or just consult.
We are 14 pharmacists and 0 bots. We will always be in touch with you and will be able to communicate at any time.

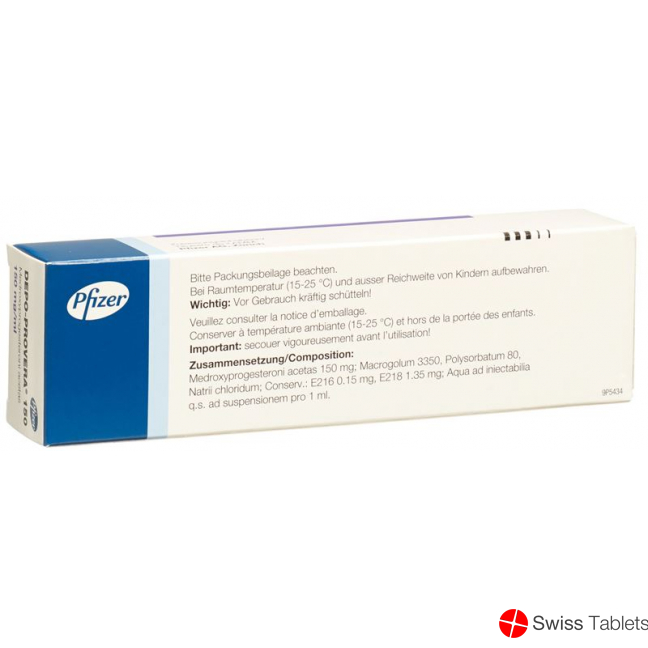
 Deutsch
Deutsch French
French Italian
Italian